11 вересня, 2019
Алергічний риніт: сучасні підходи до діагностики та лікування
6-7 червня у м. Києві відбулася Всеукраїнська конференція з міжнародною участю «Первинна медична допомога в ракурсі світових практик», організована Українською асоціацією сімейної медицини та присвячена 20-річчю її членства у Всесвітній асоціації сімейної медицини (WONCA). У рамках заходу було розглянуто широке коло клінічних проблем сучасної сімейної медицини, серед яких належна увага була приділена й алергічній патології.

? Яким є сучасне визначення АР? Чому цьому захворюванню сьогодні приділяють настільки велику увагу?
В оновлених настановах Ініціативи з алергічного риніту та його впливу на астму (Allergic Rhinitis and its impact on Asthma (ARIA), Brozek J. L., Bousquet J. et al., 2017) АР визначається як хронічне запальне захворювання слизової оболонки носа, спричинене IgE-опосередкованою ранньою та пізньою фазою алергічної відповіді. Основними симптомами АР є ринорея, закладеність носа, свербіння в носі та чихання. Зазначені симптоми зазвичай супроводжуються проявами алергічного ринокон’юнктивіту (АРК): свербінням, почервонінням очей, сльозотечею, припухлістю повік. Також при АР часто зустрічається алергічне ураження придаткових пазух носа.
На думку експертів Всесвітньої організації охорони здоров’я (ВООЗ), АР є глобальною проблемою для системи охорони здоров’я. У першу чергу це пояснюється дуже високою поширеністю АР (20-40% населення світу), істотним зниженням якості життя (включно з працездатністю, здатністю до навчання, відпочинку, порушенням сну), асоційованими з АР прямими та непрямими економічними збитками, а також трансформацією АР у бронхіальну астму (БА) в значної частини пацієнтів.
? Які форми АР виділяють згідно із сучасними класифікаціями?
Європейська академія алергології та клінічної імунології (ЕAACI) у 2011 р. запропонувала класифікацію ринітів, у якій, зокрема, наявний АР із зазначенням форм і ступенів тяжкості його перебігу:
- алергічний (інтермітуючий/персистуючий, легкий/середньотяжкий/тяжкий, професійний);
- інфекційний (вірусний, бактеріальний, невірусний, небактеріальний (найпростіші/гриби);
- неалергічний, неінфекційний риніт:
- медикаментозно-індукований (β-блокатори, вазодилататори, контрацептиви, ацетилсаліцилова кислота, нестероїдні протизапальні препарати);
- неалергічний риніт з еозинофільним синдромом (NARES), можливо, з локальною продукцією IgE;
- пов’язаний з професійними шкідливими чинниками (низькомолекулярні хімічні сполуки / іританти),
- атрофічний / риніт людей похилого віку, ідіопатичний.
Згодом, у 2015 р., власну класифікацію АР запропонувала Американська академія отоларингології, хірургії голови та шиї (AAO-HNS, Seidman M. D. et al., 2015). Відповідно до неї за причинами розвитку АР поділяють на:
- сезонний;
- цілорічний;
- епізодичний (при епізодичному контакті з алергенами).
За частотою симптомів АР класифікується на:
- інтермітуючий (симптоми тривають ≤4 днів на тиждень або ≤4 тижнів на рік);
- персистуючий (симптоми тривають ≥4 днів на тиждень або ≥4 тижнів на рік).
За ступенем тяжкості АР може бути класифікований як легкий, коли наявні симптоми захворювання не чинять істотного негативного впливу на якість життя пацієнта, або як помірний/тяжкий, коли симптоми значно знижують якість життя, тобто зумовлюють порушення сну, впливають на щоденну фізичну активність, дозвілля, роботу й навчання.
? Яка клінічна симптоматика характерна для АР та АРК?
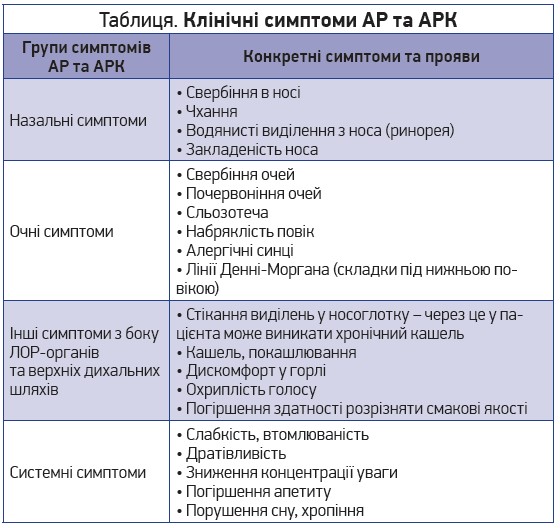
Портрет пацієнта з АР/АРК є досить характерним та водночас дуже багатогранним. Різноманітні симптоми та прояви цих захворювань можна об’єднати в кілька груп (табл.).
? Яка роль у діагностуванні АР наразі належить сімейному лікарю?
Згідно з рекомендаціями AAO-HNS (2015), до основних методів діагностики АР відносяться:
- детальний збір скарг, анамнезу, оцінка симптоматики та виявлення можливих спадкових факторів ризику;
- оцінка умов довкілля;
- фізикальне обстеження та пошук коморбідних станів (БА, АД, синдром нічного апное сну, отит, риносинусит).
Цілком очевидно, що всі ці методи може й має застосовувати саме сімейний лікар, отже, саме йому належить провідна роль у первинному встановленні клінічного діагнозу АР. Крім того, сімейні лікарі повинні спрямовувати пацієнтів із клінічним діагнозом АР на дослідження функції зовнішнього дихання для виключення або підтвердження супутньої БА. На подальшому етапі поглибленого обстеження пацієнта з АР до цього процесу підключаються лікарі-алергологи, які проводять специфічну алергологічну діагностику:
- визначення рівня алергенспецифічних IgE – шкірні та/або лабораторні тести з алергенами для розмежування АР і неалергічного риніту (НеАР);
- назальні провокаційні тести з алергенами, що вводяться безпосередньо в порожнину носа (при сумнівних результатах визначення алергенспецифічних IgE) з використанням риноманометрії.
? Як сімейному лікарю або терапевту провести диференційну діагностику між АР та НеАР?
Сімейним лікарям варто пам’ятати про такі основні відмінності в клінічних характеристиках АР та НеАР:
- пацієнти з НеАР частіше відзначають закладеність носа та нежить, а не чхання і свербіння, які переважають при АР;
- у пацієнтів з НеАР симптоми, як правило, розвиваються в більш старшому віці;
- загальними тригерами НеАР є зміни погоди та температури довкілля, дія продуктів харчування, тютюну, парфумів, різких запахів, газів, диму тощо;
- контакт з інгаляційними алергенами зазвичай не призводить до появи симптомів у пацієнтів з НеАР;
- у пацієнтів з НеАР рідше відзначаються і менш виражені скарги на очні симптоми (свербіння, сльозотеча, почервоніння і набряклість повік), а також відсутні системні симптоми алергічної патології;
- багато пацієнтів з НеАР відзначають неефективність антигістамінних препаратів (АГП);
- пацієнти з НеАР не мають супутніх атопічних захворювань;
- у пацієнтів з АР відзначаються позитивні результати шкірного, провокаційного і лабораторного тестування з причинно-значущими алергенами;
- пацієнти з АР відзначають позитивний ефект алерген-специфічної імунотерапії (АСІТ), яка проводиться за призначенням алерголога.
? Якими є сучасні підходи до лікування АР?
Лікування АР завжди має бути комплексним і включати як немедикаментозні заходи, так і фармакотерапію. У першу чергу слід надати пацієнту вичерпну та водночас доступну для розуміння інформацію про сутність захворювання і можливості його лікування. Важливе значення традиційно надається елімінації причинно-значущих алергенів, тобто припиненню або хоча б зменшенню контакту з ними. Уникнення контакту з алергенами може бути ефективним у випадку сезонного АР, при сенсибілізації до алергенів кліщів, тарганів, свійських тварин і професійних алергенів, хоча на практиці реалізувати це завдання зазвичай досить складно.
Великі можливості в лікуванні АР і досягненні стійкої ремісії захворювання наразі надає АСІТ, яка полягає у введенні (ін’єкційному, пероральному, сублінгвальному) в організм пацієнта поступово зростаючих доз причинно-значущих алергенів і характеризується найвищим рівнем доказовості (клас А). Проте така терапія може виконуватися лише кваліфікованими лікарями-алергологами та є досить тривалою. Помітне покращання після проведення АСІТ відзначається через деякий час (протягом 6-12 міс від початку терапії) і може тривати від 3 до 5 років (Scadding G. K. et al., 2017).
Зважаючи на вищенаведене, стає зрозумілою ключова роль призначення адекватної фармакотерапії на першому етапі лікування АР, адже для пацієнта вкрай важливо якомога швидше досягти контролю над симптомами захворювання, що дасть змогу покращити якість життя та повернутися до нормального рівня працездатності й активності. Слід зазначити, що за потреби фармакотерапію з успіхом поєднують з іншими методами лікування, в тому числі з АСІТ.
? Використання яких препаратів рекомендоване сучасними настановами з лікування АР? Які засоби мають призначатися як терапія першої лінії?
У фармакотерапії пацієнтів з АР можуть застосовуватися АГП ІІ покоління, інтраназальні кортикостероїди (ІНКС), кромони (в останні роки – рідко), деконгестанти (інтраназальні або пероральні, використовуються лише при вираженій закладеності носа та не більше 3-5 днів), інтраназальні антихолінергічні засоби, антагоністи лейкотрієнів (монтелукаст), системні кортикостероїди та засоби анти-IgE-терапії (омалізумаб).
! При цьому, згідно з рекомендаціями ARIA з терапії АР (2017), препаратами першої лінії для лікування цього захворювання є саме АГП ІІ покоління (пероральні чи інтраназальні) та ІНКС – їх застосування має найвищий рівень доказовості (клас А).
Починають терапію з АГП ІІ покоління (пероральних або інтраназальних). Якщо цього недостатньо та перебіг АР розцінюється лікарем як помірний або тяжкий, до схеми терапії додають ІНКС. Ці дві групи препаратів ефективно впливають на всі основні симптоми АР, швидко усуваючи ринорею, чхання, свербіння в носі та очні симптоми. При цьому останніми роками підкреслюється ефективність саме інтраназальних форм АГП, зокрема азеластину, який продемонстрував високу ефективність та безпеку в лікуванні АР. Доцільною та вдалою є комбінація інтраназального АГП з ІНКС, і такі сучасні комбіновані препарати створені й доступні на світовому фармацевтичному ринку та в Україні.
Прикладом такого комбінованого препарату, який вже зареєстрований в Україні та активно застосовується лікарями, є дозований назальний спрей Гленспрей Актив виробництва компанії «Гленмарк Фармасьютикалз Лтд.». Він містить мометазону фуроат (50 мкг/доза) та азеластину гідрохлорид (140 мкг/доза). Мометазону фуроат, що належить до сучасних ІНКС, чинить потужну протизапальну дію та має доведено високий профіль безпеки. Азеластину гідрохлорид як селективний антагоніст Н1-рецепторів гістаміну виявляє пролонговану антиалергічну дію, пригнічуючи синтез або вивільнення хімічних медіаторів, що беруть участь у ранніх і пізніх стадіях алергічних реакцій. У роботі, нещодавно надрукованій в American Journal of Otolaryngology, було показано, що інтраназальний азеластин та мометазон проявляють синергічний ефект на моделі АР у мишей (Kim D. H. et al., 2017), зменшуючи вираженість симптомів, рівень еозинофілів у крові та тканинах, а також знижуючи рівень специфічного IgE до алергенів кліща Dermatophagoides farinae та прозапальних цитокінів. Комбінація інтраназального азеластину та мометазону синергічно зменшувала алергічні прояви, пригнічуючи Th2-відповідь, та змінювала в позитивний бік баланс Treg/Th17.
У клінічній практиці при застосуванні у пацієнтів з АР Гленспрей Актив діє потужно та швидко, усуваючи всі основні симптоми захворювання, в тому числі закладеність носа. Отже, завдяки вдалому поєднанню в складі препарату Гленспрей Актив двох діючих речовин, кожна з яких рекомендована до застосування на етапі стартової терапії, він може впевнено використовуватися як єдиний базисний препарат для лікування сезонного та цілорічного АР. При цьому варто чітко розуміти, що чим раніше буде діагностований АР та розпочато адекватне лікування, тим більшою є ймовірність того, що вдасться попередити погіршення перебігу захворювання та його трансформацію в БА.
Підготувала Анжела Томічева
Медична газета «Здоров’я України 21 сторіччя» № 15-16 (460-461), серпень 2019 р.