8 листопада, 2019
Вплив початкового рівня тривоги на ефективність венлафаксину подовженого вивільнення у пацієнтів із великим депресивним розладом
Депресія часто супроводжується симптомами тривоги, що ускладнює перебіг захворювання й потребує призначення додаткової фармакотерапії. До вашої уваги представлено огляд статті Lyndon et al., опублікованої в журналі Int Clin Psychopharmacol (2019; 34 (3): 110‑118), яку присвячено цій проблемі.
Симптоми тривоги поширені в осіб із великим депресивним розладом (ВДР), а частота супутньої тривоги у таких хворих сягає 78% (Fava et al., 2008; Wiethoff et al., 2010; Gaspersz et al., 2018). Частота коморбідних тривожних розладів оцінюється в 51‑57% у амбулаторних пацієнтів із депресією (Fava et al., 2000; Zimmerman et al., 2002). Супроводжувана тривогою депресія асоційована з більшою тяжкістю та тривалістю хвороби, підвищеною частотою суїцидальних думок або поведінки, серйознішими функціональними порушеннями (Altamura et al., 2004; Fava et al., 2006; Wiethoff et al., 2004; al, 2010). Пацієнти із ВДР та коморбідною тривогою, ймовірно, мають гірші перспективи щодо клінічних результатів, ніж такі без симптомів тривоги (Souery et al., 2007; Fava et al., 2008; Gaspersz et al., 2018).
Низка антидепресивних препаратів виявилася ефективною у терапії депресії, що супроводжується тривогою (Nelson, 2010; Gelenberg et al., 2010; Stein et al., 2013; Kornstein et al., 2014). Проте результати декількох досліджень свідчать, що при веденні хворих на ВДР із симптомами тривоги лікарські засоби можуть відрізнятися за ефективністю. Наприклад, при аналізі даних пацієнтів із депресією та високим початковим рівнем тривоги було продемонстровано, що особи, які отримували селективні інгібітори зворотного захоплення серотоніну (СІЗЗС), частіше відповідали на лікування, ніж ті, які приймали бупропіон (Papakostas et al., 2008). Пацієнти, що застосовували селективний інгібітор зворотного захоплення серотоніну та норадреналіну (СІЗЗСН) венлафаксин (подовженого або негайного вивільнення), значно частіше досягали ремісії, ніж такі на флуоксетині (Davidson et al., 2002).
Венлафаксин із пролонгованим вивільненням (XR) ефективний для лікування як ВДР (Thase et al., 2017), так і тривожних розладів, що підтверджено результатами подвійних сліпих плацебо-контрольованих клінічних випробувань (Rickels et al., 2000; Davidson et al., 1999; Allgulander et al., 2004). Препарат схвалений також для лікування генералізованого тривожного (ГТР), соціального тривожного і панічного розладів. Венлафаксин XR значущо зменшує прояви симптомів депресії у пацієнтів із ВДР та коморбідною тривогою (Silverstone, Ravindran, 1999; Silverstone, Salinas, 2001). Однак аналіз результатів для підгруп хворих із різним рівнем тривоги, оснований на даних клінічних досліджень щодо інших антидепресантів, показав, що препарати можуть бути менш ефективними у пацієнтів із ВДР з вищою вихідною тривогою порівняно з такими з нижчою (Wiethoff et al., 2010; Papakostas et al., 2012). Автори зазначають, що подібного вивчення ефективності венлафаксину XR в осіб із ВДР раніше не проводили.
Тож метою ретроспективного метааналізу даних восьми клінічних випробувань Lyndon et al. (2019) було визначити вплив симптомів тривоги на вихідному рівні на зменшення проявів депресії у пацієнтів із ВДР, які отримували венлафаксин XR або плацебо.
Матеріали й методи
Було проаналізовано результати восьми короткострокових (6‑12 тижнів) рандомізованих плацебо-контрольованих досліджень ефективності венлафаксину XR для лікування ВДР. У межах випробувань стан пацієнтів на вихідному рівні аналізували за шкалою Гамільтона для оцінки депресії (HAM-D), а критерієм ефективності була зміна від базового рівня показника за шкалою Монтгомері – Асберг для оцінки депресії (MADRS).
В усіх дослідженнях брали участь дорослі амбулаторні хворі (≥18 років), які відповідали критеріям великої, тяжкої депресії або ВДР за Керівництвом з діагностики та статистики психічних розладів (DSM, 4-те переглянуте видання) (APA, 2000). У всіх пацієнтів симптоми депресії тривали щонайменше 30 днів, а загальний бал за HAM-D під час скринінгу та на вихідному рівні становив ≥20 (або в одному дослідженні загальне значення за MADRS ≥27). Сумарний показник HAM-D обчислювали як суму балів за пунктами 1‑17 (Hamilton, 1960). Критерії виключення були розроблені для відбору пацієнтів зі стабільним станом з основним діагнозом ВДР (за винятком біполярної та психотичної депресії). Виключали суб’єктів, які нещодавно приймали досліджуваний препарат, мали в анамнезі залежність від наркотиків або алкоголю протягом року перед спостереженням, а також осіб із гострою суїцидальністю.
Критерієм ефективності була зміна загального балу за MADRS від вихідного рівня до останнього візиту, встановлена за методом перенесення даних останнього спостереження вперед. Оцінювали також частоту відповіді на лікування (частка пацієнтів зі зниженням показника за MADRS принаймні на 50% від початкового) і ремісії (частка пацієнтів із загальною оцінкою за MADRS ≤10), визначені під час останнього візиту. Симптоми тривоги на початку аналізували за допомогою пункту HAM-D (тривога психічна) від 0 (немає) до 4 (страх, виражений без розпитування). Підгрупи визначали з використанням порогового значення за цим пунктом 3 бали (низька тривожність <3; висока тривожність ≥3), яке сприймали як приблизну оцінку одного з симптомів депресивного розладу із тривожним дистресом за DSM‑5: «страх, що може статися щось жахливе» (McIntyre et al., 2016; APA, 2013).
Окрім того, застосовували два додаткових аналізи для розподілу до підгруп за рівнем початкової тривожності. Один базувався на кількості балів за пунктом 11 HAM-D (тривога соматична): від 0 (немає) до 4 (функціональна недостатність). Інший – на факторній оцінці тривоги/соматизації за HAM-D (сума балів за пунктами 10‑13, 15 і 17), що включала як психічні, так і соматичні симптоми тривоги (Cleary, Guy, 1977). Підгрупи за рівнем соматичної тривоги формували з використанням порогового значення 3 бали за пунктом 11 на початку (низька тривожність <3; висока тривожність ≥3) та пунктом 10. Підгрупи на основі оцінки тривоги/соматизації за HAM-D визначали як <7 балів (низька тривога) проти ≥7 балів (висока тривога), як описано раніше (Tollefson et al., 1993).
Статистичний аналіз базувався на повній виборці пацієнтів, визначеній як всі учасники аналізованих випробувань, що прийняли принаймні 1 дозу досліджуваного препарату протягом періоду лікування за подвійним сліпим принципом. Для вивчення впливу початкових симптомів тривоги на ефективність венлафаксину XR оцінювали зміну загального показника за MADRS від вихідного рівня у моделі коваріаційного аналізу, а бінарні кінцеві точки (відповідь, оцінена як зміна показника за MADRS, і частота ремісії) були проаналізовані з використанням моделей логістичної регресії. В обох випадках враховували: дослідження, групи лікування (венлафаксин XR порівняно із плацебо), підгрупи за початковим рівнем тривоги (низька проти високої), взаємозв’язок між групою лікування та підгрупою за вихідною тривогою, початкову сумарну оцінку за MADRS.
Результати
Аналіз включав дані 2405 пацієнтів; більшість були представниками європеоїдної раси (69,1%) жіночої статі (60,5%); 1573 отримували венлафаксин XR, 832 – плацебо. На початку дослідження середній вік хворих становив 40 років (діапазон – 18‑85 років); тяжкість депресії здебільшого була від помірної до тяжкої. Середньодобова доза венлафаксину XR склала 143,5 мг/добу (медіана – 143,9 мг/добу; діапазон – 37,5‑471,7 мг/добу).
Аналіз підгруп за оцінкою пункту 10 шкали HAM-D
 Розподіл балів за пунктом 10 HAM-D (тривога психічна) на початковому рівні показано на рисунку 1. Загалом 751 (31,2%) із 2405 пацієнтів отримав оцінку >3 і був включений до підгрупи високого рівня тривоги. Середні значення вихідних показників за MADRS становили 29,4 (венлафаксин XR) і 28,9 (плацебо) для хворих у підгрупі з низькою та 32,0 (венлафаксин XR) і 31,7 (плацебо) – із високою вихідною тривожністю.
Розподіл балів за пунктом 10 HAM-D (тривога психічна) на початковому рівні показано на рисунку 1. Загалом 751 (31,2%) із 2405 пацієнтів отримав оцінку >3 і був включений до підгрупи високого рівня тривоги. Середні значення вихідних показників за MADRS становили 29,4 (венлафаксин XR) і 28,9 (плацебо) для хворих у підгрупі з низькою та 32,0 (венлафаксин XR) і 31,7 (плацебо) – із високою вихідною тривожністю.
Відзначено статистично значущий ефект взаємодії тривоги на початку дослідження та лікування (р=0,0152). Венлафаксин XR сприяв суттєво більшому поліпшенню загальної оцінки за MADRS на кінцевому візиті порівняно з вихідним показником, ніж при прийманні плацебо, як у хворих із низьким, так і з високим рівнем тривоги (р<0,0001 для обох підгруп; рис. 2). Серед пацієнтів групи венлафаксину XR загальна оцінка за MADRS на кінцевому візиті при високому початковому рівні тривоги (≥3 бали за пунктом 10 HAM-D) поліпшувалася значніше порівняно з вихідною (скоригована середня зміна ± стандартна помилка: -16,98±0,51), ніж у тих, хто мав незначну початкову тривогу (-15,76±0,35; р=0,0440). Однак не було виявлено значущої різниці в поліпшенні між такими підгрупами при прийманні плацебо (підгрупа низького рівня тривоги: -11,87±0,46; підгрупа високого рівня тривоги: -10,71±0,65).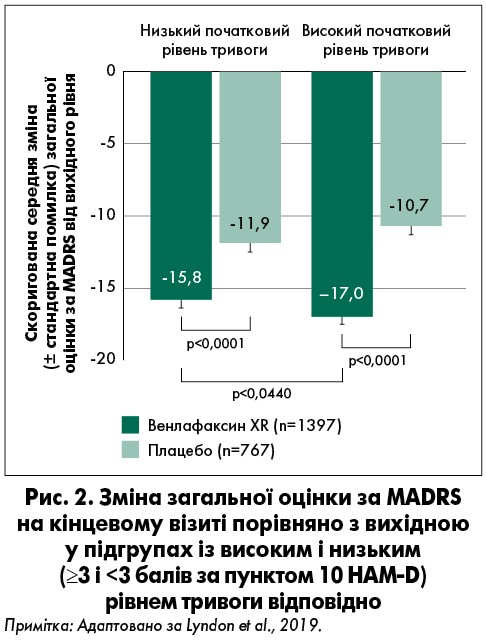
Перевірка впливу взаємодії між лікуванням і вихідним рівнем тривоги на відповідь, оцінювану за шкалою MADRS, показала значення р=0,0616. Вищі показники відповіді за MADRS під час останнього візиту спостерігалися для груп венлафаксину XR порівняно із плацебо як у пацієнтів із низьким, так і з високим вихідним рівнем тривоги (низький – 58,9 та 40,5%, високий – 64,2 та 36,9% відповідно; р<0,0001 для обох випадків; рис. 3А). Скориговане відношення шансів (ВШ) для відповіді за MADRS (лікування венлафаксином XR проти плацебо) становило 2,02 (95% довірчий інтервал [ДІ] 1,61‑2,52) для підгрупи з низьким і 2,94 (95% ДІ 2,11‑4,09) – високим рівнем тривоги. При використанні венлафаксину XR імовірність досягнення відповіді за MADRS була більшою серед хворих зі значною початковою тривогою порівняно з такими з малою (ВШ 1,31; 95% ДІ 1,02‑1,68; р=0,0318). Проте з-поміж тих, хто отримував плацебо, показники відповіді за MADRS суттєво не відрізнялися для підгруп із низьким та високим рівнем тривоги (ВШ 0,90; 95% ДІ 0,65‑1,24).
Аналіз показника ремісії за MADRS показав, що ефект взаємодії між терапією і початковим рівнем тривоги не був статистично значущим (р=0,2865). Це дозволяє інтерпретувати загальний вплив належності до групи лікування та підгрупи вихідного рівня тривоги. Загалом значно більша частка пацієнтів, які отримували венлафаксин XR, порівняно із плацебо досягли ремісії за MADRS на кінцевому візиті (р<0,0001; за низького вихідного рівня тривоги: 45,8 проти 28,3%, ВШ 2,19, 95% ДІ 1,72‑2,78; за високого вихідного рівня тривоги: 48,7 проти 26,2%, ВШ 2,76, 95% ДІ 1,93‑3,93; рис. 3Б). Частота досягнення ремісії серед суб’єктів, що отримували венлафаксин XR, була вищою серед тих, хто мав суттєву вихідну тривогу, ніж у таких із низькою. Проте ймовірність досягнення ремісії значно не відрізнялася для цих груп, незалежно від того, приймали пацієнти венлафаксин XR (ВШ 1,27; ДІ 0,99‑1,63) або плацебо (ВШ 1,01; ДІ 0,71-1,44).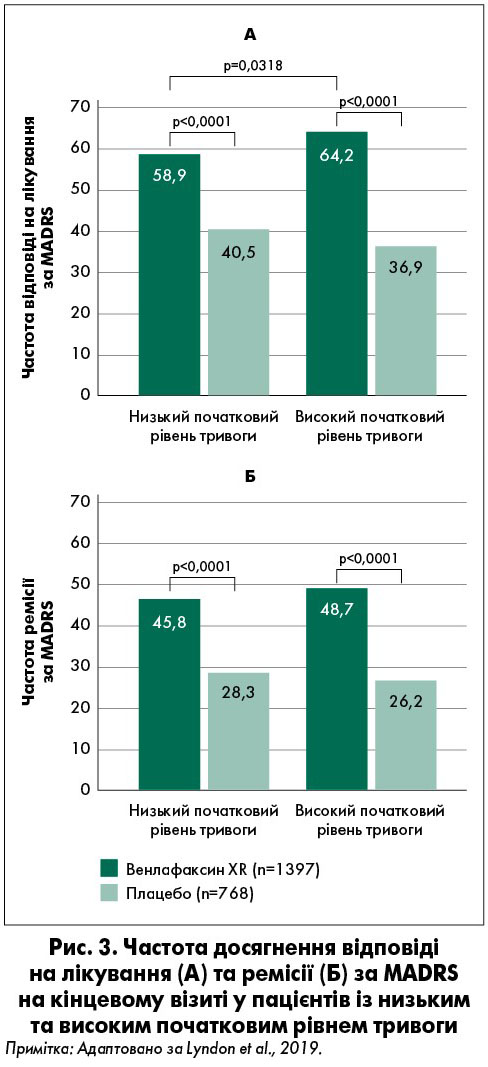
Аналіз підгруп за факторною оцінкою тривоги/соматизації та показником за пунктом 11 шкали HAM-D
Більша частка хворих (64,6%) була визначена як така, що мала високий вихідний рівень тривоги, згідно з факторним аналізом тривоги/соматизації (≥7 балів), порівняно з бальною оцінкою за пунктом 10 шкали HAM-D. Загалом 263 (10,9%) із 2405 пацієнтів були класифіковані як такі, що мали значну початкову соматичну тривогу з використанням показника за пунктом 11 шкали HAM-D (межовий поріг ≥3 бали).
Лікування венлафаксином XR було асоційоване зі значно більшим поліпшенням загальної оцінки за MADRS від вихідної та вищими показниками частоти відповіді на терапію і ремісії, ніж прийом плацебо, для осіб із низьким і високим рівнем тривоги. Стан хворих визначали відповідно до вихідної факторної оцінки тривоги/соматизації за HAM-D або початкового показника соматичної тривоги, пунктом 11 HAM-D (р≤0,0087 в обох випадках). Якщо підгрупи вихідного рівня тривоги встановлювали на підставі факторного аналізу тривоги/соматизації, ймовірність досягнення ремісії за MADRS була меншою при високому початковому, ніж низькому рівні тривоги серед пацієнтів, що отримували венлафаксин XR (ВШ 0,73; 95% ДІ 0,58‑0,93; р=0,0096), але не у групі плацебо. Інших суттєвих відмінностей між підгрупами низького та високого рівня тривоги за будь-яким із цих параметрів не спостерігалося. Перевірка на взаємодію між підгрупами лікування та рівня тривоги, що базувалася на визначенні факторної оцінки тривоги/соматизації за HAM-D або вихідної соматичної тривоги (пункт 11 HAM-D), також не дала значущих результатів для жодного з показників ефективності.
Обговорення
Аналіз даних клінічних випробувань показав, що лікування венлафаксином XR (у дозуванні 75‑375 мг/добу) сприяло суттєвому зменшенню проявів симптомів депресії у пацієнтів із ВДР, незалежно від рівня тривоги на початку дослідження. Значущий ефект терапії (зміна загальної оцінки за MADRS) було відзначено як у підгрупах низького, так і високого рівня психічної тривоги на початку спостереження. Шанси на досягнення відповіді або ремісії виявилися значно вищими для пацієнтів, які отримували венлафаксин XR проти плацебо, незалежно від рівня психічної тривоги. Суттєвіше поліпшення порівняно з вихідним спостерігали серед пацієнтів із високою початковою тривогою (згідно з оцінкою за пунктом 10 HAM-D), які отримували венлафаксин XR, але не плацебо. Ці дані були підтверджені вищою вірогідністю досягнення відповіді (за показником MADRS) порівняно з підгрупою низького початкового рівня тривоги; вплив вихідної тривоги на частоту ремісії у пацієнтів, що приймали венлафаксин XR, наближався до значущого.
З-поміж пацієнтів із низьким і високим вихідним рівнем соматичної тривоги, згідно з оцінкою за пунктом 11 HAM-D (тривога соматична), лікування венлафаксином XR було асоційоване із кращими показниками відповіді на лікування та ремісії порівняно із групою плацебо. У літературі відзначено відмінності впливу психічних та соматичних симптомів тривоги на ефективність терапії. Так, у декількох дослідженнях при лікуванні СІЗЗС/СІЗЗСН пацієнтів із ГТР або ВДР спостерігалося суттєвіше зменшення проявів симптомів психічної, ніж соматичної тривоги (Russell et al., 2007; Bandelow et al., 2007; Davidson et al., 2008).
Слід зауважити, що в цих дослідженнях аналізували зменшення симптомів психічної порівняно з такими соматичної тривоги, але не порівнювали поліпшення загальної оцінки депресії у пацієнтів із психічною або соматичною тривогою. Нещодавно вивчали ефективність застосування HAM-D для виявлення пацієнтів із депресією, що супроводжується тривогою. Аналіз із застосуванням коефіцієнта каппа продемонстрував скромну (але значущу) узгодженість між факторною оцінкою тривоги/соматизації за HAM-D та критеріями визначення тривожного дистресу відповідно до DSM‑5. Бали за пунктами 10 або 11 HAM-D не були оцінені аналогічним чином (Zimmerman et al., 2018).
Поточні результати показують, що визначення високого рівня вихідної тривоги, яке базується на протиставленні психічних і соматичних симптомів, охоплює різні підгрупи пацієнтів, що можуть диференційовано реагувати на лікування венлафаксином XR. Автори зазначають: цікавим є той факт, що при аналізі підгруп на основі факторної оцінки тривоги/соматизації за HAM-D встановлено статистично значущий вплив початкової тривоги на ймовірність ремісії у пацієнтів, що приймали венлафаксин XR (Cleary, Guy, 1977). Проте щодо поліпшення від вихідного рівня за загальним балом MADRS або відповіді, оціненої за MADRS, ефекту не виявлено.
Автори зазначають, що виразніша дія венлафаксину XR у пацієнтів зі значною вихідною психічною тривогою порівняно з низькою контрастує з опублікованими раніше даними аналізів, згідно з якими високий рівень тривоги в осіб із ВДР асоціювався з поганою відповіддю на антидепресанти (Wiethoff et al., 2010; Papakostas et al., 2012). У цих дослідженнях підгрупи за вихідною тривогою визначали з використанням факторної оцінки тривоги/соматизації за HAM-D. Однак результати аналізу, в якому брали до уваги симптоми психічної тривоги для визначення підгруп за вихідним рівнем, показали, що лікування дулоксетином сприяло значному зменшенню проявів симптомів депресії у групі з високим (базова оцінка за пунктом 10 HAM-D ≥2 бали), але не з низьким рівнем тривоги (Russell et al., 2007). Підгрупи, визначені за симптомами соматичної тривоги, не розглядали. Також було показано, що немає різниці в ефективності антидепресантів відповідно до поліпшення показників за шкалою оцінки депресії або аналізу ремісії в підгрупах з низьким і високим рівнем тривоги (Farabaugh et al., 2010; Nelson, 2010).
Клінічні керівництва підтримують використання СІЗЗС/СІЗЗСН як антидепресивної терапії першої лінії при ВДР із симптомами тривоги (Schaffer et al., 2012). Згідно з настановами Канадської мережі з проблем лікування афективних і тривожних розладів (CANMAT), рекомендоване застосування антидепресантів з ефективністю щодо ГТР у пацієнтів із ВДР і тривожним дистресом, зокрема СІЗЗС і СІЗЗСН (Kennedy et al., 2016). Кілька СІЗЗС/СІЗЗСН, на додаток до венлафаксину XR, продемонстрували позитивну дію порівняно із плацебо щодо зменшення симптомів депресії у підгрупах з низьким і високим вихідним рівнем тривоги, згідно з факторною оцінкою тривоги/соматизації за HAM-D. Подібні дані було також отримано щодо дулоксетину, десвенлафаксину (Tollefson et al., 1994; Nelson, 2010; Kornstein et al., 2014).
Дані випробувань показують, що більшість хворих із діагнозом ВДР мають симптоми тривоги або коморбідного тривожного розладу, а клініцисти добре обізнані з необхідністю зменшення проявів симптомів тривоги в осіб із депресією: тяжка тривога у них може асоціюватися з самогубством і серцево-судинними захворюваннями (Wiethoff et al., 2010; Gaspersz al., 2018; Allgulander, 2016, 2000). Проспективні дослідження, зокрема за участю пацієнтів із серцево-судинними захворюваннями, вказують на виникнення тривоги, пов’язаної з іншими факторами ризику, такими як сидячий спосіб життя, куріння та депресія (Allgulander, 2016).
Таким чином, виявлення симптомів тривоги та ефективне лікування їхніх проявів при ВДР є критично важливим. Спостережувана ефективність венлафаксину XR у пацієнтів із ВДР, незалежно від рівня тривоги на початку дослідження, не є несподіваною, оскільки препарат схвалений для лікування декількох тривожних розладів. Проте, з урахуванням високої коморбідності великої депресії з симптомами тривоги, такі результати є обнадійливими для лікарів, що стикаються на практиці як із депресією, так і з виразними симптомами тривоги. Це дозволяє зробити акцент на тому, що венлафаксин XR є ефективним терапевтичним варіантом для таких хворих. Автори аналізу вказують, що застосування венлафаксину XR може бути цінним для пацієнтів із симптомами тривоги та депресії, які лікуються в умовах, за яких неможливо запропонувати кваліфіковану діагностику тривожного розладу.
Клінічна практика Американської психіатричної асоціації (APA) свідчить, що деякі хворі на ВДР із виразною тривогою можуть потребувати додаткового лікування анксіолітичним або седативно-снодійним засобом (Gelenberg et al., 2010). Із досвіду авторів, додаткове призначення анксіолітика буває корисним при титруванні дози антидепресантів до досягнення ефективної, як правило, протягом 2‑4 тижнів. У пацієнтів із депресією часто трапляються періоди доброго самопочуття, а симптоми ГТР є хронічними, тож можуть потребувати підтримувальної терапії (Bandelow et al., 2013; Roberge et al., 2015). Дійсно, в керівництвах підтримувальну терапію рекомендовано особам із ВДР за наявності факторів, пов’язаних із тривогою, зокрема коморбідних розладів та ризику самогубства (Gelenberg et al., 2010; Lam et al., 2016).
Висновки
Lyndon et al. зазначають, що результати проведеного метааналізу підтверджують ефективність венлафаксину XR для лікування ВДР у пацієнтів як із низьким, так і з високим рівнем тривоги на початку дослідження. Пацієнти зі значною вихідною тривогою (оцінка за пунктом 10 шкали HAM-D) досягали суттєвішого поліпшення за шкалою MADRS на кінцевому візиті порівняно з вихідною оцінкою. Також для них була характерна більша ймовірність досягнення відповіді на лікування порівняно з суб’єктами із низьким вихідним рівнем тривоги. Результати за кінцевими точками (зміни від вихідного загального балу, відповідь на лікування і частота ремісії за MADRS) залишалися статистично значимими для венлафаксину XR порівняно із плацебо при аналізі за підгрупами пацієнтів із низьким або високим рівнем тривоги.
Підготувала Наталія Купко
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 3 (50) жовтень 2019 р.


