27 грудня, 2019
Практические акценты диагностики и лечения ревматической полимиалгии
 Ревматическая полимиалгия (РПМ) – это воспалительное ревматическое заболевание, которое остро развивается и сопровождается выраженными симметричными болями в области плечевого, тазового пояса и шеи, ограничением движений, заметным повышением острофазовых показателей и анемией хронического заболевания [2, 5]. РПМ считается общей воспалительной ревматической болезнью пожилых людей, и существует значительная неопределенность в ее диагностике. Дать короткое, но исчерпывающее определение РПМ достаточно сложно, поскольку уникальность, позволяющая отличить ее от других заболеваний, является исключительно клинической [2].
Ревматическая полимиалгия (РПМ) – это воспалительное ревматическое заболевание, которое остро развивается и сопровождается выраженными симметричными болями в области плечевого, тазового пояса и шеи, ограничением движений, заметным повышением острофазовых показателей и анемией хронического заболевания [2, 5]. РПМ считается общей воспалительной ревматической болезнью пожилых людей, и существует значительная неопределенность в ее диагностике. Дать короткое, но исчерпывающее определение РПМ достаточно сложно, поскольку уникальность, позволяющая отличить ее от других заболеваний, является исключительно клинической [2].
РПМ (греч. poly – много, myalgia – мышечная боль) – хроническое воспалительное заболевание неизвестной этиологии, поражающее преимущественно лиц пожилого возраста. РПМ была впервые описана W. Bruce в 1888 г. [2]. Он назвал эту болезнь «сенильной ревматической подагрой». Врач сообщил о пяти пожилых пациентах, страдавших выраженными генерализованными миалгиями и указал, что клиническая картина в данных случаях отличалась от подагры, ревматизма и ревматоидного артрита, т.е. от всех известных на то время заболеваний суставов [1].
В 40-е гг. прошлого века заболевание обозначалось как вторичный фиброзит, плечелопаточный периартроз, периэкстраартикулярный ревматизм, миалгический синдром пожилых, ризомелический псевдополиартрит, анартритная ревматическая болезнь и др.
Термин «ревматическая полимиалгия» был впервые внедрен Н. Barber в 1957 г. Несмотря на продолжающуюся критику данного понятия, именно оно прочно вошло в международный медицинский лексикон.
РПМ характеризуется острым началом, выраженными симметричными болями и скованностью в области плечевого, тазового пояса и шеи, ограничением движений, часто сопровождается значительным повышением острофазовых показателей и анемией хронического заболевания, а также общими (конституциональными) симптомами. РПМ встречается исключительно у лиц старше 50 лет (средний возраст – 73 года) [24]. РПМ может проявляться в виде самостоятельной патологии или сочетаться (до 40‑60% случаев) с признаками типичных краниальных проявлений гигантоклеточного артериита (ГКА). Несмотря на то что с момента первого описания болезни прошло более 100 лет, до сих пор диагноз заболевания чаще всего устанавливают на основании яркой клинической картины.
Распространенность РПМ в странах мира различная. Так, в США 711 тыс. лиц старше 50 лет страдают РПМ. Эпидемиологические исследования США показали, что риск развития РПМ у женщин составляет 2‑43%, у мужчин – 1‑66% [11]. Несмотря на то что РПМ регистрируется по всему миру, распространенность болезни в разных регионах отличается. Наиболее высокая заболеваемость наблюдается в скандинавских и северных европейских странах [6, 17].
Отдельно выделенная в Международной классификации болезней 10-го пересмотра (МКБ‑10) нозологическая форма РПМ входит в подрубрику «Другие системные заболевания соединительной ткани» (М35), рубрику «Системные заболевания соединительной ткани» (М30-М36) и кодируется как М35.3, а в случае сочетания ГКА с РПМ – как М31.5.
Этиология и патогенез РПМ
Этиологические факторы РПМ остаются неизвестными. Как и при большинстве других заболеваний, важную роль в развитии РПМ играют те, которые оказывают влияние на состояние иммунологической реактивности [4]. Предполагается влияние стрессовых ситуаций, переохлаждения, а также неблагополучной экологической обстановки. Развитие болезни может провоцировать вирусная или бактериальная инфекция. К возбудителям, которые вызывают РПМ, относятся адено-, парвовирус, вирус гриппа, а также Chlamydia pneumoniae. Тем не менее, исследование уровня антител к различным инфекционным агентам при РПМ пока не привело к положительным результатам. Доказана наследственная предрасположенность к этому заболеванию, в частности носительство аллелей HLA-DRB1*04 и DRB1*01 [24].
РПМ – это антиген-опосредованная болезнь с локальной Т-клеточной и макрофагальной активацией и чрезмерной продукцией цитокинов (интерлейкина [ИЛ]-1/-6), вызывающей системное воспаление с высоким острофазовым ответом [9]. Концепция патогенеза включает активацию СD4+/Th1-лимфоцитов и макрофагов, клональную экспансию субпопуляции Th1-лимфоцитов в стенке пораженных сосудов в связи со стимуляцией этих клеток in situ, гиперэкспрессию информационной РНК цитокинов Т-лимфоцитарного (ИЛ‑2) и макрофагального происхождения (ИЛ‑1, ИЛ‑6 и тканевой фактор роста [ТФР-β]), инфильтрацию сосудистой стенки, что происходит из vasa vasorum и адвентиции крупных сосудов [6].
Клиническая картина РПМ
Клиническая картина болезни складывается из комбинации признаков поражения опорно-двигательного аппарата и изменений лабораторных показателей воспаления, которые наблюдаются у всех пациентов. Также подключаются общие (конституциональные) нарушения, возникающие часто, но не постоянно [2].
РПМ развивается остро. Нередко больные могут назвать день и час, когда внезапно и без видимой причины появляются интенсивные боли в мышцах ноющего, режущего, тянущего характера. РПМ сопровождается скелетно-мышечными симптомами, утомляемостью, недомоганием и депрессией. Кардинальной клинической особенностью РПМ является боль с ограничением движений и скованностью в плечах, шее, тазовом поясе у пациентов старше 50 лет [7, 26].
В разгар болезни локализация и характер боли стереотипны: область плечевого пояса, шеи, тазового пояса. В 100% случаев болевые симптомы симметричны, хотя в самом начале возможна односторонность поражения. Одновременно боли отмечаются не менее чем в двух из указанных трех областей. Постоянные боли режущего, тянущего, рвущего, ноющего характера резко усиливаются при движении. Характерна утренняя скованность длительностью более 30 минут. Кроме того, ощущение скованности появляется после любого периода неподвижности (симптом «геля»).
Клинические особенности РПМ суммированы в следующих положениях [2]:
- начало заболевания – резкое, неожиданное, «коварное»; пик симптомов развивается достаточно быстро – через 2‑3 недели
- основные клинические симптомы – боль и скованность в плечевом и тазовом поясе, шее, которые в большинстве случаев носят симметричный характер
- симптомы наиболее выражены утром
- характерен феномен «геля» – ощущение скованности после долгого периода отдыха или отсутствия активности
- общеконституционные симптомы – слабость, вялость, общее недомогание, депрессия, потеря веса, субфебрильная температура
- характерны артралгии и артриты суставов кистей, теносиновиты кисти
- несмотря на наличие миалгий, нет мышечной слабости, боль не уменьшает силу в конечностях, нет мышечных атрофий/гипотрофий
- определяется болезненность мышц при пальпации от слабой до умеренной, однако ощущаемый пациентом болевой синдром не коррелирует с болезненностью мышц при пальпации
- из-за болевого синдрома возможны уменьшение диапазона движений в суставах и функциональные ограничения
- могут присоединяться симптомы ГКА: единого мнения по вопросу временной взаимосвязи РПМ и ГКА нет; РПМ может быть начальным симптомом ГКА, возникать одновременно или же появляться позже; примерно у 15% пациентов с РПМ развивается гигантоклеточный артериит, и 40‑50% лиц с гигантоклеточным артериитом имеют РПМ [9]
Интенсивность болей четко связана с активностью болезни. Из-за них ограничиваются движения: больным трудно встать, сесть, поднять руки, завести их за спину, невозможно без помощи войти в транспорт и т.д. Боли могут возникать и в других областях опорно-двигательного аппарата (бедрах, голенях, ягодицах, спине, даже в предплечьях), но не столь закономерно. В покое они обычно стихают, хотя в 25‑30% случаев интенсивность сохраняется. Часто беспокоят ночные боли, которые усиливаются под влиянием тяжести тела, давления. Сон из-за этого становится прерывистым, отдых нарушается.
Симптоматика болезни постепенно нарастает и через 2‑6 недель достигает пика, при этом объективные изменения остаются незначительно выраженными. При пальпации мышц отмечается небольшая болезненность, которая зачастую вообще может отсутствовать. Нет ни атрофий, ни инфильтратов в мышцах плечевого и тазового пояса. При пальпации периартикулярных тканей плечевого сустава в области большого бугорка головки плечевой кости или в области ключично-акромиальных сочленений сухожильно-связочный аппарат и мышцы бывают болезненными. Хотя больные жалуются на выраженную мышечную слабость, сила скелетных мышц сохранена [1, 4, 5].
Очень редко двусторонние и симметричные боли и скованность в проксимальных отделах нижних конечностей незначительно преобладают над симптомами со стороны плеч и задней части шеи. Боли в тазовом поясе по передней и боковой поверхности таза и бедра и сзади часто описываются как иррадиирующие в ягодицы. В дополнение к проксимальным нередко могут выявляться дистальные симптомы, которые связаны с вовлечением запястий и пястно-фаланговых суставов, реже возникают изменения коленных суставов. Стопы практически никогда не вовлекаются. Примерно у 15% больных развивается синдром запястного канала [7]. Дистальное вовлечение запястий и кистей может быть внезапным и бурным. У незначительной части больных РПМ развивается клиника ладонного фасциита с умеренным отеком кисти, небольшими сгибательными контрактурами пальцев кисти. Субакромиальные/субдельтовидные бурситы возникают у 96% лиц с РПМ, а специфичность этого признака составляет 99,1% [10].
Синовиты периферических суставов встречаются у больных РПМ с различной частотой (23‑39%) [23]. Такие артриты нередко асимметричны и не ассоциируются с костными эрозиями [25]. Синовиты периферических суставов могут сочетаться с поражением периартикулярных тканей (тендиниты, бурситы, тендовагиниты), особенно плеч и кистей, и выявляться с помощью ультрасонографии и других методов визуализации. Наиболее характерно поражение коленных и лучезапястных суставов. Синовиты быстро редуцируются после начала лечения ГК [9].
Отмечаются следующие особенности суставного синдрома при РПМ:
- небольшое число пораженных суставов у одного больного;
- слабая выраженность признаков локального воспаления;
- быстрое стихание артрита на фоне лечения ГК;
- отсутствие рентгенологических изменений со стороны суставов.
Общее состояние больных прогрессивно ухудшается. Характерны конституциональные симптомы: субфебрилитет, усталость, астения, анорексия; потеря массы тела более 10% отмечается у 40‑50% пациентов [7, 9]. Нередко возникает депрессия, особенно если больной не находит понимания в лице врача и семьи, а назначенная терапия не приносит облегчения. После прохождения пика болезни (несколько дней – недель) РПМ может приобрести волнообразное течение с чередованием периодов обострения и затихания болей – заболеванию свойственно рецидивирующее течение.
При проведении осмотра пациента и диагностики название болезни – ревматическая полимиалгия – может вводить врача в заблуждение, поскольку термин «полимиалгия» подразумевает вовлеченность мышц. Однако РПМ – заболевание суставов и периартикулярных структур: синовиальных сумок, сухожилий, энтезисов. Эти структуры ответственны за развитие боли в плечевом и тазовом поясе, шее и бедрах. Скованность в области шеи и нижней части спины может быть связана с наличием межпозвонковых бурситов и энтезитов многочисленных связок позвоночника [7]. Обычные двигательные задания больные с выраженной болью и скованностью могут выполнять с трудом из-за вовлечения суставов и периартикулярных структур, сохраняя при этом нормальную мышечную силу. Объем движений в плечевых суставах, шейном отделе позвоночника, тазобедренных суставах может быть ограничен.
Ограничение движений в плечевых суставах служит характерным клиническим проявлением РПМ – больной не может поднять руки более чем на 90°, при этом не выявляются объективные клинические признаки суставного отека. Пассивные движения бывают почти нормальными. Боль в плече диффузная и не локализована в конкретных структурах плеча. В типичных случаях также обнаруживается ограничение активных движений шеи и бедер из-за болей.
Диагностика РПМ
Повышение уровней острофазовых реактантов является типичным признаком у больных РПМ. Скорость оседания эритроцитов (СОЭ) ≥40 мм/ч соответствует классификационным критериям РПМ, хотя некоторые авторы рекомендуют рассматривать значения >30 мм/ч [12]. Начальный уровень СОЭ <40 мм/ч нередко выявляется у 20% лиц с РПМ. С-реактивный белок (СРБ) может быть более чувствительным показателем, чем СОЭ, при определении воспаления и оценке активности болезни. Является ли расчет СРБ более полезным, чем СОЭ, для начального периода диагностики РПМ – остается неясным. Другие лабораторные отклонения, ассоциированные с воспалительным ответом, такие как присутствие нормохромной нормоцитарной анемии, тромбоцитоза и гипоальбуминемии, могут обнаруживаться у больных с активностью заболевания, но не являются специфичными для РПМ.
Лабораторные характеристики и особенности РПМ сгруппированы ниже:
- Существенное повышение СОЭ – ˃40 мм/ч и СРБ. Последний при этом более чувствительный показатель, чем СОЭ.
- Анемия – нормохромная, нормоцитарная (анемия хронического заболевания).
- Миозит-специфические ферменты: креатининфосфокиназа, миоглобин, альдолаза демонстрируют нормальные значения.
- Ревматоидный фактор негативный (следует помнить о возможности позитивного ревматоидного фактора у 5% лиц без признаков ревматического заболевания), антитела к циклическому цитруллированному пептиду – негативные.
- Антинуклеарные антитела – негативные.
- Отмечается значительное повышение уровня ИЛ‑6, что коррелирует с выраженностью воспаления.
- Может отмечаться незначительное повышение показателей печеночных тестов: аланинаминотрансферазы (АлАТ), аспартатаминотрансферазы (АсАТ), гамма-глутамилтранспептидазы (ГГТП).
Инструментальные методы исследования показали, что клиническая симптоматика РПМ обусловлена главным образом воспалительными изменениями суставов и околосуставных тканей. С помощью магнитно-резонансной томографии (МРТ), ультразвукового исследования (УЗИ) и позитронно-эмиссионной томографии (ПЭТ-КТ) у больных РПМ выявляют признаки бурсита в области плечевых и тазобедренных суставов, а также шейного отдела позвоночника [8, 19, 26]. Наиболее характерными являются поддельтовидный бурсит, теносиновит бицепса, трохантерный (вертлужный) бурсит, выпот в плечевом и/или тазобедренном суставах. Описан также синовит плечевых и тазобедренных суставов. При гистологическом исследовании синовиальной оболочки больных РПМ наблюдается слабо выраженная воспалительная инфильтрация с преобладанием макрофагов и CD4 Т-клеток [21].
На сегодняшний день не существует единого клинического, лабораторного или инструментального признака, наличие которого позволило бы подтвердить диагноз РПМ. Диагностику проводят по совокупности проявлений болезни. Таким образом, РПМ определяется клинически. Диагностические критерии РПМ разрабатывались на протяжении более 50 лет. Все они подразумевали значимость возраста (>50 лет), болезненность мышц плеч и бедер, утреннюю скованность и повышение уровня СОЭ. Ряд авторов включали также быстрый (драматический) эффект от назначения малых/средних доз преднизолона.
Наиболее типичные симптомы используются в качестве диагностических критериев, предложенных Европейской группой по изучению РПМ [12]. Они состоят из обязательных факторов, к которым относят возраст ≥50 лет, двустороннюю боль в плечах (возникшую менее 12 недель назад), увеличение СОЭ/CРБ. Критерии следует применять лишь в тех случаях, когда диагноз другого заболевания не представляется более обоснованным [2].
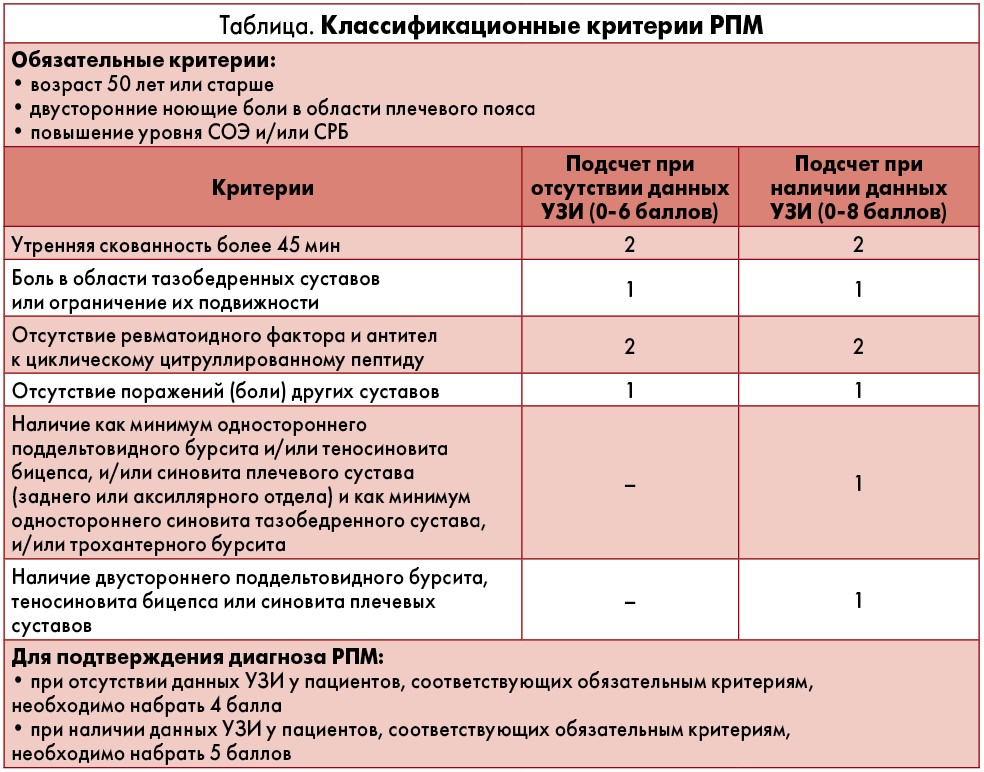
Для верификации диагноза и решения вопроса о назначении глюкокортикоидов (ГК) у таких пациентов могут быть использованы два набора критериев. При отсутствии данных УЗИ диагноз подтверждают по четырем признакам, таким как утренняя скованность более 45 минут, боли или ограничение подвижности в тазобедренном суставе, отсутствие ревматоидного фактора и антител к циклическому цитруллинированному пептиду, поражения других суставов. Максимально возможная сумма баллов по данным критериям составляет 6. Для подтверждения диагноза РПМ достаточно набрать 4 балла.
Второй набор классификационных критериев используется при наличии результатов УЗИ и, помимо указанных основных четырех параметров, включает два дополнительных. Каждый такой критерий представляет собой набор сонографических признаков. Первый из них предусматривает наличие как минимум поддельтовидного бурсита и/или теносиновита бицепса и/или синовита плечевого сустава (заднего или аксиллярного отдела), а также синовита тазобедренного сустава и/или трохантерного бурсита. Второй определяется как наличие двустороннего поддельтовидного бурсита, теносиновита бицепса или синовита плечевых суставов. Каждый из дополнительных критериев оценивается в 1 балл. Поэтому при использовании второго набора классификационных критериев максимально возможная сумма баллов составляет 8, и в этом случае для подтверждения диагноза РПМ необходимо набрать 5 баллов (таблица).
Лечение РПМ
На сегодняшний день имеется множество расхождений в подходах к лечению РПМ, которые включают вопросы дозирования ГК и целесообразности использования базисных болезнь-модифицирующих антиревматических препаратов (БМАРТ). К сожалению, большая часть пациентов (29‑45%), страдающих РПМ, не демонстрирует адекватного ответа на терапию ГК в течение первых 3‑4 недель. При этом примерно у 50% больных наблюдаются разнообразные побочные эффекты на фоне лечения данной группой препаратов.
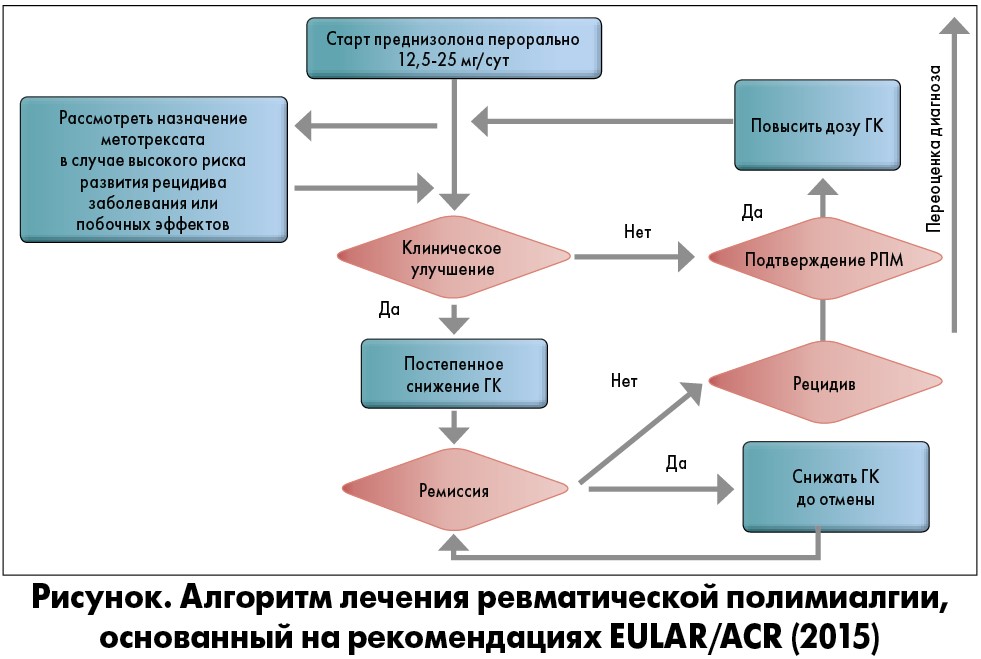
Целью Американской коллегии ревматологов (ACR) и Европейской антиревматической лиги (EULAR) являлось обеспечение клиницистов кратким, четко изложенным современным руководством, которое поможет стандартизировать подходы к лечению и улучшить прогнозы для пациентов с данным заболеванием [13]. Алгоритм терапии РПМ, основанный на рекомендациях EULAR/ACR (2015), представлен на рисунке.
Экспертами тщательно проработана и обобщена вся база иcследований по РПМ, а после детальной оценки и обсуждения изложена в окончательном варианте данных рекомендаций [13]:
1. На старте терапии больных РПМ настоятельно рекомендуется использовать ГК вместо нестероидных противовоспалительных препаратов (НПВП), за исключением возможного кратковременного применения НПВП и/или анальгетиков в случаях, когда болевой синдром ассоциирован с другой патологией (к примеру, сопутствующим остеоартритом).
2. Настоятельно рекомендуется применять минимально эффективную индивидуальную длительность ГК терапии у больных РПМ.
3. Условно рекомендуется использовать минимально эффективную дозу ГК преднизолона в диапазоне 12,5‑25 мг (или эквивалента) как стартового лечения РПМ. Более высокую стартовую дозу ГК в границах этого диапазона можно рассмотреть у пациентов с высоким риском рецидива и низкой вероятностью нежелательных явлений; у лиц с сопутствующими заболеваниями (например, сахарный диабет, остеопроз, глаукома) и другими факторами риска для ГК-ассоциированных побочных эффектов возможно назначение более низких доз ГК. Применение начальных доз ≤7,5 мг/сут условно отрицается, а >30 мг/сут – настоятельно не рекомендуется.
4. Настоятельно рекомендуется индивидуализация графиков схождения с дозы ГК, основанных на регулярном мониторинге состояния пациента, активности заболевания, лабораторных маркеров и негативных событий. Предложены следующие принципы снижения доз:
- стартовое снижение: рекомендуется медленно уменьшать дозу ГК до 10 мг/сут в пересчете на преднизолон на протяжении 4‑8 недель;
- терапия рецидивов: рекомендуется увеличить дозу перорального преднизолона до уровня, предшествовавшего рецидиву, и в последующем уменьшать ее постепенно (в течение 4‑8 недель) до дозы, во время приема которой случился рецидив;
- снижение доз во время ремиссии: после ее достижения необходимо уменьшать дозу перорального преднизолона на 1 мг каждые четыре недели (либо на 1,25 мг, используя, к примеру, схему 10/7,5 мг через день и т.д.) на протяжении времени, пока сохраняется ремиссия.
5. Условно рекомендуется рассмотреть возможность внутримышечного (в/м) ведения метилпреднизолона как альтернативы пероральным ГК. Выбор между пероральным и в/м введением остается на усмотрение врача. Рекомендации не могут четко указать фенотип пациента, который бы нуждался во в/м введении ГК. Предложен следующий график схождения с дозы в/м метилпреднизолона:
- метилпреднизолон (депо-форма) в/м 120 мг каждые три недели до 9-й недели;
- на 12-й неделе – 100 мг, с последующими 3-месячными интервалами;
- далее дозу снижают на 20 мг каждые 12 недель до 48-й недели;
- после этого дозу снижают на 20 мг каждые 16 недель до полного прекращения.
6. Условно рекомендуется использовать одноразовый, а не раздельный прием ежедневных доз ГК для лечения РПМ. Разделять дозу препарата на несколько приемов следует в случае выраженного интенсивного болевого синдрома в ночное время суток.
7. Условно рекомендуется учесть возможность раннего назначения метотрексата в дополнение к ГК, в частности, у пациентов с высоким риском рецидива и/или при длительной терапии, а также в случае имеющихся факторов риска, коморбидных заболеваний и/или приема сопутствующих препаратов, когда высока вероятность появления осложнений или побочных эффектов ГК. В клинических испытаниях метотрексат был использован при пероральном применении в дозах 7,5‑10 мг в неделю.
8. Настоятельно рекомендуется не использовать ингибиторы фактора некроза опухоли (ФНО) для лечения РПМ. В настоящее время продолжается только одно рандомизированное контролируемое испытание (РКИ) с тоцилизумабом (NCT01396317), в другом сравнивают секукинумаб, канакинумаб и ГК (NCT01364389). К тому же в случае назначения ФНО увеличивается риск негативного эффекта.
9. Условно рекомендуется рассмотреть создание индивидуальной программы упражнений для пациентов с РПМ, направленных на поддержку мышечной массы и функций, а также снижение риска падений.
10. Применение растительных препаратов в терапии РПМ не рекомендуется. Особенно категорически авторы документа выступают против использования китайских травяных препаратов Yanghe и капсул Biqi у пациентов с РП. Данное заявление связано в первую очередь с тем, что вышеуказанные средства не одобрены Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA), а также Европейским агентством лекарственных средств (EMA).
Рекомендации ACR и EULAR (2015) предназначены прежде всего для врачей-клиницистов. Предполагается, что эти руководящие принципы окажут им определенную помощь в ведении пациентов с РПМ [13]. Таким образом, основная цель фармакотерапии РПМ – достижение лекарственной ремиссии, а также снижение риска коморбидных заболеваний.
Лечение пациентов с РПМ должен проводить врач-ревматолог, в виде исключения – врач общей практики, но при консультативной поддержке врача-ревматолога. Для уменьшения болей, связанных с сопутствующим остеохондрозом, артритом, возможно применение НПВП, которые дают хороший симптоматический (анальгетический) эффект при сопутствующей патологии, но не оказывают влияния на воспалительный процесс, обусловленный РПМ, и прогноз заболевания, а также могут вызывать тяжелые неблагоприятные реакции со стороны желудочно-кишечного тракта и сердечно-сосудистой системы. Для снижения риска побочных явлений применение НПВП при РПМ должно быть максимально ограниченным.
Основное место в лечении РПМ занимает терапия ГК. Для большинства пациентов с РПМ без ГКА достаточно назначения преднизолона по 12,5‑25 мг/сут или эквивалентной дозы метилпреднизолона. Лечение подразделяется на несколько основных этапов: начальную (индукцию ремиссии), поддерживающую терапию (снижение суточной дозы) и период отмены ГК.
Итак, начальная терапия – преднизолон в диапазоне 12,5‑25 мг/сут, рекомендован однократный прием ГК. При достижении ремиссии по клиническим и лабораторным показателям проводят постепенное снижение дозы ГК до поддерживающей – 10 мг/сут по 2,5 мг в месяц, далее – менее 1 мг в месяц (например, по 1 мг каждые два месяца). Таким образом, период схождения с дозы ГК может занимать 1‑2 года.
Когда же прекращать лечение ГК? Обычно курс лечения РПМ длится в пределах 1‑2 лет. Существуют, тем не менее, больные, которым лечение ГК необходимо проводить неопределенно долго в дозе 1-5 мг/сут из-за рецидивов, которые возникают при снижении дозы или отмене ГК. Обычно бывает невозможно отменить ГК ранее чем через год от начала лечения в связи с рецидивами. При отсутствии признаков активности болезни в течение 2‑3 месяцев можно повторно приступить к ранее не удавшемуся снижению дозы или отмене ГК. Необходимо отметить, что, несмотря на эффективное лечение, у большинства больных РПМ имеет склонность к рецидивированию, что не зависит от ранее применяемой терапии.
При возникновении рецидива РПМ, что сопровождается возобновлением клинической симптоматики и повышением маркеров воспаления, рекомендуется возврат дозы ГК до уровня, на котором контроль боли и воспаления был наиболее эффективным. Иногда более высокие дозы, необходимые для контроля активности болезни, зависят от интенсивности обострения и индивидуальной способности пациента к ответу. За увеличением дозы ГК должно последовать более медленное уменьшение (меньшее снижение и/или более продолжительные интервалы для пошаговой стратегии), особенно у больных, которые имели несколько рецидивов патологии [7, 9].
Для предупреждения потери костной массы, опосредованной терапией ГК при РПМ, важно проводить постоянную профилактику остеопороза препаратами кальция и витамина D [3].
Целью использования метотрексата (МТ) в лечении РПМ является уменьшение продолжительности приема и кумулятивной дозы ГК, а также снижение риска нежелательных реакций, обусловленных приемом ГК. Назначение МТ внутрь и внутримышечно в дозе 10 мг в неделю в комбинации с преднизолоном оказывает стероид-сберегающий эффект, уменьшает количество рецидивов, увеличивает число случаев прекращения лечения ГК, сокращает продолжительность терапии и кумулятивную дозу ГК. Назначение МТ внутрь или подкожно используется наиболее часто в начальной дозе 10‑15 мг в неделю [15, 16]. Другие препараты иммуносупрессивного действия (например, азатиоприн) не показали своей эффективности.
В последние годы продемонстрирована эффективность тоцилизумаба (ТЦЗ) при РПМ и ГКА [20, 22]. В исследованиях показаниями для назначения ТЦЗ (обычно стандартной дозы 8 мг/кг в месяц) были резистентность к ГК (необходимость приема высокой дозы для поддержания ремиссии) или сопутствующие заболевания, которые ограничивали возможность адекватной терапии ГК. Около 2/3 пациентов ранее получали МТ (а также другие иммуносупрессивные препараты) или ингибиторы ФНО-α. В подавляющем большинстве исследований отмечен быстрый рост (в течение 1‑3 месяцев) клинико-лабораторного эффекта, проявлявшегося в снижении активности РПМ и возможности уменьшить дозу ГК. Имеются также данные о сохранении ремиссии после отмены ТЦЗ [18, 27].
Таким образом, полученные результаты позволили сформулировать предварительные показания для назначения ТЦЗ при самостоятельной РПМ или же в сочетании с ГКА [7, 14]:
- в качестве препарата первой линии в комбинации с ГК у пациентов с тяжелыми сопутствующими заболеваниями для быстрого снижения дозы ГК, хотя лечение ТЦЗ может ассоциироваться с тяжелыми нежелательными реакциями, наиболее высокий риск которых наблюдается именно у больных пожилого возраста и лиц с коморбидными патологиями;
- в качестве препарата второй линии у больных, которые нуждаются в комбинированной терапии, для достижения стероид-сберегающего эффекта, а также при рефрактерности к МТ, плохой переносимости этого препарата или высоком риске развития нежелательных реакций на фоне лечения МТ.
- в качестве препарата второй линии при частом рецидивировании иммуновоспалительного процесса на фоне снижения дозы ГК.
Выводы
Таким образом, РПМ имеет полиморфную клиническую картину как в дебюте болезни, так и в более поздний период, имея сходство симптоматики с воспалительными заболеваниями суставов, а также с миопатиями на фоне различной патологии внутренних органов и систем [4]. Это обстоятельство делает РПМ сложной в дифференциально-диагностическом плане и нередко приводит к увеличению объема обследования и продолжительности периода верификации диагноза. Исследовательская работа международного ревматологического сообщества, направленная на изучение различных аспектов заболевания, в том числе поиск наиболее оптимальных и информативных диагностических критериев, продолжается до настоящего времени.
Литература
- Бунчук Н.В. Ревматические заболевания пожилых. – М.: МЕДпресс-информ, 2010. – 272 с.
- Головач И.Ю. Основные принципы новых диагностических критериев (2012) и рекомендаций ACR/EULAR’2015 по менеджменту и лечению ревматической полимиалгии // Український ревматологічний журнал. – 2016. – № 2 (64). – С. 3‑7.
- Головач І.Ю. Менеджмент глюкокортикоїд-індукованого остеопорозу у світлі останніх рекомендацій Американського коледжу ревматологів (ACR’2017) // Практикуючий лікар. – 2017. – 3 (23). – С. 5‑14.
- Дорохов Г.Ю., Гордиенко А.В., Маковеева О.В., Барсуков А.В. Ревматическая полимиалгия: особенности клинической картины и диагностики // Вест. рос. военно-медицинской академии. – 2017. – № 2 (58). – С. 213‑217.
- Олюнин Ю.А. Ревматическая полимиалгия // Consilium medicum. – 2013. – 15 (9). – Р. 53‑57.
- Оттева Э.Н., Островский А.Б. Ревматическая полимиалгия: от эпидемиологии до перспектив лечения // Практическая медицина. – 2015. – Т. 2, № 3 (88). – С. 88‑93.
- Сатыбалдыев А.М., Демидова Н.В., Савушкина Н.М., Гордеев А.В. Ревматическая полимиалгия // Научно-практическая ревматология. – 2018. – № 56 (2). – С. 215‑227.
- Blockmans D., de Ceuninck L., Vanderschueren S. et al. Repetitive 18-fluorodeoxyglucose positron emission tomography in isolated polymyalgia rheumatica: a prospective study in 35 patients // Rheumatology (Oxford). – 2007. – 46 (4). – Р. 672‑677.
- Buttgereit F., Dejaco C., Matteson E.L., Dasqupta B. Polymyalgia Rheumatica and Giant Cell Arteritis: A Systematic Review // JAMA. – 2016. – Vol. 315 (22). – P. 2442‑2458.
- Cantini F., Salvarani C., Olivieri I. et al. Shoulder ultrasonography in the diagnosis of polymyalgia rheumatica: a case-control study // J Rheumatol. – 2001. – Vol. 28. – Р. 1049‑1055.
- Crowson C.S., Matteson E.L., Myasoedova E. The lifetime risk of adult-onset rheumatoid arthritis and other inflamatory autoimmunerheumatic diseases // Arthritis Rheum. – 2011. – Vol. 63. – Р. 633‑639.
- Dasgupta B., Cimmino M., Maradit-Kremers H. et al. 2012 provisional classification criteria for polymyalgia rheumatica: a European League Against Rheumatism / American College of Rheumatology collaborative initiative // Ann Rheum Dis. – 2012. – 71 (4). – Р. 484‑492.
- Dejaco C., Singh Y., Perel P. et al. Recommendations for the management of polymyalgia rheumatica: a European League Against Rheumatism. American College of Rheumatology collaborative initiative // Ann Rheum Dis. – 2015. – 74. – Р. 1799‑1807.
- Devauchelle-Pensec V., Berthelol J.M., Cornecc D., et al. Efficacy of first-line tocilizumab therapy in early polymyalgia rheumatica: a prospective longitudinal study // Ann Rheum Dis. – 2016. – Vol. 75. – P. 1506‑1510.
- Ferraccioli G., Salaffi F., De Vita S. et al. Methotrexate in polymyalgia rheumatica: preliminary results of an open, randomized study // J Rheumatol. – 1996. – Vol. 23. – P. 624‑628.
- Gonzales-Gay M., Cataneda S. Managine of giant cell arteritis and polymyalgia rheumatica // Expert Opin Orphan Drugs. – 2016. – Vol.4. – P. 1133‑1144.
- Gonzalez-Gay M.A., Vazquez-Rodrigez T.R. et al. Epidemiology of giant cell arteritis and polymyalgia rheumatica // Arthritis Rheum. – 2009. – Vol. 61. – Р. 1454‑1461.
- Izumi K., Kuda H., Ushikubo M. et al. Tocilizumab is effective against polymyalgia rheumatica: experience in 13 intractable cases // RMD Open. – 2015. – Vol. 1. – e000162.
- Kubota R., Yamashita H., Mimori A. Clinical Value of FDG-PET/CT for the Evaluation of Rheumatic Diseases: Rheumatoid Arthritis, Polymyalgia Rheumatica, and Relapsing Polychondritis // Semin Nucl Med. – 2017. – Vol. 47 (4). – P. 408‑424.
- Macchioni P., Boiardi L., Catanoso M. et al. Tocilizumab for polymyalgia rheumatica: report of two cases and review of the literature // Semin Arthritis Rheum. – 2013. – Vol. 43. – P. 113‑118.
- Meliconi R., Pulsatelli L., Uguccioni M. et al. Leukocyte infiltration in synovial tissue from the shoulder of patients with polymyalgia rheumatica. Quantitative analysis and influence of corticosteroid treatment // Arthritis Rheum. – 1996. – 39 (7). – Р. 1199‑1207.
- Mori S., Koga Y. Glucocorticoid-resistant polymyalgia rheumatic: pretreatment chatacteristics and tocilizumab therapy // Clin Rheumatol. – 2016. – Vol. 35. – P. 1367‑1375.
- Pease C.T., Haugeberg G., Montague B. et al. Polymyalgia rheumatic can be distinquished from late onset rheumatoid arthritis at baseline: results of a 5-yr prospective study // Rheumatology. – 2009. – Vol. 48. – P. 123‑127.
- Salvarani C., Cantini F., Bojardi L., Hunder G.G. Polymyalgia rheumatica and giant-cell arteritis // N Engl J Med. – 2002. – Vol. 347. – Р. 261‑271.
- Salvarani C., Cantini F., Macchioni P. et al. Distal musculoskeletal manifestations in polymyalgia rheumatica: a prospective follow-up study // Arthritis Rheum. –1998. – Vol. 41. – P. 1221‑1226.
- Spiera R., Westhovens R. Provisional diagnostic criteria for polymyalgia rheumatica: moving beyond clinical intuition? // Ann Rheum Dis. – 2012. – 71 (4). – Р. 475‑476.
- Toussirot E., Martin A., Soubrier M. et al. Rapid and sustained response to tocilizumab in patients with polymyalgia rheumatica resistant or intolerant to glucocorticoids: a multicenter open-label study// J Rheumatol. – 2016. – Vol. 43. – P. 249‑251.
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (66) листопад 2019 р.