28 грудня, 2019
Комплексна терапія серцево-судинних захворювань: останні тенденції та оптимальні стратегії
Однією з актуальних проблем, що розглядалася в межах ХХ Національного конгресу кардіологів України (25‑27 вересня 2019 року, м. Київ), закономірно було глобальне питання артеріальної гіпертензії (АГ). Відомі спікери поділилися найактуальнішою інформацією та останніми тенденціями щодо лікування, профілактики, прогнозу даного захворювання.
 Із цікавою доповіддю «Терапія при артеріальній гіпертензії» виступив лауреат Державної премії України в галузі науки і техніки, науковий керівник відділення симптоматичних гіпертензій ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України (м. Київ), д. мед. н., професор Юрій Миколайович Сіренко. На початку промови лектор дав визначення континууму серцево-судинних захворювань (ССЗ) і зазначив, що цей термін став домінантною гіпотезою у кардіології та окреслює атеросклероз (АС) як стадійний патологічний процес із безупинним перебігом. Пусковим механізмом АС виступає ендотеліальна дисфункція, яку можуть ініціювати фактори ризику: цукровий діабет (ЦД), куріння, АГ, дисліпідемія, інсулінорезистентність. Наразі найефективнішим кроком у попередженні розвитку АС і досі є усунення та ефективне лікування зазначених чинників, оскільки в майбутньому це загрожує розвитком коронарного тромбозу, інфаркту міокарда (ІМ) та, зрештою, смерті.
Із цікавою доповіддю «Терапія при артеріальній гіпертензії» виступив лауреат Державної премії України в галузі науки і техніки, науковий керівник відділення симптоматичних гіпертензій ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України (м. Київ), д. мед. н., професор Юрій Миколайович Сіренко. На початку промови лектор дав визначення континууму серцево-судинних захворювань (ССЗ) і зазначив, що цей термін став домінантною гіпотезою у кардіології та окреслює атеросклероз (АС) як стадійний патологічний процес із безупинним перебігом. Пусковим механізмом АС виступає ендотеліальна дисфункція, яку можуть ініціювати фактори ризику: цукровий діабет (ЦД), куріння, АГ, дисліпідемія, інсулінорезистентність. Наразі найефективнішим кроком у попередженні розвитку АС і досі є усунення та ефективне лікування зазначених чинників, оскільки в майбутньому це загрожує розвитком коронарного тромбозу, інфаркту міокарда (ІМ) та, зрештою, смерті.
Однією з найважливіших складових попередження тяжких судинних ускладнень залишається ефективний контроль артеріального тиску (АТ). Було проведено низку випробувань із метою вивчення ефективності інгібітора ангіотензинперетворювального ферменту (іАПФ) раміприлу для контролю АТ.
У дослідженні CARE, в якому взяли участь 11 100 хворих, на тлі приймання раміприлу протягом восьми тижнів у амбулаторних умовах вдалося досягти цільових рівнів АТ. Так, середньодобовий систолічний АТ (САТ) знижувався на 21,3 мм рт. ст., діастолічний АТ (ДАТ) – на 13,8 мм рт. ст. (Kaplan et al., 1996). У випробуванні HYCAR вивчали застосування раміприлу по 5 та 1,25 мг порівняно із плацебо. Варто зауважити, що доза препарату 1,25 мг не впливала на рівень АТ. Проте навіть у такій дозі раміприл сприяв регресу гіпертрофії лівого шлуночка (ЛШ) (Lièvre et al., 1995).
У дослідженні SECURE за участю 732 пацієнтів тривала (4,5 року) терапія раміприлом (10 та 2,5 мг добу) приводила до уповільнення прогресування АС навіть у меншій дозі порівняно із плацебо (Lonn et al., 2001). За результатами випробування REIN, до якого було залучено осіб із недіабетичною нефропатією та хронічною хворобою нирок (ХХН), препарат на 56% уповільнював розвиток термінальної ниркової недостатності (Ruggenenti et al., 2001).
Однією з найвагоміших робіт щодо вивчення васкулопротекторної дії раміприлу стало дослідження HOPE (Sleight et al., 2000). У хворих із високим ризиком СС-подій на тлі приймання раміприлу в дозі 10 мг на ніч частота ІМ, інсульту, СС-смерті (первинна кінцева точка) загалом знизилася на 22%, зокрема рівень летальних наслідків від СС-ускладнень – на 26%, ІМ – на 20%, інсульту – на 32% та смерті від усіх причин – на 16% порівняно із групою плацебо. Варто зауважити, що третина цих хворих (n=3654) мали ЦД 2-го типу. Дослідники провели додатковий аналіз MICRO-HOPE, що показав значне зниження СС-смерті (-37%) і нефропатії (-24%) (Gerstein et al., 2001).
Після 5-річного спостереження за когортою хворих випробування HOPE автори вирішили проаналізувати їх знов у HOPE-TOO. В обох групах пацієнтів призначали досліджувані іАПФ, зокрема раміприл. Протягом наступних трьох років різниця між групами стосовно первинних кінцевих точок (СС-смерть, ІМ, інсульт) залишалася на рівні 17%. Таким чином, що раніше розпочати ефективне лікування, тим кращий результат у майбутньому (Bosch et al., 2005).
На думку професора Сіренка, для клінічної практики важливо, що у раміприлу найвищий показник прихильності до терапії порівняно з іншими іАПФ (Mancia et al., 2011).
У настановах Європейського товариства кардіологів (ESC, 2019) з лікування хронічного коронарного синдрому з’явилися рекомендації щодо доцільності застосування іАПФ при серцевій недостатності (СН), АГ, ЦД. Призначення цих препаратів слід розглядати в осіб із хронічною ішемічною хворобою серця при високому
Також Юрій Миколайович навів дані вітчизняної статистики: у 2010 р. частка пацієнтів із ≥3 факторами СС-ризику в загальній структурі хворих на АГ склала 61% (Горбась та співавт., 2012). Тобто більше половини українських пацієнтів з АГ відносяться до категорії високого ризику і потребують проведення інтенсивної первинної профілактики, що включає антигіпертензивну терапію. Вона має бути спрямована на ефективний контроль АТ, попередження ураження органів-мішеней і розвитку СС-ускладнень.
В Україні раміприл зареєстрований під торговельною назвою Рамі Сандоз® (компанія «Сандоз»). Препарат має широкий спектр показань і призначається більшості пацієнтів з АГ та супутньою патологію, зокрема ХХН. Серед переваг лікарського засобу – збалансованість виведення, зручність приймання – 1 таблетка на добу, а також варіанти дозування (таблетовані форми по 2,5; 5; 10 мг).
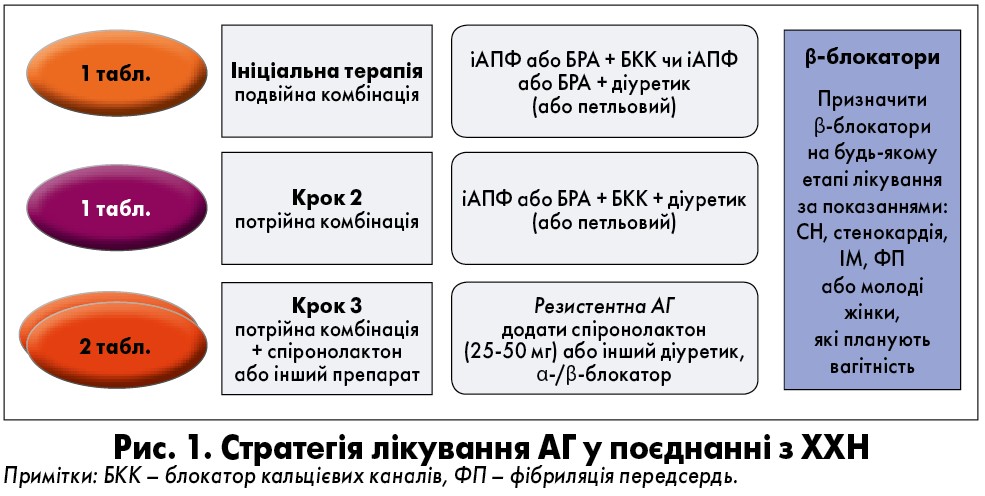
 Керівник відділу гіпертонічної хвороби ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України, д. мед. н. Лариса Анатоліївна Міщенко розповіла про особливості застосування діуретиків в осіб з АГ. Доповідачка нагадала, що сьогодні у клінічній практиці в комплексному лікуванні ССЗ використовують три класи діуретиків: петльові, тіазидні й тіазидоподібні, калійзберігаючі (антагоністи мінералокортикоїдних рецепторів [АМР]). Також вона наголосила, що при лікуванні хворого на АГ, відповідно до настанов ESC та Європейського товариства з артеріальної гіпертензії (ECH), на будь-якому кроці є місце для діуретика (ESC/ECH, 2018). Препарати першого вибору – тіазидні та тіазидоподібні. Саме цю групу лікарських засобів використовують при АГ, зокрема у складі фіксованої комбінації. Проте, якщо мова йде про АГ із супутньою ХХН, а швидкість клубочкової фільтрації (ШКФ) менше ніж 30 мл/хв, доцільним є застосування петльових діуретиків (ПД) (рис. 1). Крім того, ПД – основа лікування пацієнтів із застійною CН.
Керівник відділу гіпертонічної хвороби ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України, д. мед. н. Лариса Анатоліївна Міщенко розповіла про особливості застосування діуретиків в осіб з АГ. Доповідачка нагадала, що сьогодні у клінічній практиці в комплексному лікуванні ССЗ використовують три класи діуретиків: петльові, тіазидні й тіазидоподібні, калійзберігаючі (антагоністи мінералокортикоїдних рецепторів [АМР]). Також вона наголосила, що при лікуванні хворого на АГ, відповідно до настанов ESC та Європейського товариства з артеріальної гіпертензії (ECH), на будь-якому кроці є місце для діуретика (ESC/ECH, 2018). Препарати першого вибору – тіазидні та тіазидоподібні. Саме цю групу лікарських засобів використовують при АГ, зокрема у складі фіксованої комбінації. Проте, якщо мова йде про АГ із супутньою ХХН, а швидкість клубочкової фільтрації (ШКФ) менше ніж 30 мл/хв, доцільним є застосування петльових діуретиків (ПД) (рис. 1). Крім того, ПД – основа лікування пацієнтів із застійною CН.
Лекторка зазначила, що третина осіб із ХХН мають резистентну АГ, і лікування такого пацієнта суттєво ускладнюється. При проведенні антигіпертензивної терапії необхідний ретельний, регулярний моніторинг рівня креатиніну, калію у крові та ШКФ в осіб із ХХН.
Щодо вибору діуретика у таких пацієнтів, за розвитку ХХН 1-ї та 2-ї ст. слід віддавати перевагу тіазидним діуретикам. На 3-й стадії, якщо ШКФ становить 60 мл/хв, а у хворого наявний нефротичний синдром та набряки доцільно перейти з тіазидного діуретика на петльовий. На 4-й (ШКФ=30 мл/хв) і 5-й ст. (ШКФ=15 мл/хв та діаліз) призначають ПД та/або комбінацію діуретиків для посилення діуретичного ефекту (Sica, 2012).
Сьогодні на фармринку доступно два петльові діуретики: торасемід і фуросемід. Порівняльна характеристика цих двох ПД схиляє вибір на користь торасеміду, оскільки (Wargo, Banta 2009):
- торасемід має вищу біодоступність – 80‑100%, фуросемід – в середньому 50%;
- у торасеміду триваліша дія протягом доби (12‑24 год);
- шлях елімінації: фуросемід – через нирки (50%), торасемід має подвійний шлях: печінка (80%) та нирки (20%).
Стосовно порівняльної характеристики ефективності торасеміду з фуросеміом, показовим є дослідження Vasavada et al. (2003). Пацієнтам з АГ та ХХН призначали торасемід у дозі 40 мг/добу та фуросемід – 40 мг двічі на добу. Було показано, що через три тижні терапії в обох групах відзначався однаковий вплив на АТ. Профіль переносимості торасеміду вивчали у дослідженні TORIC (Cosin et al., 2002). У пацієнтів із СН II‑III функціонального класу (ФК) за класифікацією Нью-Йоркської асоціації серця (NYHA), що отримували діуретичну терапію, вимірювали рівень креатиніну і калію у крові. У групі торасеміду гіпокаліємія була менш виразною та зустрічалася рідше (12,9%), ніж серед пацієнтів, що приймали фуросемід (17,9%).
На вітчизняному фармацевтичному ринку доступний препарат Торасемід Сандоз® – єдиний в Україні ПД з унікальним вибором дозувань: 10, 20, 50, 100 та 200 мг.
 Досвідом застосування діуретичної терапії в осіб із хронічною СН у поєднанні з нирковою дисфункцією поділився президент Української асоціації фахівців із серцевої недостатності, керівник відділу серцевої недостатності ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України, д. мед. н., професор Леонід Георгійович Воронков.
Досвідом застосування діуретичної терапії в осіб із хронічною СН у поєднанні з нирковою дисфункцією поділився президент Української асоціації фахівців із серцевої недостатності, керівник відділу серцевої недостатності ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України, д. мед. н., професор Леонід Георгійович Воронков.
Спікер зауважив, що діуретики показані незалежно від варіанта СН. Діуретичну терапію призначають декомпенсованим хворим – тобто таким, в яких виявлено затримку рідини у вигляді ознак легеневого застою та/або периферичного набрякового синдрому. В амбулаторних пацієнтів із ХСН регулярне приймання діуретика (або комбінації двох діуретиків різних груп) виправдане у випадках, коли стандартне лікування нейрогуморальними антагоністами у поєднанні з належним контролем частоти серцевих скорочень (ЧСС) не супроводжується стабільним підтриманням еуволемічного стану (Ponikowski et al., 2016).
Відповідно до рекомендацій ESC із СН (2016), діуретики доцільно призначати хворим із фізикальними ознаками та/або скаргами, що пов’язані з застоєм, для покращання суб’єктивної симптоматики та здатності до фізичних навантажень (ІВ). Також застосування цих препаратів може бути розглянуте з метою зниження ризику госпіталізації, спричиненої СН (ІІа В).
На даний час при СН призначають наступні групи діуретиків: петльові, що є основними при СН; тіазидні, які використовують у комбінації з ПД за рефрактерності до останніх; АМР, що застосовують в активній фазі діуретичної терапії як калійзберігаючі засоби (після стабілізації пацієнта бажано провести заміну спіронолактону на еплеренон, який є доцільнішим при тривалому прийманні).
Окрім того, професор зупинився на порівняльній характеристиці ПД фуросеміду й торасеміду. Так, торасемід подібно до АМР блокує фіброзоутворення в міокарді за рахунок зниження синтезу альдостерону, часткової блокади його рецепторів та пригнічення активності ферменту, який каталізує утворення колагенових волокон І типу (Acuna, 2011). Натомість фуросеміду такий ефект не притаманний (Lopez et al., 2004).
Також у згаданому вище випробовуванні TORIC було показано, що на тлі застосування торасеміду (порівняно з фуросемідом) спостерігалося зниження загальної смертності на 53,9%, кардіальної – на 64,5%, раптової смерті – на 69,9% (Cosin, Diez, 2002). За даними метааналізу Miles et al. (2019), підтримувальна діуретична терапія у хворих на ХСН на тлі приймання торасеміду дозволила вдвічі зменшити ризик госпіталізацій із приводу декомпенсації захворювання порівняно з фуросемідом.
Особливої уваги потребує призначення діуретичної терапії та її контроль. Зокрема, після активної фази такого лікування необхідно оцінити функцію нирок та електроліти, а також визначити пероральну підтримувальну дозу відповідно до клінічного стану хворого, рівня АТ і функції нирок. Саме тому візит через 7-14 днів є дуже важливим для того, щоб скорегувати дозу препарату. Пацієнтам із III‑IV ФК за NYHA, які отримували у стаціонарі високі в/в дози діуретиків, призначають стартову дозу торасеміду 20 мг. За умови стійкого підтримання еуволемічного стану доцільно продовжити приймання вказаної дози або розглянути перехід на 10 мг. Якщо присутні ознаки гіперволемії – рекомендовано комбінувати на постійній основі з тіазидним або тіазидоподібним діуретиком.
Доповідач зазначив, що торасемід застосовують також у пацієнтів із тяжкою нирковою недостатністю
До перелічених переваг препарату Торасемід Сандоз® Леонід Георгійович додав оптимальне співвідношення європейської якості та української ціни. Лікарський засіб має необхідний тривалий ефект і стабільно високу біодоступність. Торасемід Сандоз® – гідний представник класу ПД, що заслужено може бути препаратом вибору в терапії СН.
 Старший науковий співробітник експертного консультативно-діагностичного лікувального центру життєзагрозливих та рідкісних аритмій ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України, к. мед. н. Олена Миколаївна Романова виступила з актуальною темою для кардіологів та лікарів загальної практики щодо застосування антиаритмічних препаратів (ААП) класу IС з метою протирецидивної терапії у пацієнтів із фібриляцією передсердь (ФП) та коморбідними станами.
Старший науковий співробітник експертного консультативно-діагностичного лікувального центру життєзагрозливих та рідкісних аритмій ННЦ «Інститут кардіології імені академіка М.Д. Стражеска» НАМН України, к. мед. н. Олена Миколаївна Романова виступила з актуальною темою для кардіологів та лікарів загальної практики щодо застосування антиаритмічних препаратів (ААП) класу IС з метою протирецидивної терапії у пацієнтів із фібриляцією передсердь (ФП) та коморбідними станами.
За даними європейських експертів, 2018 р. у кожного четвертого європейця було діагностовано ФП. Згідно із прогнозом, вже до 2030 р. хворітимуть 14‑17 млн чоловік.
Якщо говорити про діагностичний пошук, відповідно до рекомендацій із лікування ФП ESC та Європейської асоціації ритму серця (EHRA), для достовірного встановлення діагнозу ФП необхідно (ESC/EHRA, 2016):
- зафіксувати епізод аритмії на ЕКГ;
- провести повне СС-обстеження: аналіз історії хвороби, ретельне клінічне обстеження всіх хворих на ФП;
- виконати позаплановий скринінг на ФП для пацієнтів від 65 років шляхом визначення пульсу чи ЕКГ;
- провести скринінг на ФП шляхом аналізу ЕКГ тривалістю щонайменше 72 год у пацієнтів із транзиторною ішемічною атакою або ішемічним інсультом.
«Нечастими» називають пароксизми ФП, що виникають із частотою від одного разу на місяць до одного разу на рік. Їх слід виділяти і спостерігати за такими хворими, оскільки тактики протирецидивної терапії немає, рекомендоване лише відновлення ритму безпосередньо в момент нападу аритмії.
Стратегія лікування залежить від наявності чи відсутності структурних змін міокарда.
Про відсутність органічного ураження серця можемо говорити коли: немає Q-ІМ в анамнезі; немає гіпертрофічної або дилатаційної кардіоміопатії; ФВ ЛШ >45%; застійна або прогресувальна СН відсутня, чи стадія не вища за IIA; немає виразної гіпертрофії ЛШ (товщина одної зі стінок ЛШ ≥14 мм). Доповідачка відмітила, що АГ, хронічні форми ішемічної хвороби серця не є протипоказаннями для призначення ААП класу 1С, якщо не призводять до вказаних вище змін.
Тактика терапії при аритміях залежить від індивідуальних умов і параметрів (однакові в осіб з/без виразної структурної патології міокарда):
- тривалість пароксизму ФП;
- класифікація хворих відповідно до шкали EHRA залежно від тяжкості інвалідизувальних симптомів, пов’язаних із ФП;
- клінічні прояви: ЧСС, ЕКГ, виразність СН, АГ, АКТ тощо.
Є декілька лікувальних підходів залежно від перелічених параметрів: призначення β-адреноблокаторів, ААП та електроімпульсної терапії. Медикаментозне відновлення серцевого ритму можливе, лише якщо пацієнт гемодинамічно стабільний, а також за відсутності структурних уражень. Якщо ж хворий гемодинамічно нестабільний, терапія вибору – електрична кардіоверсія (ESC/EHRA, 2016).
Що стосується успішності фармакологічної кардіоверсії, ААП класу 1С швидко відновлюють ритм, якщо прописані за показаннями у певний час (Capucci et al., 2011). Короткострокова терапія ААП після кардіоверсії та/або процедури абляції протягом чотирьох тижнів на 80% знижує ризик рецидивів аритмій і не призводить до розвитку побічних ефектів (ESC/EHRA, 2016).
Серед факторів, які впливають на прийняття рішення при призначенні протирецидивної антиаритмічної терапії, варто відзначити збільшення частоти і тривалості пароксизмів ФП 2‑3 на місяць, прогресію симптомів пароксизму ФП та перебіг основного захворювання (АТ, функція щитовидної залози, стрес, алкоголь, куріння, коморбідність).
До основних пероральних ААП відносять дронедерон, флекаїнід, пропафенон, соталол (IА). Вони рекомендовані для профілактики пароксизмів ФП у пацієнтів із нормальною функцією ЛШ і без патологічної гіпертрофії ЛШ (IA). Альтернативою є катетерна абляція (IIaB) (ESC/ EHRA, 2016).
Сьогодні на фармринку України є два препарати в таблетованій формі: флекаїнід і пропафенон (ІА). Основним механізмом їхньої дії вважається блокада швидких Na+-каналів. За результатами досліджень, пацієнти в амбулаторних умовах можуть безпечно (0,18%, 1/569 епізодів конверсії у тріпотіння передсердь зі швидким проведенням імпульсу) та ефективно (94%, 534/569 епізодів конверсії у синусовий ритм) приймати пропафенон (460‑600 мг) або флекаїнід (200‑300 мг). Також варто відмітити, що найефективнішим способом застосування флекаїніду є принцип «таблетка в кишені» (ESC, 2010).
Порівняльна характеристика флекаїніду та пропафенону представлена на рисунку 2.
Флекаїнід і його метаболіти секретуються в основному з сечею, тому в пацієнтів з порушенням ниркової функції необхідно проводити моніторинг показників і корекцію дози в бік зменшення. Найвагоміша перевага флекаїніду перед іншими засобами – протирецидивний ефект. Так, частота виникнення рецидивів ФП становила 61% на тлі застосування пропафенону та 38% – флекаїніду. Мінімальний термін спостереження після кардіоверсії – шість місяців (Aliot et al., 2011).
Олена Романівна наголосила: рішення щодо стратегії лікування залежить від походження аритмії. Необхідно ретельно оцінювати вибір ААП для тривалого відновлення синусового ритму / профілактики рецидиву ФП з огляду на коморбідність, СС-ризик і потенційно серйозну проаритмію, екстракардіальну токсичну дію (ESC/EHRA, 2016). Призначення флекаїніду потребує контролю тривалості комплексу QRS при ініціації антиаритмічної терапії
Флекаїнід потрібно призначати у дозі 100‑150 мг двічі на добу або 200 мг/добу. Беручи до уваги шлях елімінації препарату (нирки), необхідно моніторувати кліренс креатиніну. При його зниженні <35 мл/хв доза флекаїніду не має перевищувати 50 мг два рази на добу.
Насамкінець Олена Миколаївна підсумувала: застосування ААП ІС класу для протирецидивної терапії у пацієнтів із ФП та кормобідними станами є запорукою покращення якості життя та прогнозу в майбутньому.
Підготував Денис Соколовський
Інформація для спеціалістів сфери охорони здоров’я 1-03-КРД-РЕЦ-1119
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (66) листопад 2019 р.