30 грудня, 2019
«Міфи та реальність сучасної медицини»: підходи до лікування пацієнтів у світлі новітніх рекомендацій
28 листопада за ініціативи компанії Sandoz у Києві відбувся всеукраїнський науковий телеміст «Міфи і реальність сучасної медицини». У заході, що транслювався на 23 міста України, взяли участь терапевти, сімейні лікарі, кардіологи та невропатологи. Доповіді з найактуальніших питань сучасної медицини представили провідні українські фахівці. Науковим модератором події виступив завідувач кафедри нефрології та нирковозамісної терапії Національної медичної академії післядипломної освіти ім. П. Л. Шупика (м. Київ), доктор медичних наук, професор Дмитро Дмитрович Іванов. Проведення освітніх заходів для лікарів стало доброю традицією для компанії Sandoz. Цього року на науковій конференції висвітлювалися такі актуальні теми, як тягар серцево-судинних захворювань, значущість раціонального використання антибіотиків та психічне й неврологічне здоров’я населення України.
.jpg) Завідувач кафедри оториноларингології та офтальмології з курсом хірургії голови і шиї Івано-Франківського національного медичного університету, доктор медичних наук, професор Василь Іванович Попович висвітлив тему раціонального лікування небактеріальних і бактеріальних інфекцій верхніх дихальних шляхів (ВДШ) у рамках проблеми стримання зростання антибіотикорезистентності.
Завідувач кафедри оториноларингології та офтальмології з курсом хірургії голови і шиї Івано-Франківського національного медичного університету, доктор медичних наук, професор Василь Іванович Попович висвітлив тему раціонального лікування небактеріальних і бактеріальних інфекцій верхніх дихальних шляхів (ВДШ) у рамках проблеми стримання зростання антибіотикорезистентності.
Необґрунтоване застосування антибіотиків, зокрема при лікуванні гострих запальних захворювань ВДШ, є провідною причиною однієї з найглобальніших катастроф людства, а саме резистентності збудників до багатьох груп антибактеріальних засобів. За деякими даними, в Україні протягом 2018 р. оториноларингологи призначали антибіотики приблизно в 77% випадків гострого риносинуситу (ГРС), 64% – гострого тонзиліту (ГТ) і 71% – гострого середнього отиту. Це свідчить про неправильну стратегію ведення пацієнтів указаного профілю та застосування антибіотикотерапії переважно за відсутності прямих показань.
Щоб відповісти на запитання, в яких саме випадках ГРС необхідно вирішувати питання про антибіотикотерапію, спершу слід встановити першопричину, що призвела до розвитку запального процесу. Так, запалення носа та приносових пазух зазвичай є наслідком гострих респіраторних вірусних захворювань або набагато рідше бактеріальної інфекції.
На користь вірусного ГРС свідчить наявність не менш ніж 2 із таких симптомів, які турбують пацієнта не більш ніж 10 діб, за умови покращення стану після 5-го дня від початку захворювання:
- основні:
- закладеність і обструкція носа;
- наявність виділень;
- додаткові:
- дифузний головний біль та/або відчуття тиску в приносових пазухах;
- зниження чи втрата нюху;
- кашель у педіатричних хворих.
Натомість у разі поствірусного ГРС указана симптоматика триває понад 10 днів і супроводжується погіршенням стану пацієнта після 5-го дня від початку захворювання.
Діагноз бактеріального ГРС підтверджується за наявності щонайменше 3 із таких клінічних ознак:
- виділення з порожнини носа й виявлення під час риноскопії слизових та/або гнійних виділень у носовій порожнині;
- двофазний перебіг хвороби (погіршення стану після легкої фази);
- значний локальний біль, переважно однобічний;
- гарячка >38 °C.
Слід також зазначити, що бактеріальний ГРС первинно виникає дуже рідко, частіше як продовження нелікованого чи неадекватно лікованого гострого вірусного/поствірусного риносинуситу.
У зв’язку з багатофакторністю патогенезу ГРС ефективність будь-якої монотерапії – як системної, так і місцевої – не доведена. Запорукою успішного лікування ГРС є комплексна терапія, що спрямована на основні ланки етіопатогенезу – набряк, запалення, порушення реології секрету та пов’язане з ними порушення елімінації патологічних виділень із приносових пазух на тлі дисфункції співусть. Тож основний терапевтичний вплив має здійснюватися на слизову оболонку середнього носового ходу, де відкриваються співустя всіх носових пазух. Відповідно, сучасний менеджмент пацієнтів із ГРС передбачає фізіологічний підхід, а саме відновлення функції остіомеатального комплексу, що досягається місцевим і системним застосуванням різних груп препаратів із доведеною ефективністю, представлених у відповідних клінічних рекомендаціях.
Єдиним показанням до використання антибактеріальних засобів у разі запальних захворювань носа та приносових пазух є бактеріальний ГРС, який підтверджується на основі зазначених клінічних критеріїв. У цьому випадку препаратами першої лінії вважаються захищені амінопеніциліни. Застосування комбінованих місцевих лікарських засобів на основі антибіотиків і глюкокортикоїдів не має ні патогенетичного обґрунтування, ні підтвердження результатами контрольованих досліджень, тому такі засоби не мають використовуватися при лікуванні ГРС.
Професор В. І. Попович зауважив, що лише за умови правильно встановленого клінічного діагнозу ГРС і, відповідно, раціонально підібраної терапії можна досягти потрібного клінічного ефекту й уникнути розвитку небажаних наслідків лікування.
Перш ніж розглянути оптимальну фармакотерапію хворих на ГТ, доповідач назвав основні етіологічні чинники запалення мигдаликів, до яких належать вірусні, рідше бактеріальні інфекції. Діагностичними критеріями захворювання є такі симптоми:
- специфічні:
- біль у горлі;
- гіперемія та набряк мигдаликів,
- інколи з наявністю нашарувань;
- регіонарний лімфаденіт, особливо
- защелепних лімфатичних вузлів;
- неспецифічні:
- лихоманка;
- слабкість, нездужання;
- біль у суглобах і попереку.
Одними з найпоширеніших помилок, яких припускаються оториноларингологи при веденні пацієнтів із ГТ, є поліпрагмазія та призначення антибіотиків за відсутності показань. Такі дії призводять до спотворення імунологічної реактивності організму, що є причиною незавершеного фагоцитозу та відсутності елімінації патогенних мікроорганізмів. Тому, перш ніж вирішувати питання про етіотропне лікування ГТ, слід встановити причину запального процесу мигдаликів.
Антибіотикотерапія показана лише за умови бактеріального ГТ, причиною якого частіше є β-гемолітичні стрептококи групи А. Діагноз встановлюється за допомогою комплексної оцінки симптомів за шкалою McIsaac і за результатами стрептококового експрес-тесту чи бактеріоскопії матеріалу із зіва. Посів матеріалу в стандартній ситуації недоцільний, оскільки результати отримуються не раніше ніж на третій день і тому таке дослідження не впливає на рішення про призначення антибіотиків. Стартовими препаратами при терапії бактеріального ГТ є незахищені амінопеніциліни. У разі наявності клінічних маркерів грамнегативної флори, або за наявності протипоказань до застосування антибіотиків пеніцилінового ряду, або за умови їх неефективності слід розглядати призначення цефалоспоринів ІІІ покоління.
Насамкінець професор В. І. Попович наголосив, що не завжди рецидивний перебіг ГРС і ГТ свідчить про наявність бактеріальної інфекції. Тому важливим при курації пацієнтів із запальними процесами ВДШ є правильно встановлений діагноз і призначення антибіотиків лише тоді, коли до цього наявні прямі показання.
.jpg) Професор кафедри неврології № 1 Національної медичної академії післядипломної освіти ім. П. Л. Шупика, доктор медичних наук Тетяна Миколаївна Слободін розповіла про сучасні стратегії ведення пацієнтів із генералізованими тривожними розладами (ГТР).
Професор кафедри неврології № 1 Національної медичної академії післядипломної освіти ім. П. Л. Шупика, доктор медичних наук Тетяна Миколаївна Слободін розповіла про сучасні стратегії ведення пацієнтів із генералізованими тривожними розладами (ГТР).
Зазвичай хворі на ГТР уперше звертаються за консультацією до сімейних лікарів зі скаргами неспецифічного характеру, внаслідок чого встановлення коректного діагнозу може викликати певні труднощі. Для уникнення діагностичних помилок і лікарі загальної практики, і спеціалісти в галузі неврології та психіатрії повинні знати клінічні симптоми ГТР.
Відповідно до Настанови з діагностики та статистичного обліку психічних розладів Американської психіатричної асоціації (DSM‑5), основні клінічні симптоми ГТР включають нервозність, швидку втомлюваність, порушення концентрації уваги та сну, м’язову напругу та дратівливість. Про ГТР свідчить наявність не менш ніж 3 перелічених клінічних ознак тривалістю протягом щонайменше 6 міс.
Такі пацієнти можуть приховувати свої переживання, особливо побоювання щодо майбутніх невдач практично в усіх сферах життя. Часто виникає страх нещасного випадку чи хвороби, котрі, на думку пацієнта, чекають на нього чи його близьких найближчим часом. Тому при підозрі на ГТР важливими є ретельний збір анамнезу й аналіз психічного статусу.
Унаслідок хронічного стресу підвищується ризик розвитку серцево-судинних захворювань (ССЗ). Згідно з даними деяких досліджень, наявність в анамнезі ГТР підвищує ймовірність виникнення артеріальної гіпертензії приблизно в 1,7 раза й ішемічної хвороби серця – в 5,9 раза. Крім того, супутній тривожний розлад у хворих на кардіоваскулярну патологію є причиною підвищеного приблизно на 28% ризику госпіталізації.
ГТР можуть ускладнювати перебіг гострої та хронічної кардіоваскулярної патології. Так, тривожний напад, який розвинувся протягом 3 міс після гострого інфаркту міокарда, може більш ніж на третину підвищити ризик виникнення несприятливих серцево-судинних подій (Roest A. M. et al., 2010). Крім того, в дослідженні G. Lo Turgo було виявлено вплив тривоги на варіабельність серцевого ритму, що підвищує ризик виникнення життєзагрозливих шлуночкових аритмій і раптової серцевої смерті. Рання діагностика ГТР і вчасно підібране психотерапевтичне лікування дають змогу запобігти як виникненню ССЗ, так і розвитку їх ускладнень.
Раціональний підхід до лікування пацієнтів із ГТР передбачає психотерапевтичну допомогу, призначення антидепресантів і прегабаліну. Важливими в профілактиці та зменшенні симптомів ГТР є також раціональне харчування, фізичні вправи й оптимальний режим сну та відпочинку.
Особливу увагу професор Т. М. Слободін приділила ролі прегабаліну в терапії ГТР. Причиною недостатньої прихильності пацієнтів до терапії цим препаратом є страх виникнення побічних ефектів, яких, однак, можна уникнути. Так, сонливість безпосередньо залежить від тривалості застосування прегабаліну, а запаморочення – від віку хворих і добової дози препарату. Прийом прегабаліну інколи асоціюється з підвищенням маси тіла та набряками: їм можна запобігти шляхом корекції показників креатиніну плазми крові й усунення небажаного впливу поєднаного застосування прегабаліну з іншими препаратами, котрі можуть спричиняти набряки, наприклад амлодипіном. Тобто, щоб уникнути розвитку побічних ефектів, необхідно підбирати мінімальне, але ефективне дозування прегабаліну.
Отже, за умови достатніх знань основних причин і клініки тривожних розладів, а також вчасно наданої допомоги таким пацієнтам можна запобігти розвитку ускладнень від супутніх соматичних захворювань, подальшому прогресуванню ГТР і покращити якість життя пацієнтів.
.jpg) Завідувач відділу гіпертонічної хвороби ДУ «ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України» (м. Київ), доктор медичних наук, професор Лариса Анатоліївна Міщенко розглянула головні принципи статинотерапії на основі оновлених настанов Європейського товариства кардіологів та Європейського товариства атеросклерозу щодо лікування дисліпідемій (ESC/EAS, 2019).
Завідувач відділу гіпертонічної хвороби ДУ «ННЦ «Інститут кардіології ім. М.Д. Стражеска» НАМН України» (м. Київ), доктор медичних наук, професор Лариса Анатоліївна Міщенко розглянула головні принципи статинотерапії на основі оновлених настанов Європейського товариства кардіологів та Європейського товариства атеросклерозу щодо лікування дисліпідемій (ESC/EAS, 2019).
Вирішення питання про призначення статинотерапії ґрунтується на оцінюванні серцево-судинного ризику. Статини призначаються пацієнтам, які вже хворіють на ССЗ (належать до категорії дуже високого ризику) чи на цукровий діабет (належать до категорії дуже високого чи високого ризику). В інших випадках у дорослих віком понад 40 років слід визначити 10-річний ризик фатальних серцево-судинних подій за шкалою SCORE на основі інтегральної оцінки віку, рівня систолічного артеріального тиску, загального холестерину та статусу куріння окремо в чоловіків і жінок.
Ініціація статинотерапії та її стратегія залежить від групи серцево-судинного ризику, визначеного за шкалою SCORE, і передбачає зниження холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) до цільових показників, які представлено в таблиці.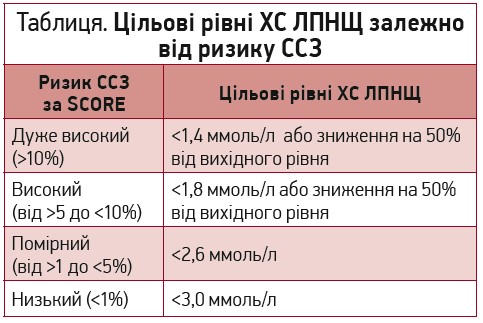
Доповідач висвітлила показання до статинотерапії в окремих категорій пацієнтів. Так, із метою первинної профілактики ССЗ у пацієнтів віком менш як 40 років статинотерапія рекомендується за наявності сімейної гіперхолестеринемії, цукрового діабету, при рівні ХС ЛПНЩ >4,9 ммоль/л і периферичному атеросклерозі (сонні артерії, артерії нижніх кінцівок) зі стенозом просвіту судини ≥50%.
Із метою зниження ризику розвитку ССЗ статини рекомендовані також пацієнтам із хронічною хворобою нирок (ХХН) за таких умов:
- вік понад 50 років із показниками швидкості клубочкової фільтрації (ШКФ) <60 мл/хв/1,73 м2;
- вік 18-49 років із ШКФ <60 мл/хв/1,73 м2 у разі супутньої ішемічної хвороби серця та/або цукрового діабету, ішемічного інсульту, дуже високого серцево-судинного ризику.
На думку Л. А. Міщенко, немає сумнівів щодо важливості статинотерапії в первинній профілактиці несприятливих серцево-судинних подій. Це підтверджує достатня кількість масштабних міжнародних випробувань. Наприклад, у ході дослідження ASCOT-LLA (Sever P. S. et al., 2003) було продемонстровано, що статинотерапія сприяє зниженню ймовірності виникнення серцево-судинних катастроф приблизно на 29% у пацієнтів із високим серцево-судинним ризиком. У світлі сучасних рекомендацій призначення терапії статином розглядається і для пацієнтів помірного серцево-судинного ризику. Підставою для цього стали результати дослідження HOPE 3 (2016), в якому призначення розувастатину в дозі 10 мг сприяло зниженню ризику розвитку інсульту й інфаркту міокарда на 30 та 35% відповідно порівняно з групою плацебо. Окрім того, метааналіз 26 досліджень (Сholesterol Treatment Trialists, 2010) підтвердив, що зниження ХС ЛПНЩ на 1 ммоль/л асоціюється зі зменшенням ризику виникнення коронарних подій на 23% та рівня серцево-судинної смертності – на 20%. Користь статинотерапії є беззаперечно більшою за можливі її ризики (Mach F. et al., 2018).
Отже, застосування статинів є невід’ємною складовою стратегії запобігання ССЗ та їх ускладненням. Лікарі повинні володіти актуальними знаннями щодо особливостей менеджменту дисліпідемій у пацієнтів різного профілю, щоб грамотно призначати ліпідознижувальні препарати.
Наукові ініціативи компанії Sandoz сприяють підвищенню якості медичної допомоги українським пацієнтам. Цьогорічний захід висвітлив проблеми, актуальні як для лікарів первинної ланки, так і для вузьких спеціалістів. Нові формати проведення конференцій, такі як вебінари, дають змогу долучитися лікарям із різних регіонів України до отримання сучасних наукових знань.
Підготувала Лілія Нестеровська
1-05-МЕД-РЕЦ-1219
Інформація для спеціалістів сфери охорони здоров’я.
Медична газета «Здоров’я України 21 сторіччя» № 23 (468), грудень 2019 р.







