10 січня, 2020
Інфекція ділянки хірургічного втручання: можливості профілактики та лікування відповідно до сучасних гайдлайнів
10-11 травня у Львові відбувся X Всеукраїнський конгрес медичних сестер «Медсестринство – крок у майбутнє: безпечне лікарняне середовище». Організаторами заходу виступили ДУ «Науково-практичний медичний центр дитячої кардіології та кардіохірургії МОЗ України», Київська міська профспілка працівників охорони здоров’я, ВНКЗ ЛОР «Львівський інститут медсестринства та лабораторної медицини ім. А. Крупинського», Міжнародний благодійний фонд «Дитяче серце», кафедра дитячої кардіології та кардіохірургії НМАПО ім. П.Л. Шупика.
У рамках форуму з доповіддю «Інфекційні ускладнення ділянки хірургічної рани: профілактика та лікування» виступив почесний гість із Великої Британії – заступник головного лікаря з медсестринства, науково-практичний консультант із питань лікування ран Об’єднання лікарень графства Лінкольншир Національної служби охорони здоров’я Великої Британії, лікарня «Пілгрим» (м. Бостон) Марк Кольєр.
Він зазначив, що з новим напрямком у сучасній медицині – професійним доглядом за ранами – він працює вже 30 років. Інфекція ділянки хірургічного втручання є причиною 20% всіх інфекцій, які виникають у сфері охорони здоров’я, і принаймні у 5% пацієнтів, які перенесли хірургічну операцію, виникають інфекційні ускладнення в ділянці хірургічної рани. Загалом прийнято вважати, що частота виникнення інфекційних ускладнень ділянки хірургічної рани (ІУДХР) занижена. Насправді ж, наголосив М. Кольєр, третина всіх випадків смерті в післяопераційному періоді, принаймні частково, пов’язана з ІУДХР.Він зауважив, що визначення ІУДХР можуть дещо варіюватися в різних дослідженнях, але зазвичай вони базуються на визначенні, даному Центрами контролю та профілактики захворювань США (Centers for Disease Control and Prevention, CDC). Зокрема, ІУДХР мають такі ознаки:
- виникають протягом 30 днів після хірургічного втручання;
- наявні гнійні виділення з рани або абсцедування;
- з поверхні рани висіваються окремі ізольовані мікроорганізми;
- наявна хоча б одна ознака запалення за Цельсом (почервоніння, набряк, жар, біль, порушення функції);
- розходження країв рани або потреба у дренажі, додатковому промиванні.
ІУДХР поділяються залежно від поверхневих чи глибоких розрізів. ІУДХР при глибоких розрізах відрізняються від таких при поверхневих ураженням глибоких м’яких тканин, таких як фасції та м’язи, а при поверхневих уражається лише шкіра або підшкірна тканина. Також ІУДХР при глибоких розрізах проявляються спонтанним розходженням країв рани, і хірург повинен проводити її ревізію, коли пацієнт має принаймні одну з наступних ознак або симптомів: лихоманку (>38 °C), локалізований біль або чутливість за умови позитивних результатів висіяних мікроорганізмів. Абсцедування та наявність інших ознак інфекції, пов’язані з хірургічною раною, виявлені при прямому обстеженні, гістопатологічному або рентгенологічному дослідженні, є ознакою інфікування ділянки хірургічної рани при глибоких розрізах.
Доповідач зазначив, що важливо знати про наступні ускладнення, які не відносять до поверхневих ІУДХР:
- абсцеси швів (мінімальні запалення й гнійні виділення, обмежені точками проникнення швів);
- інфікування місця епізіотомії або обрізання у новонароджених;
- інфіковані опікові рани.
М. Кольєр наголосив, що інфекційні ускладнення ран мають серйозні соціальні та соматичні наслідки, а саме: затримка одужання, втрата працездатності, порушення сімейного побуту, локалізована еритема, локалізований біль, локалізований жар, флегмона, набряк, лімфангіт, бактеріємія, септицемія і найжахливіше – смерть.
ІУДХР – це неприємний процес як для пацієнта, так і для медичного персоналу та закладів охорони здоров’я в цілому, оскільки у таких хворих подовжуються терміни госпіталізації та поточного лікування, збільшуються частота повторної госпіталізації, витрати на лікування (додаткове призначення ліків). У результаті знижується рівень довіри до лікувальної установи з боку місцевої громади внаслідок даних перевірок, що є у публічному доступі. Тому дуже важливо знати та використовувати національні українські, регіональні та внутрішньолікарняні клінічні настанови щодо профілактики інфекційних ускладнень ран, зважаючи на визначені фактори ризику.
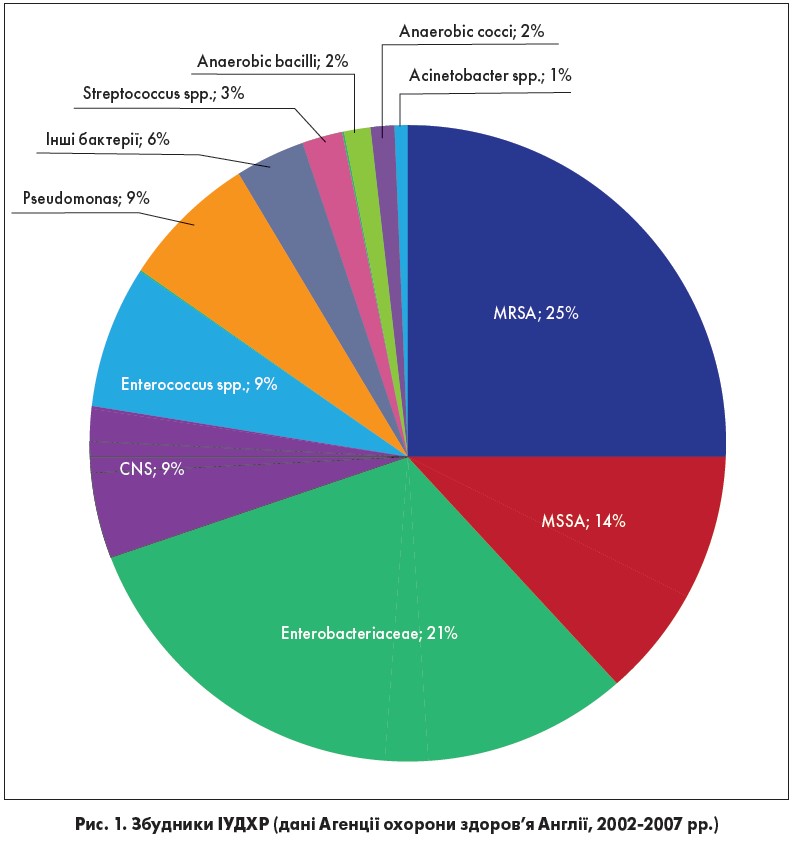
М. Кольєр представив увазі колег діаграму, що відображає збудників ІУДХР (рис. 1). Окремо він виділив метицилінрезистентний золотистий стафілокок (MRSA) як лідера серед етіологічних бактеріальних чинників розвитку ІУДХР в Англії, зауваживши, що важливо пам’ятати про цього збудника, адже в сучасній медицині дуже часто використовуються антибіотики пеніцилінового ряду.
До цього часу, нагадав М. Кольєр, діяли клінічні настанови щодо попередження розвитку ІУДХР, які були прийняті у 2008 році. Зараз він бере участь у підписанні нових рекомендацій, що вийдуть у червні цього року. Усі вони будуть доступні в інтернеті, й кожен охочий матиме змогу ознайомитися з цими документами.
Підсумовуючи гайдлайни Асоціації NICE (Національний інститут здоров’я і досконалості допомоги), Всесвітньої організації охорони здоров’я та інших європейських асоціацій, М. Кольєр виокремив загальні принципи запобігання ІУДХР.
Принципи запобігання ІУДХР у передопераційному періоді:
- Порадьте пацієнту напередодні або в день операції прийняти душ чи ванну (для всього тіла) з антимікробним або зі звичайним милом.
- Видаляти волосся слід лише за потреби візуалізації ділянки згідно з місцевим протоколом лікарні. Якщо волосся потрібно зголити, використовуйте електричну машинку для стрижки з одноразовими насадками в день проведення операції. Не використовуйте бритви для гоління волосся, оскільки вони збільшують ризик інфекції в ділянці хірургічного втручання.
- Забезпечити пацієнтів спеціальним одягом, який підходить для операції та для клінічних установ і забезпечує легкий доступ як до ділянки хірургічного втручання, так і до інших ділянок (наприклад, для розміщення пристроїв, таких як внутрішньовенні канюлі). Враховуйте також комфорт і почуття гідності пацієнта.
- Увесь медперсонал має бути вдягнений у спеціальний нестерильний одяг в усіх приміщеннях, де проводяться операції. Виходи медперсоналу з операційної мають бути зведені до мінімуму.
- Не використовуйте назальні засоби з місцевою антимікробною дією для рутинного знезараження Staphylococcus aureus, щоб знизити ризик виникнення ІУДХР.
- Не проводьте звичайну механічну підготовку кишечника до операції з метою зниження ризику виникнення ІУДХР.
- Дорослим пацієнтам, які проходять планову колоректальну операцію, перед втручанням рекомендовані пероральні антибіотики у поєднанні з механічною підготовкою кишечника.
- Звичайна механічна підготовка кишечника (без застосування пероральних антибіотиків) не рекомендована дорослим пацієнтам перед плановою колоректальною операцією.
- Коли це показано, перед хірургічним втручанням, за 2 год до операції, слід вводити передопераційну профілактику антибіотиками. Показання:
– чиста операція, пов’язана із встановленням протеза або імплантату;
– умовно чиста операція;
– контаміноване хірургічне втручання.
- Не застосовуйте профілактику антибіотиками у звичайній практиці для чистої непротезуючої неускладненої операції.
- Використовуйте антибіотики місцевої дії та завжди враховуйте можливі побічні реакції при виборі специфічних антибіотиків для профілактики.
- Вводьте повторну дозу профілактичного антибіотика, якщо операція триває довше, ніж період напіввиведення даного антибіотика.
- Призначайте антибіотики (крім профілактики) пацієнтам, яким проводиться операція на брудній або інфікованій рані.
- За можливості повідомляйте пацієнтів перед операцією щодо потреби у профілактиці антибіотиками, а також повідомляйте їх після операції, якщо їм вводили антибіотики під час втручання.
- Не слід припиняти терапію імуносупресивними препаратами перед оперативним втручанням.
Принципи запобігання ІУДХР в інтраопераційному періоді:
- Перед проведенням першого планового оперативного втручання операційна бригада має обробити руки за допомогою антисептичного засобу для хірургічної обробки рук, використовуючи щітку для очищення нігтів. Безпосередньо під час операції теж потрібна обробка рук, коли хірургічна рана проходить від однієї порожнини до іншої, від одного органа до іншого.
- У дорослих пацієнтів підготуйте шкіру на ділянці хірургічного втручання безпосередньо перед розрізом за допомогою антисептичного розчину на водній або спиртовій основі. Було доведено, що найкращим антисептиком, який використовується для інтактних, неушкоджених шкірних покривів, є повідон-йод або хлоргексидин глюконат.
- Для зменшення виникнення ІУДХР рекомендований інтраопераційний обігрів пацієнта (наприклад, за допомогою додаткової ковдри), тільки якщо для цього немає протипоказань.
- Загалом вибір техніки та матеріалу для закриття рани не впливає на профілактику ІУДХР та має визначатися внутрішньолікарняним протоколом з урахуванням витрат та клінічних потреб.
Принципи запобігання ІУДХР у постопераційному періоді:
- Розгляньте доцільність перорального або ентерального введення поживних речовин у пацієнтів із недостатньою вагою, яким проводилися великі хірургічні операції.
- Використовуйте асептичну техніку для зміни або вилучення пов’язок із хірургічної рани (слід обробляти руки після кожного пацієнта, кожної перев’язки).
- Використовуйте стерильний розчин для очищення рани протягом принаймні 48 год після операції. Повідомте пацієнтам, що їм можна безпечно прийняти душ через 48 год після операції.
- Не використовуйте місцеві антимікробні засоби для хірургічних ран, які загоюються первинним натягом, щоб знизити ризик виникнення ІУДХР.
- Не використовуйте марлеві пов’язки та Eusol або зволожені бавовняні пов’язки, а також антисептичні розчини із ртуттю для обробки хірургічних ран, що загоюються вторинним натягом.
- Використовуйте відповідну інтерактивну пов’язку для обробки хірургічних ран, що загоюються вторинним натягом.
- Зверніться до відповідного кваліфікованого медичного працівника з питань життєздатності тканин (наприклад, медичної сестри) для отримання консультацій щодо відповідних пов’язок та засобів для догляду за хірургічними ранами, що загоюються вторинним натягом.
- Коли є підозри на інфекцію в ділянці хірургічного втручання (тобто флегмона), незалежно від того, виникає інфекційне ускладнення вперше чи через неефективність лікування, пацієнту призначають антибіотик, дія якого спрямована на ймовірні збудники. При виборі антибіотика враховуйте випадки резистентності місцевих антибіотиків та результати мікробіологічних тестів.
- Догляд за раною після виписки з лікарні: відповідно до місцевої політики перед випискою пацієнта з лікарні необхідно поінформувати дільничну медсестру чи спеціальних медичних доглядачів на дому або слід навчити пацієнта, як самостійно доглядати за раною вдома й розпізнавати такі ранні ознаки інфекції, як почервоніння, лихоманка, набряк або біль.
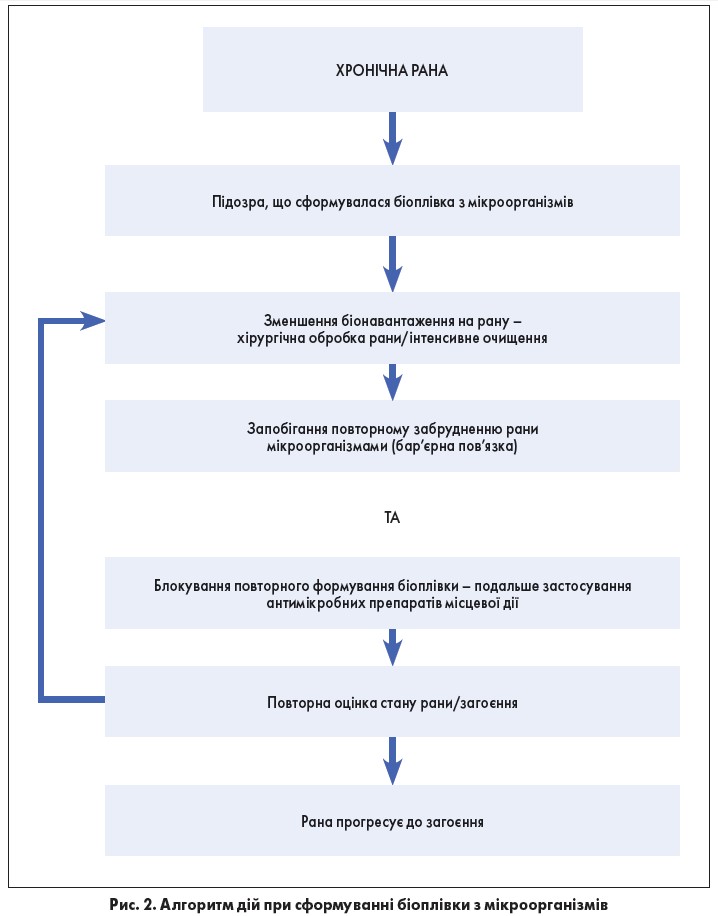
Доповідач нагадав присутнім, що існують гострі й хронічні рани. Гострі – це рани, що загоюються як і очікувалося, без жодних ускладнень. Хронічні ж не загоюються як очікувалося або такі, що зупинилися в будь-якій фазі загоєння на більш ніж 6 тижнів.
Загальноприйнятим є факт, що в межах більшості хронічних ран формується біоплівка. Алгоритм дій за сформованої на рані біоплівки з мікроорганізмів відображено на рис. 2.
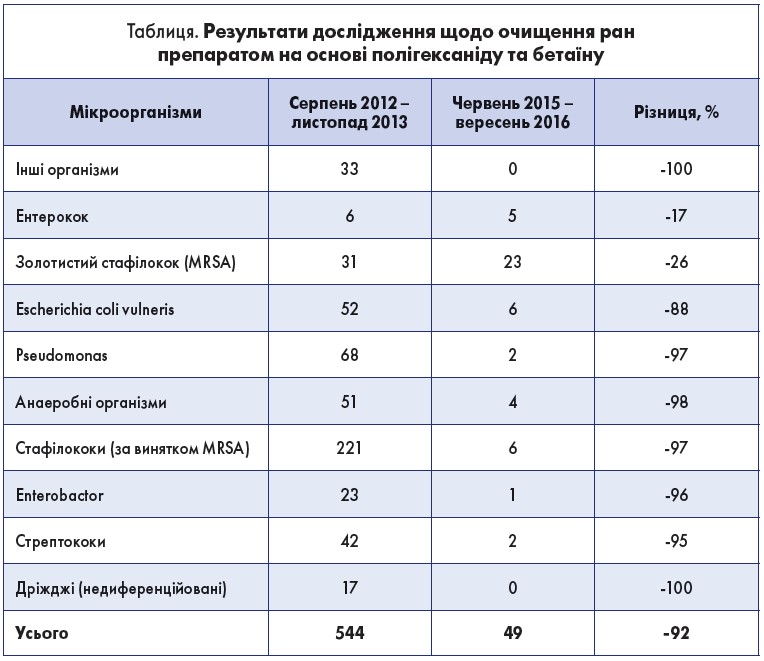
Далі М. Кольєр представив дослідження щодо очищення ран, у якому використовували лікарський засіб, також наявний в Україні. Результати дослідження були представлені як постерна доповідь на конференції Європейської асоціації з догляду за ранами у 2014 році. Для контролю та якості очищення ран обрали стандартну методику взяття змивів з ранової поверхні й отримання чистих культур мікроорганізмів. Дані для дослідження збирали у своїх лікарнях із багатьох джерел – від лікарів, медсестер та пацієнтів. За протоколом, що діє у лікарнях, для дослідження використовували лікарський засіб, що складається з двох компонентів – полігексаніду та бетаїну. Ця стерильна рідина з ефектом «м’якого мила», що показана для очищення рани та профілактики розвитку ІУДХР, має наступні властивості:
– надзвичайно хороша переносимість шкірою;
– нетоксичний, не подразнює шкіру;
– гіпоалергенний;
– не має відомої резистентності;
– підходить для тривалого використання, не всмоктується;
– на відміну від антисептиків не пригнічує процес грануляції тканини.
Полігексанід (ПГМБ) сприяє загоєнню, зводить до мінімуму біонавантаження на рану. ПГМБ є високоефективною антимікробною речовиною широкого спектра дії, що активна проти грамнегативних і грампозитивних бактерій, грибів і дріжджів, включаючи MRSA, Pseudomonas aeruginosa, VRE тощо, без ознак резистентності цих мікроорганізмів та з мінімальною токсичністю для пацієнта. ПГМБ не всмоктується клітинами й тканинами людського організму, тому він не чинить впливу на метаболізм. Бетаїн – поверхнево-активна речовина, здатна руйнувати біоплівку, проникати в рану й очищати її.
Результати дослідження представлені в таблиці.
Отже, впровадження нової політики очищення рани для всіх видів ран (гострих та хронічних) значно покращило якість життя хворих і значно знизило кількість висівань мікроорганізмів та, відповідно, розвиток ІУДХР.
На завершення доповідач дав своїм колегам ряд корисних настанов:
- продовжувати досягати належного рівня якості й контролювати результати наданих послуг за допомогою застосування інноваційної практики;
- переконуватися, що всі маніпуляції, пов’язані з доглядом за ранами, ґрунтуються на даних доказової медицини й орієнтовані на пацієнтів;
- використовувати дані доказової медицини/рекомендації в рамках місцевих та національних клінічних настанов/медичних протоколів;
- постійно дотримуватися принципу безпеки для пацієнта та персоналу;
- покращувати свій досвід, продовжувати вдосконалюватися;
- проявляти співчуття та людяність упродовж усієї своєї діяльності.
І хоча М. Кольєр висловив впевненість, що ми саме так і робимо, він усе ж таки наголосив, що ми повинні пропагувати «високоякісний догляд для всіх».
Підготувала Христина Ружанська
Тематичний номер «Хірургія, Ортопедія, Травматологія, Інтенсивна терапія» № 3 (37), вересень 2019 р.