13 січня, 2020
Інфаркт міокарда при вузликовому поліартеріїті
Незважаючи на значне вдосконалення стратегій лікування пацієнтів із гострим інфарктом міокарда (ІМ) за останні десятиліття, цей недуг все ще лишається однією із провідних причин захворюваності та смертності у всьому світі [67]. Більш ніж у 80% випадків ІМ є наслідком стенозуючого атеросклерозу коронарних артерій (КА), а у 5% випадків причиною фатального ІМ є неатеросклеротичне ураження КА [7, 82]. Однак за даними дослідження J. Saw et al., у жінок з ІМ віком ≤50 років за допомогою коронарографії (КГ) у 28,8% відзначали незмінені артерії, у 36,4% – атеросклеротичне, у 30,3% – неатеросклеротичне ураження КА та у 4,5% – етіологію не встановлено [69]. Стеноз КА неатеросклеротичного ґенезу може бути викликаний різними патологічними станами, як-то коронарит, дисекція, вроджені аномалії, аневризма, ектазія, емболія, фіброзно-м’язова дисплазія, вазоспазм, травма КА тощо [69, 82, 84]. Однією з потенційних, але відносно рідкісних причин ІМ є коронарит при системних васкулітах, зокрема вузликовому поліартеріїті (ВП) [67, 84].
ВП – некротизуючий васкуліт артерій середнього і дрібного калібру без гломеру- лонефриту чи васкуліту артеріол, капілярів або венул, що не пов’язаний із наявністю антинейтрофільних цитоплазматичних антитіл [37]. ВП – захворювання, для якого характерні мультиорганні ураження із залученням до патологічного процесу ниркових та інших вісцеральних артерій і КА, які є другими за частотою, що уражаються при цьому захворюванні, за даними дослідження C. Canpolat et al. [9]. Діагностика ВП та ураження серцево-судинної системи (ССС) при цій патології утруднена, що зумовлено неспецифічністю симптомів на ранній стадії ВП, їхньою різноманітністю та асимптоматичним перебігом ураження КА [12, 30]. Слід зазначити, що залучення шлунково-кишкового тракту (ШКТ), нирок, серця і центральної нервової системи асоційоване з вищою смертністю осіб із ВП [31]. Своєю чергою розвиток ІМ при ВП погіршує прогноз таких пацієнтів [5, 51, 60].
Епідеміологія
Згідно з деякими повідомленнями, відмічають зниження захворюваності на ВП, що асоційований з інфекцією, викликаною вірусом гепатиту В (HBV), унаслідок широкої поширеності вакцинації [62, 83]. Слід зазначити, що до часів поширеної вакцинації проти HBV-інфекції більше третини дорослих осіб із ВП хворіли на вірусний гепатит В. На даний час менш ніж 5% пацієнтів із ВП у розвинених країнах є HBV-інфікованими [46]. Захворюваність на ВП коливається від 0 до 1,6 випадків за рік на 1 млн населення у європейських країнах [20, 71]. Поширеність цієї патології за даними дослідження, проведеного у Франції, становить 30,7 (95% довірчий інтервал [ДІ 21‑40]) випадку на 1 млн дорослого населення [46, 53]. ВП вражає осіб будь-якого віку, статі та етнічного походження, однак пік захворюваності спостерігають у період 40‑60 років [20, 46, 53, 58, 72]. Проте є дані, що частіше хворіють чоловіки, ніж жінки із співвідношенням 2‑3:1 [36, 86].
Етіологія та патогенез
Етіологія та патогенез ВП невідомі [6, 31]. Більшість випадків ВП є ідіопатичними [31, 81]. Окрім того, розвиток цього захворювання пов’язують із вірусною інфекцією, частіше – вірусом гепатиту В, рідше – гепатиту С, імунодефіциту людини, цитомегало- та парвовірусом B19 [31, 33, 46, 79]. Необхідно зазначити, що у патогенезі ВП важливу роль відіграють імунні механізми – відкладення імунних комлексів і клітинні імунні реакції [23, 33].
Патоморфологія
ВП характеризується фокальним, сегментарним, трансмуральним некротизуючим запаленням артерій м’язового типу середнього, рідше – малого калібру [6, 18, 31, 65, 72, 73, 81], здебільшого в місцях біфуркації [6, 31, 81, 87]. Патологічний процес найчастіше починається з медії з поширенням на інтиму та адвентицію артерій, часто з пошкодженням еластичної мембрани [87]. Таким чином, у патологічний процес залучаються всі шари стінки артерії [23].
У гостру фазу ВП спостерігають запалення стінки артерії з фібриноїдним некрозом її середньої оболонки зі змішаними клітинними інфільтратами, переважно з наявністю нейтрофілів, інколи – еозинофілів, а на пізніх стадіях переважає лімфоцитарна, макрофагальна та плазмоклітинна інфільтрація [18, 31, 44, 81]. Руйнування нормальної архітектоніки судин, зокрема м’язової оболонки та еластичної мембрани, може призводити до формування невеликих аневризм і розвитку дисекції артерій [11, 16, 36, 81, 87]. Фіброзні зміни у стінці судин, гіперплазія інтими із вторинним тромбозом й оклюзією спричиняють ішемію та інфаркт органів і тканин [14, 16, 31, 75, 81, 87]. На пізній стадії відзначають вузликовий фіброз адвентиції [81].
Необхідно відмітити, що для ВП характерні різні фази запалення на різних ділянках уражених судин [73, 81, 87]. Таким чином, запалення судин середнього і малого калібру призводить до деструкції, некрозу судинної стінки з розвитком аневризм, дисекції, оклюзії, тромбозу, стенозу, кровотечі/крововиливу й ішемії органів та їхнього некрозу, що спричиняє маніфестацію клінічних проявів [6, 14, 16, 36, 47, 67, 74, 75]. У різних дослідженнях описаний коронарит із виникненням аневризм КА, дисекції, тромбозу, стенозу чи оклюзії з розвитком ІМ [9, 11, 39, 47, 55, 56, 84]. Окрім того, для ВП характерний поліморфізм морфологічних змін в органах і тканинах. Так, описаний випадок ВП із розвитком аневризм, дисекції та обструктивних уражень КА [11].
Клінічна картина
Клінічні прояви ВП є мультисистемними внаслідок ураження вісцеральних артерій [6, 31, 62, 74]. Симптоми ВП залежать головним чином від локалізації, виразності васкуліту та ступеня вторинної ішемії. Зазвичай у пацієнтів відзначають конституціональні симптоми, як-от гарячка, втома, нічна пітливість, нездужання, втрата апетиту, зменшення маси тіла, загальна слабкість, міалгії та артралгії [29, 81, 86]. Оклюзійні ураження судин призводять до розвитку симптомів, що свідчать про ішемію органів чи систем [29, 74].
Окрім системних проявів, у пацієнтів можуть спостерігати симптоми ураження нирок, шкіри, суглобів, м’язів, нервової системи, серця та ШКТ [16, 29, 31, 54, 65, 72, 75, 86], які страждають частіше, а легені до патологічного процесу залучаються рідше. На думку B.A. Buljević et al., при ВП переважно уражаються ниркові артерії та КА [6]. Типовими клінічними ознаками ВП є запальні зміни шкіри, що можуть бути причиною появи болючих вузликів, інфаркту чи гангрени, периферична невропатія, інфаркти нирок і легень, ураження ССС [29, 75, 80].
Ураження ССС
Частота ураження ССС при ВП складає 4,9‑70% (табл. 1). Незважаючи на це, наявні повідомлення, що за клінічними даними воно спостерігалося у менш ніж третині випадків ВП, а за результатами автопсій – до 75% [80]. У пацієнтів із ВП ураження ССС проявляється артеріальною гіпертензією (АГ), стенокардією, ІМ, перикардитом, міокардитом, дилатаційною кардіоміопатією, застійною серцевою недостатністю (СН), а також порушенням ритму і провідності серця [6, 29, 58, 64, 80, 84]. 
За результатами роботи L. Guillevin et al., у пацієнтів із HBV-асоційованим ВП судинні прояви відзначали у 18,3%: АГ – 31,3%, злоякісну АГ – 5,2%, СН – 12,2%, синдром Рейно – 2,6%, перикардит – 5,2%, дигітальну ішемію – 3,5%, ІМ – 0,9% випадків [26]. Ураження ССС при ВП описане також у дітей. Так, із 15 випадків лише у трьох відмічали симптоми, а при подальшому дослідженні патологію серця виявили у 2/3 [89].
Ураження КА при ВП
Ураження КА із розвитком коронариту при ВП спостерігають у 10‑50% випадків, який часто перебігає асимптоматично, рідко діагностується прижиттєво та частіше виявляється за даними ангіографії чи автопсій [10‑12, 16, 30, 43, 49, 57, 70]. У літературі є повідомлення, що ушкодження КА було відзначено у 76% випадків ВП, яке є другим за частотою після такого ниркових артерій (85%) [11, 78]. У 1962 р. D.R. Holsinger et al. опублікували аналіз результатів автопсій 66 випадків ВП, за яким коронарит виявлений у 62%, ІМ – у 62%, а в пацієнтів з ІМ – у 88% [32]. При ураженні КА в пацієнтів із ВП спостерігають стеноз або оклюзію, аневризми, дисекцію чи тромбоз КА [11, 30, 39, 55, 85].
Відомо, що коронарит може призвести до розвитку ІМ, якому притаманний безсимптомний перебіг, що ускладнює його діагностику [6, 9, 40, 50, 55, 66, 83]. За результатами дослідження H. Kawajiri et al., ураження КА при ВП спостерігали у разі мінімальної активності васкуліту, що потребує ретельного контролю, навіть під час хронічної фази захворювання [40].
Однак, незважаючи на високу частоту коронариту при ВП, розвиток стенокардії та ІМ спостерігають нечасто, особливо у молодих пацієнтів [6, 50, 59]. Деякі автори зазначають, що ІМ – рідкісне ускладнення ВП [6, 39, 50, 67, 85], але є ті, що це заперечують [16, 66]. Так, стенокардію відзначали у 2‑18% осіб із ВП, а діагностований прижиттєво ІМ – 1‑12% [40, 59]. За даними дослідження A. Tsoukas et al., частота ІМ при ВП становила 12,1%, який частіше зустрічався у віці 18‑44 років – у 25,7% випадків, а у групі контролю – у 0,47% (табл. 2). У 45,8% хворих на ВП і гранулематоз із поліангіїтом розвиток ІМ відзначали на першому році, 8,5% – другому і третьому році спостереження, а решту випадків ІМ – пізніше [77].
У низці досліджень показаний розвиток ІМ внаслідок аневризм, дисекції, стенозу чи оклюзії, тромбозу КА [9‑11, 39, 40, 57, 63, 64, 67, 84, 87, 88]. Декілька факторів можуть призвести до підвищення частоти артеріального тромбозу при системних васкулітах, як-от системне запалення, локальне запалення судин, ендотеліальна дисфункція, пов’язані з лікуванням ефекти тощо [77].
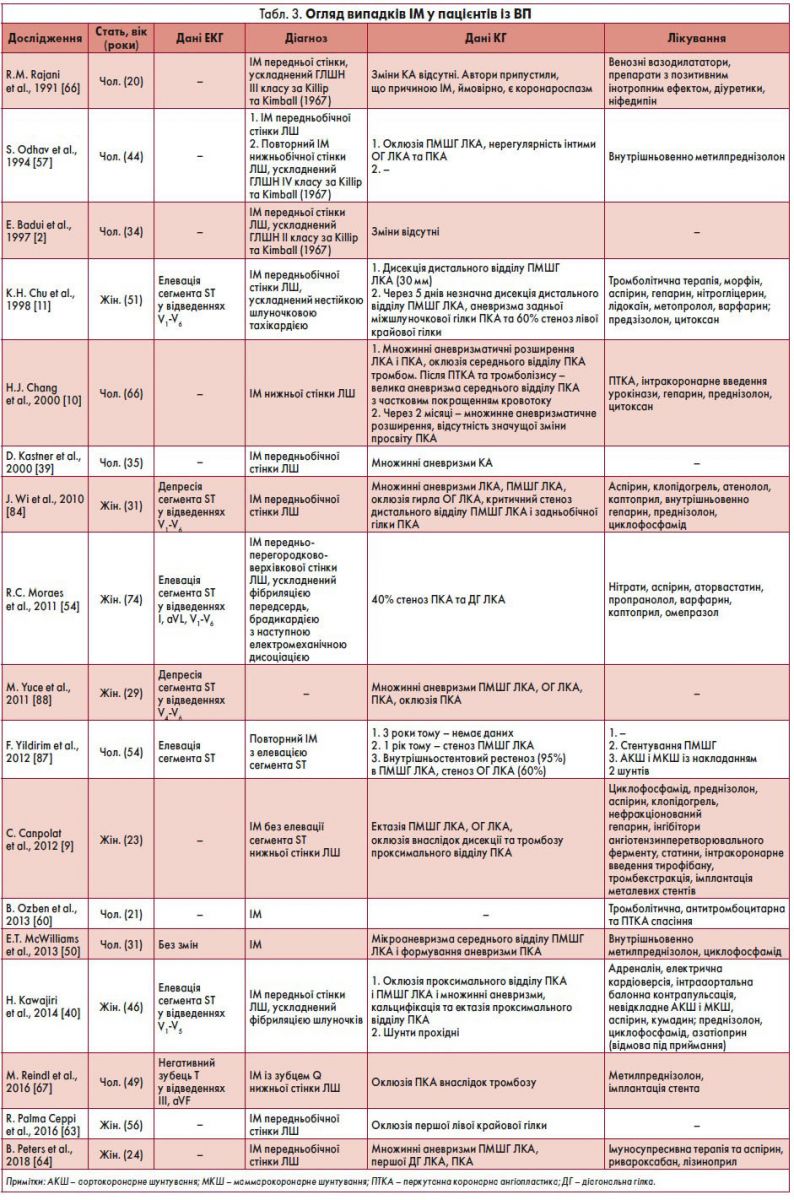
Слід відзначити, що стенокардія чи ІМ у пацієнтів із ВП можуть спостерігатися за відсутності чи наявності незначного атеросклеротичного ураження КА та змін, що характерні для коронариту [80]. R.M. Rajani et al. відмітили, що у 85% випадків ІМ при ВП виявлене ураження КА, однак, якщо ушкоджені артерії малого калібру, в деяких пацієнтів коронарит може бути недіагностований [66]. Огляд випадків ІМ у пацієнтів із ВП представлений у таблиці 3.
У літературі описаний ІМ як перший прояв ВП; фатальний ІМ, що ускладнений гострою лівошлуночковою недостатністю (ГЛШН) ІІ класу за критеріями Killip та Kimball; ІМ, що ускладнений ГЛШН ІІІ класу за Killip та Kimball; фатальний повторний ІМ, що ускладнений ГЛШН ІV класу за Killip та Kimball; ІМ, що ускладнений нестійкою шлуночковою тахікардією, фібриляцією шлуночків, передсердь, електромеханічною дисоціацією; ІМ при незмінених КА у пацієнта із ВП [2, 5, 11, 54, 57, 66]. В останньому випадку R.M. Rajani et al. припустили, що причиною ІМ може бути коронароспазм з огляду на наявність в осіб із ВП периферичного вазоспазму у вигляді феномену Рейно [30, 66]. Описаний асимптоматичний перебіг ІМ у 78-річного чоловіка зі шкірними проявами ВП та позитивним тестом на вовчаковий антикоагулянт [41]. Окрім того, є повідомлення про розвиток нестабільної стенокардії у 38-річної пацієнтки із ВП, в якої за даними КГ виявлені множинні аневризми та стенози КА [16].
Біль у грудній клітці, характерні зміни на електрокардіограмі (ЕКГ), що свідчать про гострий коронарний синдром, підвищення рівня тропоніну та регіонарні порушення скоротливості лівого шлуночка (ЛШ) є проявами коронариту при ВП [11, 50]. За ішемії міокарда у пацієнтів можуть розвиватися порушення ритму і провідності серця та раптова серцева смерть [72].
Ураження трьох основних КА із хронічною оклюзією при ВП є рідкісним [12]. У літературі описаний випадок ураження КА із хронічною оклюзією та аневризмами трьох основних КА у разі відсутності симптомів у 52-річного чоловіка, в якого за даними біопсії підшкірного вузлика виявлені зміни, характерні для ВП. Під час перебування у стаціонарі пацієнт відмічав дискомфорт у грудній клітці, тому було проведено КГ, за допомогою якої виявлено великі аневризми передньої міжшлуночкової гілки (ПМШГ), огинаючої гілки (ОГ) лівої коронарної артерії (ЛКА) із хронічною оклюзією їхніх дистальних відділів, велику аневризму проксимального відділу правої коронарної артерії (ПКА) із хронічною оклюзією. Хворому були призначені імуносупресивні та антиангінальні препарати, аспірин, статини [12].
На додаток, розглянемо ще декілька випадків ураження КА при ВП. Пацієнт 38 років із ВП скаржився на біль у грудній клітці під час фізичного навантаження, в якого при проведенні КГ виявлені ектазії та множинні аневризми ЛКА, ПМШГ ЛКА, ОГ ЛКА, оклюзія проксимального відділу ПКА, 99% стеноз ПМШГ ЛКА і задньобічної гілки ПКА. Проведене аортокоронарне шунтування (АКШ) із накладанням двох шунтів, однак за даними надалі виконаної комп’ютерної ангіографії (КТ-ангіографії) КА виявлено оклюзію одного шунта за відсутності симптомів ішемії міокарда [85].
У 17-річної дівчини розвинулася артеріальна гіпертензія, в якої при проведенні ангіографії нирок відзначили множинні фузіформні та сакулярні аневризми правої та лівої ниркових артерій, що мали вигляд «бісеру» (beaded appearance). За даними КГ виявлено ектазію ПКА та аневризми ПМШГ та ОГ ЛКА. При проведенні стресової ехокардіографії (ЕхоКГ) ознак ішемії міокарда не спостерігали. З огляду на результати досліджень, встановлений діагноз ВП та призначене імуносупресивне лікування [34].
Також цікавим є випадок ВП у 35-річного чоловіка, який скаржився на зменшення маси тіла, лихоманку та артралгії, згодом відзначав міалгії, парестезії нижніх кінцівок і дискомфорт у грудній клітці. На ЕКГ – елевація сегмента ST у відведеннях II, III, aVF. За даними ЕхоКГ виявлений гіпокінез задньої стінки ЛШ, магнітно-резонансної томографії (МРТ) серця – зміни, характерні для ІМ, а при проведенні КГ – множинний поширений стеноз дистальних відділів усіх КА.
Зазначені зміни КА мали вигляд «штопору» (corkscrew-like), які трактували як коронарит. Після встановлення діагнозу ВП та призначення преднізолону і циклофосфаміду стан пацієнта і лабораторні показники покращилися. Через три місяці при проведенні фармакологічного стрес-тесту з використанням МРТ виявлені дефекти перфузії, які були відсутні при проведенні МРТ у спокої (що може вказувати на ішемію міокарда передньої та нижньої стінки ЛШ) [42].
Продовження у наступному номері
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 6 (67), 2019 р.