21 січня, 2020
Оптимізація ведення пацієнтів із гострим риносинуситом
Понад 50% амбулаторних пацієнтів отоларингологів та сімейних лікарів звертаються по медичну допомогу з приводу гострого риносинуситу (ГРС). Попри високу обізнаність практикуючих лікарів щодо сучасних методів діагностики й лікування цього захворювання, деякі аспекти ведення пацієнтів із ГРС залишаються не до кінця зрозумілими.
В епоху антибіотикорезистентності (АБР) особливо гостро стоїть питання раціонального вибору антибактеріальної терапії. Відповідно до Уніфікованого клінічного протоколу первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Гострий риносинусит», затвердженого наказом МОЗ України від 11.02.2016 № 85, антибіотик (АБ) призначається емпірично у двох випадках [1]: пацієнтам, симптоми яких відповідають критеріям бактеріального ГРС; пацієнтам із тяжким перебігом хвороби.
Діагноз «бактеріальний ГРС» встановлюється за наявності щонайменше трьох із таких ознак:
- Виділення з порожнини носа (переважно з одного боку) і, одночасно, наявність слизових чи гнійних виділень у носовій порожнині при риноскопії.
- Значний локальний біль, переважно однобічний.
- Гарячка (>38 °C).
- Підвищення [швидкості осідання еритроцитів] ШОЕ / рівня С-реактивного білка.
- Двофазність захворювання: погіршення після першої, більш легкої, фази захворювання.
- Ступінь тяжкості перебігу ГРС визначається відповідно до клінічної картини та згідно з результатами обстеження хворого.
Легкий перебіг:
- Слизова або гнійна ринорея.
- Кашель у денний час.
- Температура тіла нормальна або трохи підвищена.
- Неприємний запах із рота (халітоз).
- Іноді – набряк тканин орбіти.
Тяжкий перебіг характеризується додаванням до вищезазначених симптомів:
- Високої лихоманки (≥39 °C).
- Погіршення загального самопочуття.
- Головного болю.
Найчастіше причинами бактеріального ГРС стають бактерії, представлені в таблиці.
Отже, як можна побачити, більш ніж у половині випадків збудники бактеріального ГРС продукують β-лактамази, що потребує призначення АБ, здатних інгібувати цей фермент.
Препаратом першої лінії в лікуванні бактеріального ГРС є амоксицилін у поєднанні з клавулановою кислотою. Ефективність цього лікарського засобу підтверджено в низці клінічних досліджень.
Anon і співавт. оцінювали бактеріологічну та клінічну ефективність амоксициліну/клавуланату у дорослих пацієнтів із бактеріальним ГРС [2]. Діагноз встановлювався на основі скарг хворого, фізикального огляду, рентгенологічних даних та посіву пунктату приносових пазух. У цілому бактеріологічний успіх (ерадикація або клінічні ознаки ерадикації) на 17-28-й день був досягнутий у 87,8% (722/822) пацієнтів з ≥1 збудником, виділеним при посіві вмісту пазух; у 93,2% (246/264) пацієнтів із ідентифікованим S. pneumoniae; у 96,7% (29/30) пацієнтів із пеніцилін-резистентними S. pneumoniae та у 88,7% (110/124) пацієнтів із β-лактамаз-позитивними збудниками. Бактеріологічний успіх був досягнутий щодо 6 із 7 ізолятів S. pneumoniae з мінімальною інгібуючою концентрацією амоксициліну / клавуланової кислоти.
У ще одному мультицентровому рандомізованому подвійному сліпому плацебо-контрольованому дослідженні порівнювалися 2 режими лікування бактеріального ГРС амоксициліном у поєднанні з клавулановою кислотою: кожні 12 год (амоксицилін 875 мг, клавуланат 125 мг) або кожні 8 год (амоксицилін 500 мг, клавуланат 125 мг) протягом 14 днів. У результаті виявилося, що обидва режими показали високу клінічну ефективність – 93 та 88% для груп, що отримували препарат кожні 12 та 8 год відповідно [3].
Згідно з результатами дослідження типових патогенів та АБР у пацієнтів із бактеріальним ГРС в Україні (SOAR), 100% штамів S. pneumoniae, H. influenzae та M. catarrhalis виявилися чутливими до амоксициліну, захищеного клавулановою кислотою, що вкотре підтверджує доцільність використання амоксициліну в пацієнтів із бактеріальним ГРС [4].
Альтернативними препаратами першої лінії терапії є макроліди, однак вони мають застосовуватися лише в окремих клінічних випадках, а саме при підозрі на ГРС, спричинений атиповою флорою, або непереносимість пеніцилінів. Клінічним маркером атипових збудників є ГРС, який протікає на фоні гострої або хронічної патології нижніх відділів дихальних шляхів (бронхіт, [хронічне обструктивне захворювання легень] ХОЗЛ, пневмонія, бронхіальна астма). Завжди необхідно враховувати профіль безпеки препаратів зазначеної групи, зокрема їх вплив на інтервал QT та потенціал виникнення лікарських взаємодій.
Препаратами другої лінії лікування є цефалоспорини 3-го покоління, фторхінолони 3-го i 4-го покоління, які показані лише при неефективності препаратів першої лінії. Для уникнення селекції антибіотикорезистентних штамів препарати другої лінії в жодному разі не мають призначатися стартово.
Інфекційне навантаження відіграє неабияку роль у реалізації ГРС, однак на сьогодні центральне місце у виникненні патологічних процесів носа та приносових пазух посідають місцеві анатомо-фізіологічні чинники.
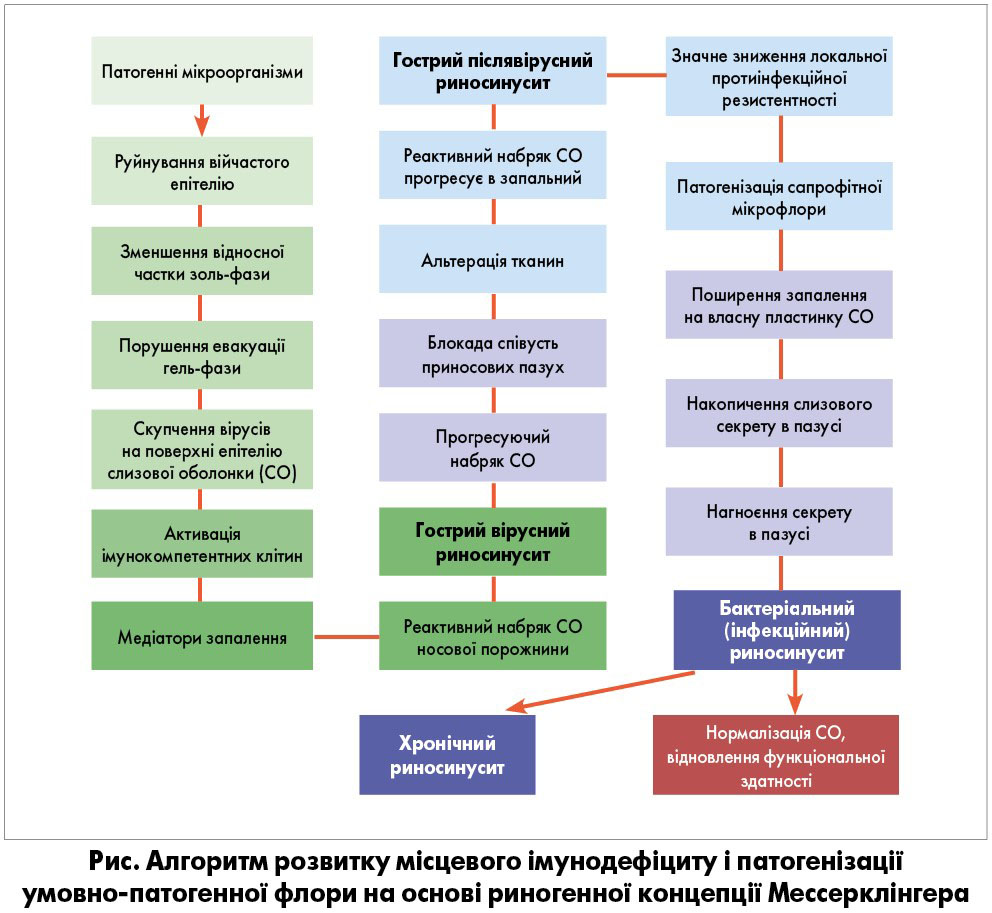
Вважається, що гостре бактеріальне запалення розвивається не через інфікування пазух, а внаслідок патогенізації сапрофітної флори. В основі положення лежить риногенна концепція Мессерклінгера, відповідно до якої зумовлена набряком блокада остіомеатального комплексу (ОМК) і дисфункція мукоциліарної транспортної системи спричиняють порушення локальної неспецифічної резистентності, що призводить до розвитку місцевого імунодефіциту і патогенізації умовно-патогенної флори. Ця концепція відображена на рисунку.
З огляду на багатофакторність патогенезу бактеріального ГРС, відсутня доведена ефективність будь-якої монотерапії, як системної, так і місцевої. Запорукою успіху є комплексна терапія, скерована на основні ланки етіопатогенезу захворювання, а саме на:
- бактеріальну флору;
- набряк;
- запалення;
- порушення реології секрету;
- локальний імунодефіцит.
Окрім АБ у терапії бактеріального ГРС застосовують також інші препарати й методи, ефективність яких відповідає вимогам доказової медицини:
- топічні кортикостероїди (ТКС);
- ТКС у комбінації з АБ;
- системні кортикостероїди в комбінації з АБ;
- іригаційне лікування сольовими розчинами.
Препаратами, які впливають відразу на декілька ланок патогенезу бактеріального ГРС, є ТКС. Вони характеризуються потужним і доволі швидким протизапальним і протинабряковим впливом, тому ефективно зменшують набряк слизової оболонки ОМК і відновлюють функцію співусть.
Ефективність і безпеку інтраназальних кортикостероїдів оцінювали в Кокранівському систематичному огляді. Чотири дослідження за участю 1943 пацієнтів із гострим гайморитом відповідали критеріям включення. Усі вони були подвійними сліпими та вивчали ефективність ТКС у порівнянні з плацебо або відсутністю лікування. Комплексний аналіз результатів досліджень показав, що ТКС забезпечували більш швидке та часте зникнення або покращання симптомів у порівнянні з плацебо (73 проти 66,4% відповідно; відносний ризик 1,11; 95% ДI 1,04-1,18) [5].
Одним із представників ТКС є мометазону фуроат, чиї висока ефективність та безпека підтверджені не лише в ході численних клінічних досліджень, але й тривалим досвідом використання в умовах реальної клінічної практики. Мометазону фуроат пригнічує запалення внаслідок вивільнення кислих гідролаз лейкоцитів, запобігаючи накопиченню макрофагів у місцях запалення, адгезії лейкоцитів до стінки капілярів, зменшуючи проникність мембрани капілярів, пригнічуючи компоненти комплементу, гальмуючи вивільнення гістаміну та кінінів. Здатність мометазону фуроату зв’язуватися з рецепторами in vitro вища, ніж у дексаметазону, – у 12 разів, будесоніду – у 5 і флутиказону – в 1,5 раза [6].
Усі стероїди пригнічують експресію генів, відповідальних за ініціацію та підтримку запальних процесів, але саме фуроати є найбільш активними в цьому аспекті. Їхній бічний ланцюг робить молекулу високоліпофільною, що забезпечує легке проникнення крізь слизові оболонки, епітелій і фосфоліпіди клітинних мембран. Це значуще мінімізує системний і максимізує місцевий терапевтичний вплив препарату [7].
Дехто з дослідників оцінювали клінічну ефективність та безпеку лікування бактеріального ГРС мометазоном фуроатом у комплексі з амоксициліну клавуланатом.
Meltzer та співавт. включили у своє дослідження пацієнтів віком ≥12 років, які мали в анамнезі рецидивуючий синусит та лікували новий епізод гострого синуситу, діагностований клінічно та підтверджений комп’ютерною томографією приносових пазух [8]. Пацієнтам було призначено прийом амоксициліну клавуланату протягом 21 дня. Учасників рандомізували на 2 групи: 1-ша (n=200) отримувала додатково до основного антибактеріального лікування інтраназальний мометазону фуроат (400 мкг) двічі на день, 2-га (n=207) – спрей із плацебо, теж двічі на день. На початку та протягом усього лікування оцінювали симптоми, які включали головний біль, біль в області обличчя, закладеність носа, гнійну ринорею, постназальне затікання та кашель. Після аналізу результатів було виявлено, що додавання до лікування мометазону фуроату достовірно швидше зменшувало оцінку за шкалою загальних симптомів та окремі показники запальних симптомів, пов’язаних з обструкцією (головний біль, закладеність носу та біль в обличчі) проти плацебо.
У ще одному багатоцентровому подвійному сліпому плацебо-контрольованому дослідженні 967 амбулаторних пацієнтів із середньотяжким та тяжким риносинуситом, підтвердженим за допомогою комп’ютерного томографічного сканування, лікувалися амоксициліном клавуланатом (875 мг) двічі на день протягом 21 дня. Учасники були рандомізовані на 3 групи, кожна з яких додатково отримала назальний спрей мометазону фуроату (200 та 400 мкг) і плацебо [9]. Пацієнти двічі на день оцінювали 6 симптомів риносинуситу та будь-які побічні явища. Також, з метою виявлення несприятливих реакцій, оцінювали рівень кортизолу в крові.
Було показано, що в групах, які отримували мометазону фуроат у дозі 200 або 400 мкг двічі на день, реєструвалося значне поліпшення оцінки стану здоров’я за шкалою загальних симптомів з 1-го по 15-й день (50 та 51% відповідно) у порівнянні з плацебо (44%; р<або=0,017). Обидві дози мометазону фуроату переносилися добре, а побічні явища були порівняними з такими в плацебо. Ознак пригнічення гіпоталамо-гіпофізарно-надниркової системи виявлено не було.
Комбінацію амоксициліну клавуланату з мометазону фуроатом у лікуванні бактеріального ГРС є всі підстави вважати достовірно ефективною, адже це підтверджено дослідженнями високого ступеню доказовості. Незначна кількість небажаних побічних явищ та мінімальний системний вплив, зареєстровані в клінічних дослідженнях та під час післяреєстраційного досвіду застосування, підтверджують безпеку цих препаратів у пацієнтів різних вікових груп. Призначення даної комбінації дає можливість ефективно вплинути на всі ланки патогенезу захворювання: знищити збудника, зменшити тривалість хвороби та покращати якість життя, а отже й прихильність пацієнтів до лікування.
Література
- Уніфікований клінічний протокол первинної, вторинної (спеціалізованої) та третинної (високоспеціалізованої) медичної допомоги «Гострий риносинусит». Затверджено наказом МОЗ України від 11 лютого 2016 року № 85.
- Anon J.B., Berkowitz E., Breton J., Twynholm M. Efficacy/safety of amoxicillin/clavulanate in adults with bacterial rhinosinusitis. Am J Otolaryngol. 2006 Jul-Aug;27(4):248-54.
- Seggev J.S., Enrique R.R., Brandon M.L., Larsen L.S., Van Tuyl R.A., Rowinski C.A. A Combination of Amoxicillin and Clavulanate Every 12 Hours vs Every 8 Hours for Treatment of Acute Bacterial Maxillary Sinusitis. Arch Otolaryngol Head Neck Surg. 1998;124(8):921-925. doi:10.1001/archotol.
- Feshchenko Y., Dzyublik А., Pertseva Т. et al. Antibacterial resistance among Streptococcus pneumoniae and Haemophilus influenzae from Ukraine. Results from the Survey of Antibiotic Resistance (SOAR) 2011-2013. 2014; 24th ECCMID, P‑1589.
- Zalmanovici Trestioreanu A., Yaphe J. Intranasal steroids for acute sinusitis. Cochrane Database of Systematic Reviews 2013, Issue 12. Art. No.: CD005149. DOI: 10.1002/14651858.CD005149.pub4.
- Drugbank. Mometasone.
- Samolinski B., Nowicka A., Wojas O., Lipiec A., Krzych-Falta E., Tomaszewska A. Intranasal glucocorticosteroids – not only in allergic rhinitis In the 40th anniversary of intranasal glucocorticosteroids’ introduction. Otolaryngol Pol. 2014;68(2):51-64.
- Meltzer E.O., Charous B.L., Busse W.W., Zinreich S.J., Lorber R.R., Danzig M.R. Added relief in the treatment of acute recurrent sinusitis with adjunctive mometasone furoate nasal spray. The Nasonex Sinusitis Group. J Allergy Clin Immunol. 2000 Oct;106(4):630-637.
- Nayak A.S., Settipane G.A., Pedinoff A., Charous B.L. et al. Nasonex Sinusitis Group. Effective dose range of mometasone furoate nasal spray in the treatment of acute rhinosinusitis. Ann Allergy Asthma Immunol. 2002 Sep;89(3):271-278.
Підготувала Ганна Кирпач
4-54-АИГ-РЕЦ-0919.
Інформація для спеціалістів сфери охорони здоров’я.
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 3 (48), 2019 р.