22 січня, 2020
Підгострий біль у спині: підходи до фармакотерапії як профілактика хронізації болю
 На міжнародній неврологічній конференції «Нейросимпозіум», що відбулася 10-12 вересня 2019 року в Одесі, завідувач кафедри неврології, нейрохірургії та психіатрії медичного факультету Ужгородського національного університету, д. мед. н., професор Михайло Михайлович Орос та асистент кафедри Андрій Ярославович Сабовчик поділились результатами дослідження, метою якого була розробка ефективної стратегії лікування болю у нижній частині спини (Орос М. М. та співавт., 2019).
На міжнародній неврологічній конференції «Нейросимпозіум», що відбулася 10-12 вересня 2019 року в Одесі, завідувач кафедри неврології, нейрохірургії та психіатрії медичного факультету Ужгородського національного університету, д. мед. н., професор Михайло Михайлович Орос та асистент кафедри Андрій Ярославович Сабовчик поділились результатами дослідження, метою якого була розробка ефективної стратегії лікування болю у нижній частині спини (Орос М. М. та співавт., 2019).
Для пояснення механізмів виникнення гострого болю існує декілька теорій – інтенсивності, розподілу імпульсів («ворітна теорія» болю Р. Мелзака і П. Волла) та специфічності. Відповідно до останньої у виникненні больових імпульсів більшою мірою задіяні периферичні механізми.
У формуванні хронічного болю залучена ціла низка механізмів, зокрема:
- периферичні – хімічне подразнення, пошкодження й регенерація нервів;
- периферично-центральні – рефлекторний вплив, зменшення гальмування ретикулярною формацією аферентних імпульсів і денерваційна гіперчутливість;
- центральні – зменшення гальмівного впливу кори головного мозку на таламічні ядра, дисоціацію больового відчуття й зовнішнього больового стимулу та умовно-рефлекторний механізм; при цьому утворюється патологічна домінанта і, як наслідок, часто виникає психогенний біль, за якого людина відчуває біль уже без ноцицептивних сигналів.
На противагу механізмам болю існують антиноцицептивні механізми, серед яких важливе місце посідає нейронна неопіатна система, представлена ретикулярною формацією у вигляді ядер шва, блакитної плями й центральної сірої речовини та утворена серотонінергічними, норадренергічними й дофамінергічними нейронами.
З огляду на згаданий вище патогенез модуляції болю та механізм роботи антиноцицептивної системи, пацієнтові з больовим синдромом, особливо люмбалгією, доречним є призначення антидепресанту дулоксетину. Механізм дії дулоксетину при лікуванні депресії та тривожного розладу зумовлений інгібуванням зворотного захоплення серотоніну й норадреналіну та, як наслідок, посиленням серотонінергічної й норадренергічної нейротрансмісії в центральній нервовій системі (ЦНС).
 Під керівництвом професора М. М. Ороса було проведене дослідження ефективності дулоксетину (препарату Дюксет® представництва «Нобель Ілач», який випускається у формі кишковорозчинних капсул по 30 і 60 мг, 28 капсул в упаковці) (Орос М. М. та співавт., 2019). Із метою швидкого зняття виразного больового синдрому протягом 1-2 тижнів використовували терапію нестероїдним протизапальним препаратом (НПЗП) етодолаком (Етол Форт) у дозі 800 мг/добу в два приймання.
Під керівництвом професора М. М. Ороса було проведене дослідження ефективності дулоксетину (препарату Дюксет® представництва «Нобель Ілач», який випускається у формі кишковорозчинних капсул по 30 і 60 мг, 28 капсул в упаковці) (Орос М. М. та співавт., 2019). Із метою швидкого зняття виразного больового синдрому протягом 1-2 тижнів використовували терапію нестероїдним протизапальним препаратом (НПЗП) етодолаком (Етол Форт) у дозі 800 мг/добу в два приймання.
Етодолак — помірно селективний інгібітор циклооксигенази 2, що застосовується в лікуванні гострого й хронічного больових синдромів різного ґенезу, зокрема при захворюваннях опорно-рухового апарату, передусім остеоартрозі, остеохондрозі хребта, ревматоїдному артриті.
Однією з основних переваг етодолаку порівняно з іншими НПЗП є швидкий початок аналгезії – протягом 30 хвилин після приймання (час досягнення максимальної концентрації у плазмі крові Тmax=60 хв), і тривалість дії впродовж 12 годин (період напіввиведення T1/2=7 год), що прирівнюється до застосування деяких внутрішньом’язових форм НПЗП. Згідно з результатами проведених досліджень, виразний аналгетичний ефект етодолаку розвивається значно швидше (30 хв), ніж у кетопрофену, напроксену, піроксикаму (1 год) і диклофенаку (2 год).
 У рекомендаціях Міжнародного товариства з дослідження спондилоартриту (ASAS) щодо застосування НПЗП зазначено, що ефективність етодолаку в дозі 600 мг/добу еквівалентна таким найчастіше вживаних НПЗП: 150 мг диклофенаку, 1000 мг напроксену, 200 мг ацеклофенаку, 400 мг целекоксибу, 90 мг еторикоксибу, 200 мг флурбіпрофену, 2400 мг ібупрофену, 150 мг індометацину, 200 мг кетопрофену, 15 мг мелоксикаму. Крім того, відзначено, що добова доза етодолаку 800 мг забезпечує виразніший знеболювальний і лікувальний ефект порівняно з вищеназваними НПЗП.
У рекомендаціях Міжнародного товариства з дослідження спондилоартриту (ASAS) щодо застосування НПЗП зазначено, що ефективність етодолаку в дозі 600 мг/добу еквівалентна таким найчастіше вживаних НПЗП: 150 мг диклофенаку, 1000 мг напроксену, 200 мг ацеклофенаку, 400 мг целекоксибу, 90 мг еторикоксибу, 200 мг флурбіпрофену, 2400 мг ібупрофену, 150 мг індометацину, 200 мг кетопрофену, 15 мг мелоксикаму. Крім того, відзначено, що добова доза етодолаку 800 мг забезпечує виразніший знеболювальний і лікувальний ефект порівняно з вищеназваними НПЗП.
На основі отриманих результатів дослідники дійшли наступних висновків:
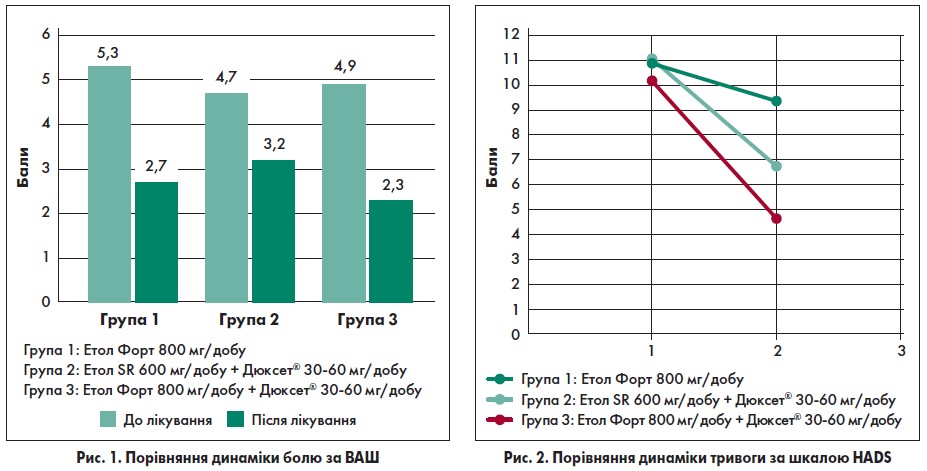
- У пацієнтів із люмбалгією та тривалістю больового синдрому від 4 до 12 тижнів (але не менше ніж 2 тижні) в усіх групах через один місяць лікування спостерігалося значне поліпшення стану (оцінка за ВАШ) внаслідок приймання препаратів, що достовірно запобігало переходу підгострого болю у хронічний больовий синдром (рис. 1).
- В осіб із люмбалгією та тривалістю больового синдрому від 4 до 12 тижнів у першій групі, в якій застосовували монотерапію етодолаком у дозі 800 мг/добу протягом перших 14 днів (для зняття виразного больового синдрому), спостерігалося значне поліпшення стану, що тривало до контрольної точки й запобігало переходу підгострого болю у хронічний больовий синдром.Найвиразніший і статистично значущий ефект у лікуванні болю, зменшенні тривожності за госпітальною шкалою депресії й тривоги (HADS), запобіганні хронізації больового синдрому виявлений у пацієнтів третьої групи: етодолак по 800 мг/добу (Етол Форт) протягом 14 днів + дулоксетин у дозі 30-60 мг/добу (Дюксет®) 30 днів.
- Значного зниження показників тривожності вдалося досягти у хворих, які приймали етодолак (Етол Форт) і дулоксетин (Дюксет®), на відміну від таких на монотерапії етодолаком (рис. 2). Монотерапія больового синдрому етодолаком мала кращі результати при попередньо низькому рівні (або за відсутності) тривожного синдрому.
- Достовірно більш значимим було зниження тривожності у третій групі, в якій застосовували етодолак у вищій дозі – 800 мг/добу + дулоксетин по 30-60 мг/добу порівняно з першою (монотерапія етодолаком) і другою (600 мг/добу етодолаку + 30-60 мг/добу дулоксетину) групами.
- Рівні тривожності й больового синдрому взаємно корелюють. Більші дози етодолаку й потужніше знеболювання на початку терапії, в перші 7-14 днів, сприяють не лише кращому контролю болю, але й збільшенню протитривожного ефекту дулоксетину в кінцевій точці – на 30-й день лікування.
- Оцінка рухливості хребта в поєднанні з показниками больового синдрому не була достовірним прогностичним маркером і не корелювала з інтенсивністю болю.
Автори також зазначили, що жоден пацієнт не вибув із дослідження та самостійно не припинив приймання препаратів внаслідок виникнення побічних ефектів.
Таким чином, за результатами проведеного дослідження, для лікування больового синдрому й запобігання його хронізації в пацієнтів із підгострим болем у спині видається доцільним рекомендувати застосування препаратів етодолаку, як-то Етол Форт у дозі 800 мг/добу в два приймання, Етол SR по 600 мг/добу, а також комбінованої терапії з додаванням антидепресанту дулоксетину (Дюксет® по 30-60 мг/добу), особливо в пацієнтів із виразними показниками тривожності.
Підготувала Маргарита Марчук
Тематичний номер «Неврологія, Психіатрія, Психотерапія» № 4 (51) грудень 2019 р.