7 лютого, 2020
Дислипидемии при неалкогольной жировой болезни печени: что нового в Рекомендациях Европейского кардиологического общества и Европейского общества атеросклероза (2019)
13-14 ноября 2019 года в Днепре состоялась научно-практическая конференция «Полиморбидная патология органов пищеварения в практике семейного врача». Научная программа мероприятия охватывала вопросы сочетанных патологических состояний пищеварительной системы, в том числе особенности их клинических проявлений, диагностики, лечения и профилактики. В рамках конференции были проведены пять пленарных заседаний и два сателлитных симпозиума, посвященных тематическим международным рекомендациям и современным технологиям абдоминальной хирургии, эндоскопии и малоинвазивных эндоскопических вмешательств, а кроме того секция постерных докладов.
 Заведующий кафедрой терапии, кардиологии и семейной медицины ГУ «Днепропетровская медицинская академия МЗ Украины» (г. Днепр), доктор медицинских наук, профессор Валерий Аркадьевич Потабашний акцентировал внимание участников на вопросе дислипидемий при неалкогольной жировой болезни печени (НАЖБП). В данном материале доклад профессора Потабашного представлен в форме «вопрос – ответ».
Заведующий кафедрой терапии, кардиологии и семейной медицины ГУ «Днепропетровская медицинская академия МЗ Украины» (г. Днепр), доктор медицинских наук, профессор Валерий Аркадьевич Потабашний акцентировал внимание участников на вопросе дислипидемий при неалкогольной жировой болезни печени (НАЖБП). В данном материале доклад профессора Потабашного представлен в форме «вопрос – ответ».
? На что необходимо обратить внимание при диагностике НАЖБП?
– В первую очередь следует оценить стадию НАЖБП (стеатоз, стеатогепатит, цирроз), а также общий сердечно-сосудистый риск. Именно на основе этих факторов формируются рекомендации относительно модификации образа жизни, фармакотерапии, снижения риска инфаркта миокарда и инсульта, в том числе коррекции дислипидемии, контроля артериального давления и предупреждения развития сахарного диабета (СД) 2 типа.
? Существуют ли какие-либо гендерные особенности сердечно-сосудистого риска при НАЖБП?
– Общий сердечно-сосудистый риск у женщин с НАЖБП обычно недооценивается. Женщины с подобным заболеванием теряют свойственную им защиту от сердечно-сосудистых катастроф, вследствие чего угроза инфаркта миокарда, инсульта, а также смерти у женщин больше, чем у мужчин. В силу этого существующие калькуляторы риска занижают уровень угрозы сердечно-сосудистых катастроф у пациентов с НАЖБП, в частности у женщин. До тех пор пока не разработана более точная система оценки риска, наличие НАЖБП должно рассматриваться как «красный флажок» независимо от рассчитанного риска пациента.
? Какие факторы, помимо наличия НАЖБП, могут модифицировать риск, рассчитанный при помощи шкалы SCORE (Systemic Coronary Risk Evaluation; шкала оценки риска фатальных сердечно-сосудистых осложнений на протяжении последующих 10 лет жизни)?
– К таким факторам относятся: социальная депривация; ожирение и центральное ожирение (определенные с помощью расчета индекса массы тела и измерения окружности талии соответственно); низкая физическая активность; психосоциальный стресс, истощение; семейный анамнез преждевременного развития сердечно-сосудистых заболеваний (ССЗ), то есть у мужчин – до 55, у женщин – до 60 лет; хронические иммуноопосредованные воспалительные заболевания; тяжелые психиатрические заболевания; лечение ВИЧ-инфекции; фибрилляция предсердий; гипертрофия левого желудочка; хронические заболевания почек; обструктивное апноэ сна.
? Что связывает между собой НАЖБП и ССЗ?
– В первую очередь то, что у этих патологических состояний совпадает спектр факторов риска, из них ведущим является дислипидемия. Современная концепция сердечно-сосудистого континуума свидетельствует, что атерогенная дислипидемия – одна из главных подоплек атеросклеротических ССЗ у пациентов с абдоминальным ожирением, инсулинорезистентностью, нарушениями толерантности к глюкозе и СД 2 типа.
? Каковы современные рекомендации относительно оценки риска атеросклеротических ССЗ визуализационными методами?
– Для этого проводится ультразвуковое обследование каротидных и/или феморальных артерий с выявлением атеросклеротических бляшек как модификатора риска у пациентов низкого или умеренного сердечно-сосудистого риска. Также возможно проведение компьютерной томографии сердца с оценкой кальцификации коронарных артерий по кальциевой шкале как модификатора риска у бессимптомных пациентов низкого или среднего риска.
? Какие целевые значения показателей липидограммы установлены последними рекомендациями?
– Эти значения зависят от рассчитанного общего сердечно-сосудистого риска. Так, целевой уровень холестерина липопротеинов низкой плотности (ХС ЛПНП) у пациентов низкого риска составляет 3,0 ммоль/л, умеренного – 2,6 ммоль/л, высокого – 1,8 ммоль/л, очень высокого – 1,4 ммоль/л.
? Имеются ли указания относительно фармакологического лечения дислипидемий?
– Согласно Рекомендациям Европейского общества кардиологов и Европейского общества атеросклероза (2019) для достижения соответствующих риску целевых значений ХС ЛПНП следует назначать статины в максимально переносимых дозах. В случае неэффективности высокоинтенсивную статинотерапию дополняют эзетимибом. Следующим шагом будет добавление к указанному лечению ингибиторов пропротеиновой конвертазы субтилизин-кексинового типа 9 (ИПКСК9 в англоязычной версии PCSK9I). Если пациент плохо переносит статинотерапию, ему назначают эзетимиб, при отсутствии ответа – в сочетании с ИПКСК9. Препаратами первой линии для снижения сердечно-сосудистого риска у пациентов с гипертриглицеридемией также являются статины. У больных с нормальным уровнем ХС ЛПНП и гипертриглицеридемией для первичной профилактики сердечно-сосудистых катастроф применяется фенофибрат или безафибрат в комбинации со статинами. Пациентам с высоким риском и уровнем триглицеридов 1,5-5,6 ммоль/л, несмотря на лечение статинами, следует дополнительно назначить икосапент этила или высокоочищенный эфир эйкозапентаеновой кислоты (по 2 г 2 р/сут).
Итак, вкратце алгоритм действий таков: 1) оценить общий сердечно-сосудистый риск; 2) согласно риску определить целевой уровень ХС ЛПНП; 3) совместно с пациентом принять решение о мерах снижения риска; 4) выбрать режим терапии статином и, при необходимости, эзетимибом либо ИПКСК9. Следует отметить, что ответ на статинотерапию вариабелен, поэтому перед назначением дополнительных препаратов может возникнуть потребность в титровании дозы.
? Существуют ли какие-либо особенности лечения дислипидемий у пациентов с СД?
– Безусловно. Пациентам с СД 1 типа с очень высоким и высоким риском рекомендованы статины. Исключением являются доменопаузальные женщины, планирующие беременность или использующие неадекватные методы контрацепции. У этой популяции применять статины не рекомендуется.
У пациентов с СД 2 типа и очень высоким риском необходимо снизить ХС ЛПНП на ≥50% от исходного уровня и поддерживать значение этого параметра на уровне <1,4 ммоль/л. У пациентов с СД 2 типа и высоким риском необходимо снизить ХС ЛПНП на ≥50% от исходного и поддерживать на уровне <1,8 ммоль/л.
В случае недостижения целевых показателей с помощью статинотерапии ее дополняют эзетимибом. До назначения комбинированного лечения нужно рассмотреть возможность интенсификации лечения статинами.
? Как правильно оценивать результаты анализа печеночных ферментов при проведении статинотерапии?
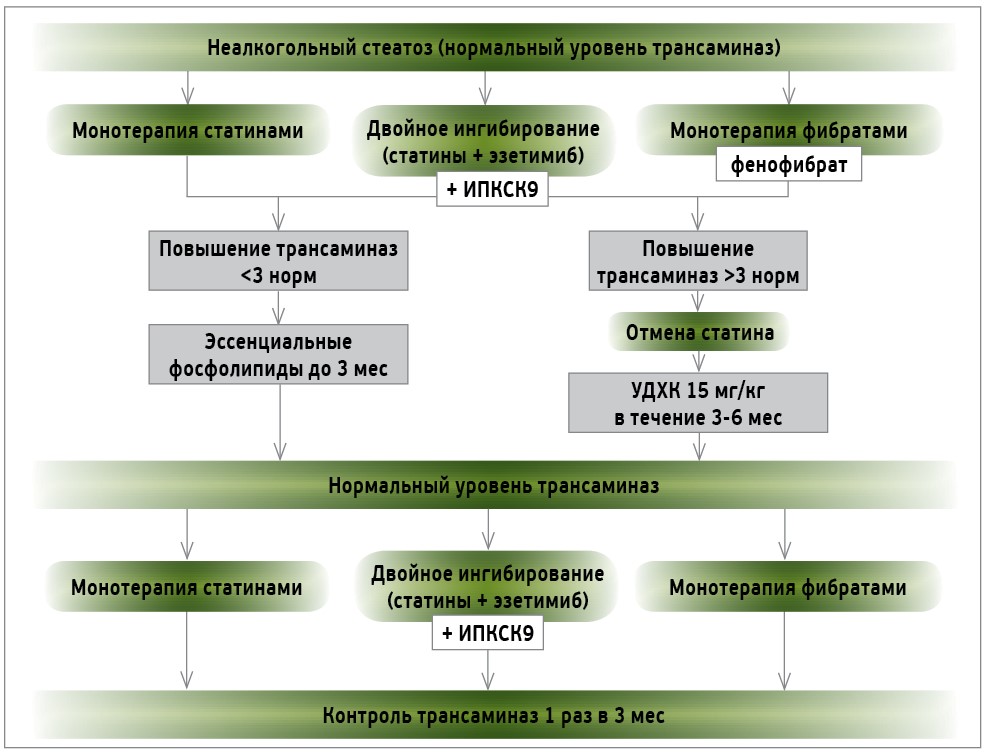
– Для оценки гепатоцеллюлярного поражения обычно используют уровень аланинаминотрансферазы (АЛТ). Незначительное ее повышение последнего наблюдается у 0,5-2% пациентов, подлежащих статинотерапии при применении высоких доз. Клинически значимым следует считать превышение референтных значений АЛТ втрое при двух последовательных измерениях. Незначительное повышение АЛТ не указывает на гепатотоксичность фармакотерапии или нарушение функции печени. Прогрессирование повышения трансаминаз до печеночной недостаточности происходит чрезвычайно редко, поэтому рутинный мониторинг АЛТ при лечении статинами более не рекомендуется. У пациентов со стеатозом незначительное повышение АЛТ при лечении статинами не указывает на их роль в каком-либо ухудшении состояния печени. Тактика ведения пациента с НАЖБП, ассоциированной с дислипидемией, представлена на рисунке.
Рис. Ведение пациента с НАЖБП, ассоциированной с дислипидемией
? Что известно по поводу безопасности липидоснижающих препаратов при НАЖБП?
– Исследования фенофибрата выявили благоприятный эффект в отношении коррекции дислипидемии. В частности, согласно результатам гистологического исследования зафиксировано восстановление структуры печени. Однако известно, что применение фибратов ассоциируется с повышением риска развития панкреатитов. Применение омега‑3-полиненасыщенных жирных кислот является безопасным и не сопровождается клинически значимыми межлекарственными взаимодействиями. Большинство побочных эффектов вследствие применения этих средств являются расстройствами со стороны пищеварительной системы. Безопасность эзетимиба при НАЖБП оценивалась в нескольких небольших исследованиях, и результаты оказались противоречивыми.
? Какие препараты, кроме статинов и эзетимиба, могут применяться для коррекции дислипидемий?
– К таковым относится добавка диетическая на основе растительного сырья «Альфаполистатин» (ООО «Бовиос фарм», Украина) в одной капсуле которой содержится 250 мг экстракта люцерны, 60 мг коэнзима Q10 и 10 мг поликозанола. Показано, что поликозанол в дозе 10-20 мг/сут снижает концентрацию общего холестерина на 17-21%, а ХС ЛПНП – на 21-29%, одновременно повышая содержание липопротеинов высокой плотности на 8-15%. Метаанализ 22 рандомизированных контролированных исследований, осуществленный J. Gong и соавт. (2018), выявил высокую эффективность поликозанола в лечении дислипидемии, а также его отличный профиль безопасности.
? Какова роль коэнзима Q10 при дислипидемии?
– Уровень коэнзима Q10 уменьшается с возрастом, при повышении синтеза холестерина и на фоне статинотерапии. Добавление коэнзима Q10 к стандартному лечению дислипидемии статинами достоверно снижает уровни общего холестерина,
ХС ЛПНП, С-реактивного белка, интерлейкина‑6 и супероксиддисмутазы по сравнению с комбинированной терапией статинами и омега‑3-полиненасыщенными жирными кислотами (Toth S. et al., 2017), а также предотвращает или уменьшает риск статин-ассоциированных миопатий.
? Существуют ли какие-либо гепатопротекторы, способные одновременно снижать уровень атерогенных липидов?
– Да. К таким средствам относится, в частности, добавка диетическая на основе растительного сырья «Урсогепавин» (ООО «Бовиос фарм», Украина), который содержит урсодезоксихолевую кислоту (УДХК, 100 мг), силимарин (80 мг) и L-карнитин (150 мг). Эти активные вещества обеспечивают Урсогепавину такие эффекты, как гепатопротекторный (цитопротекторный), холеретический, литолитический, детоксикационный, гипохолестеринемический, иммуномодулирующий.
? Расскажите, пожалуйста, более подробно о свойствах УДХК.
– Она вытесняет из общего пула желчных кислот токсичные гидрофобные кислоты за счет конкурентного захвата рецепторов в подвздошной кишке. Эффекты УДХК включают литолитический, холеретический, антиапоптотический, иммуномодулирующий, гипохолестеринемический, цитопротекторный, антифибротический. Важно также то, что УДХК свойственно и кардиопротекторное влияние. Повышение содержания гидрофобных желчных кислот может индуцировать различные аритмии и даже сердечную недостаточность. Показано, что у пациентов с циррозом печени выраженность дисфункции сердца коррелирует с повышением концентрации указанных кислот. УДХК – наи-
более гидрофильная желчная кислота, поэтому улучшает периферический кровоток у пациентов с сердечной недостаточностью и защищает сердце от ишемического реперфузионного повреждения. Известно также, что УДХК уменьшает аритмогенное действие токсичной таурохолевой желчной кислоты. В многочисленных исследованиях УДХК улучшала функцию сердца у пациентов с ССЗ, что свидетельствует о перспективе применения этого препарата как возможного кардиопротекторного средства.
? Какую роль играет назначение силимарина при НАЖБП?
– Расторопша, а именно ее производное силимарин, применяется в медицине более двух тысяч лет. Доказательная база включает свыше 1500 исследований, которые подтвердили благоприятное влияние силимарина на печень в контексте медикаментозных и токсических поражений. Основной механизм гепатопротекторного действия силимарина – антиоксидантный эффект.
Таким образом, НАЖБП, как и ССЗ, тесно связана с дислипидемиями. Современные рекомендации предусматривают активную коррекцию повышенных уровней ХС ЛПНП с помощью статинов, а при их неэффективности – комбинации статинов, эзетимиба и/или ИПКСК9. Улучшить липидный профиль также помогают некоторые диетические добавки, в частности Альфаполистатин и Урсогепавин. Благоприятное влияние последнего на печень и желчевыводящую систему служит дополнительным преимуществом у пациентов с НАЖБП.
Подготовила Лариса Стрильчук
Медична газета «Здоров’я України 21 сторіччя» № 1 (470), січень 2020 р.