27 лютого, 2020
Бронхообструктивні захворювання: від загальних стандартних схем лікування до персоніфікованої медицини
У жовтні 2019 року ДУ «Національний інститут фтизіатрії і пульмонології ім. Ф.Г. Яновського НАМН України» (м. Київ), у рамках робочої програми XIІ Національного астма-конгресу, провела науково-практичну конференцію «Бронхообструктивні захворювання: від загальних стандартних схем лікування до персоніфікованої медицини». З-серед багатьох доповідей хотілося б, зокрема, виокремити ті, в яких розповідалося про використання сучасних комбінованих інгаляційних препаратів у лікуванні бронхіальної астми (БА) та хронічного обструктивного захворювання легень (ХОЗЛ) відповідно до останнього перегляду Рекомендацій GINA 2019.
 Особливостям використання пролонгованих бронхолітиків у терапії ХОЗЛ було присвячено доповідь завідувача кафедри фтизіатрії і пульмонології з курсом професійних хвороб ДВНЗ «Івано-Франківський національний медичний університет», доктора медичних наук, професора М.М. Островського.
Особливостям використання пролонгованих бронхолітиків у терапії ХОЗЛ було присвячено доповідь завідувача кафедри фтизіатрії і пульмонології з курсом професійних хвороб ДВНЗ «Івано-Франківський національний медичний університет», доктора медичних наук, професора М.М. Островського.
– Кожного дня ми робимо безліч всіляких справ, робимо автоматично, без будь-яких труднощів. Це сон, гігієнічні процедури, прийом їжі тощо. Пацієнту з ХОЗЛ (патогномонічною ознакою якого є стійка бронхообструкція) важко, а часто навіть неможливо робити ці повсякденні речі. При БА зазвичай є легші чи важчі дні, проте пацієнтові з ХОЗЛ погано завжди. Єдиним вибором для них є постійний, регулярний прийом необхідних ліків. Стійку бронхообструкцію треба лікувати так званими бронхолітиками. Важливо, щоби бронхолітик діяв упродовж доби. Пацієнт із ХОЗЛ має щодня приймати ліки, які називаються базисними препаратами. При БА це інгаляційні глюкокортикостероїди (ІГКС), а при ХОЗЛ – пролонговані бронхолітики.
На жаль, за даними ВООЗ, комплаєнс пацієнтів до тривалої терапії складає лише приблизно 50%, а при ХОЗЛ – ще менше (10-40%). Незважаючи на те що ХОЗЛ – це четверта за поширеністю причина смерті у світі, прихильність цієї когорти пацієнтів до базисної терапії є набагато нижчою, ніж при інших захворюваннях. Як вважає ВООЗ, для цього є декілька причин. Передусім, це так званий людський фактор, тобто погляд пацієнта на лікування, когнітивний стан хворого, його віра в себе, наявність супутніх захворювань, ментальний профіль, стан свідомості. Друга група причин пов’язана з лікуванням, а саме із способом застосування препаратів, режимом їх дозування, наявністю поліпрагмазії та можливими побічними ефектами. Третя група причин низького комплаєнса включає такі медико-соціальні фактори, як взаємини між пацієнтом та лікарем, наявність соціального забезпечення, доступ до лікування, інструктаж щодо правильного використання доставкового пристрою та спостереження за пацієнтом у динаміці.
Корисні ефекти, які отримує пацієнт із ХОЗЛ при безперервній тривалій базисній терапії бронхолітиками тривалої дії (БТД), що містять тіотропію бромід, представлені в таблиці 1.
При використанні комбінованого інгаляційного препарату тіотропію бромід / олодатерол ефект виникає вже протягом 5 хв після першої інгаляції, а покращання функції легень триває 24 год (так зване «фармакологічне стентування» бронхів протягом доби). Крім цього, уже в день використання зменшуються гіперінфляція та задишка та покращується фізична активність пацієнта.
Тіотропій впливає на м3-холінорецептори, більшість з яких знаходиться у великих бронхах. Тіотропій зменшує опір у 90% крупних бронхів і сприяє розкриттю альвеол. Таким чином, цей препарат більшою мірою покращує вдих. Олодатерол сприяє покращанню видоху. Використовуючи комбінований препарат тіотропію бромід / олодатерол, ми здійснюємо «фармакологічне стентування» бронхів та допомагаємо пацієнтові як вдихнути, так і видихнути. Згадані дві молекули є високоефективними, але для повного прояву їхнього потенціалу компанією «Берінгер Інгельхайм» (Німеччина) було розроблено сучасний доставковий пристрій Спіолто® Респімат®, який завдяки своїй ефективності та зручності використання іноді називають кишеньковим небулайзером. Респімат забезпечує потрапляння молекул тіотропію броміду безпосередньо до м3-холінорецепторів, а олодатеролу – до бета‑2-адренорецепторів бронхів, що розширює терапевтичні можливості при лікуванні пацієнтів із ХОЗЛ. Тіотропій також має виражену протизапальну дію.
Важливо пам’ятати, що ефект від тіотропію броміду зростає щоденно та досягає максимуму лише на 9-му міс безперервного використання.
При тривалому використанні тіотропію броміду / олодатеролу виникають такі довгострокові ефекти, як профілактика ризику загострень, модифікація перебігу захворювання, зменшення процесу запалення у бронхах, а головне – зменшення смертності серед хворих на ХОЗЛ.
Використання пролонгованих бронхолітиків (наприклад, препарату Спіолто® Респімат®, який містить тіотропій та олодатерол, з доставковим пристроєм – респіматом) забезпечує стійке цілодобове розширення бронхів. При довготривалому систематичному використанні вказаних препаратів ми досягаємо переведення пацієнтів із групи високого в групу низького ризику. Отже, можна досягти того, що пацієнт із діагнозом ХОЗЛ, GOLD 2, група B, буде мати лише 1 загострення за 23 місяці. Ціна цього питання – щоденний прийом базисних препаратів. Зазвичай наші пацієнти 2-4 рази на рік звертаються до лікаря з таким загостренням ХОЗЛ, яке потребує екстреної госпіталізації, адже пацієнт не може адекватно дихати. Безсумнівно, при загостренні ХОЗЛ пріоритетним є використання системних ГКС, бета‑2-адреноміметиків та комбінованих короткодіючих препаратів, у той час як застосування пролонгованих бронхолітиків є низькоефективним. Лікування таких пацієнтів веде до додаткових фінансових витрат із боку як пацієнта, так і держави. Пролонговані бронхолітики призначаються вже на початку фази ремісії захворювання, бо без них успіху в лікуванні ХОЗЛ годі й чекати.
У Рекомендаціях GOLD (Global Initiative for Chronic Obstructive Lung Disease) 2018-2019 при терапії ХОЗЛ уперше, як і при астмі, дозволили робити крок угору та крок униз. Досягнувши стабілізації стану пацієнта, ми можемо зробити деескалацію лікування. Дослідження щодо такого режиму лікування проводилися саме з використанням фіксованих комбінованих засобів.
Украй важливим показником у лікування будь-якого захворювання є зменшення смертності. У пацієнтів із ХОЗЛ, які безперервно отримують базисну терапію, загальна смертність зменшується на 16%.
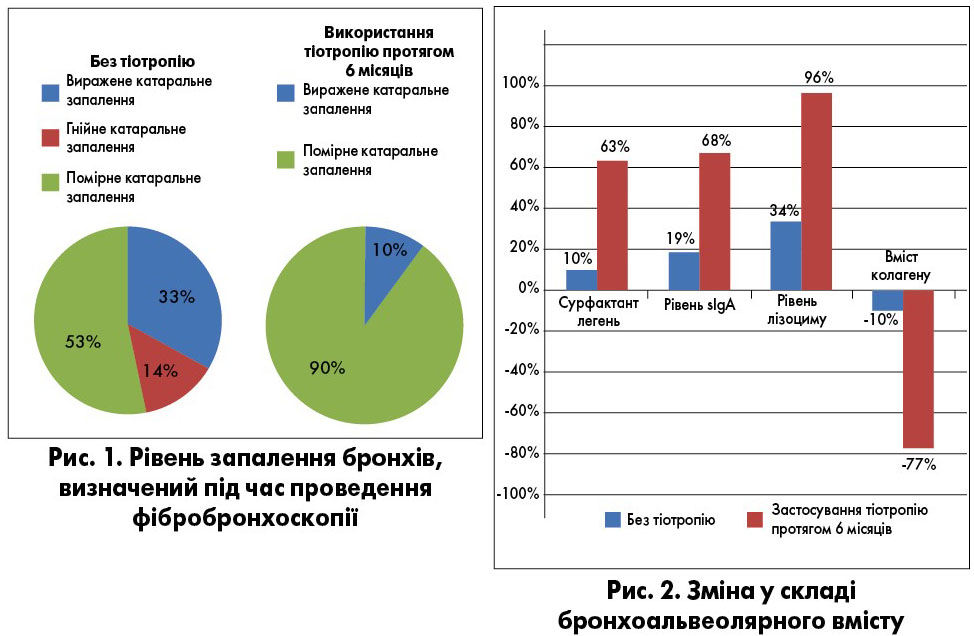
Нами проведено дослідження впливу тіотропію на запалення бронхів і склад бронхоальвеолярного вмісту в пацієнтів із ХОЗЛ (рис. 1, 2).
При використанні тіотропію в бронхоальвеолярному вмісті зазначалося підвищення рівня поверхнево-активної фракції системи сурфактанту легень, секреторного імуноглобуліну А (sIg A), лізоциму, а також спостерігалося зменшення рівня колагену IV типу. Останнє зумовлено тим, що м3-рецептори наявні на міофібробластах. Імовірніше, протизапальні ефекти тіотропію зумовлені не його безпосередньою дією, а меншою кількістю загострень у цих пацієнтів.
Що допомагає пацієнту з ХОЗЛ бути прихильним до базисної терапії?
Передусім це попередній негативний досвід (припинення прийому препарату призводило до загострення симптомів) та відповідність терапії потребам пацієнта (він відчуває покращання стану здоров’я). Наступними важливими факторами є довіра до лікаря, а також упевненість в ефективності лікарського засобу. Підвищення прихильності до лікування ХОЗЛ супроводжується зменшенням смертності від цієї патології на 57%, зниженням вартості стаціонарного лікування на 28,2%, а амбулаторного – на 12,8%.
 Про гострі моменти застосування ІГКС у лікуванні ХОЗЛ розповів професор кафедри патофізіології легень амбулаторної клініки обструктивних захворювань легень при Національному дослідному інституті з вивчення туберкульозу та захворювань легень (м. Варшава, Польща), доктор медицини Рiotr Boros.
Про гострі моменти застосування ІГКС у лікуванні ХОЗЛ розповів професор кафедри патофізіології легень амбулаторної клініки обструктивних захворювань легень при Національному дослідному інституті з вивчення туберкульозу та захворювань легень (м. Варшава, Польща), доктор медицини Рiotr Boros.
– При використанні ІГКС у пацієнтів із ХОЗЛ виникає багато питань. Насамперед, нас цікавить, чи мають ІГКС при ХОЗЛ протизапальну дію, чи зменшують смертність та чи покращують виживаність цієї групи пацієнтів. Не менш важливим є визначення впливу ІГКС на якість життя хворих на ХОЗЛ. Також необхідно враховувати такі можливі побічні ефекти ІГКС, як розвиток пневмоній, туберкульозу (ТБ) легень чи виникнення інших непульмонологічних ускладнень (табл. 2). Лише при комплексній ґрунтовній оцінці всіх факторів ми зможемо знайти нішу для застосування ІГКС при ХОЗЛ.
У ході лікування пацієнта зі стабільним ХОЗЛ ми переслідуємо такі цілі:
1. Зменшення проявів захворювання:
- полегшення симптомів;
- підвищення толерантності до фізичних навантажень;
- покращання стану здоров’я.
2. Зменшення ризику:
- запобігання прогресуванню захворювання;
- запобігання проявам захворювання та їх лікування;
- зменшення числа випадків смерті.
Численні дослідження показують, що ІГКС не має протизапального ефекту, не уповільнює прогресування захворювання та не підвищує виживаність цієї когорти пацієнтів. Сумнівним залишається також їх вплив на покращання якості життя та на захист від проявів захворювання.
Щодо співвідношення ризику та користі використання ІГКС у пацієнтів із ХОЗЛ можна констатувати, що ризик розвитку пневмонії залежить від дози ІГКС, тривалості застосування та є зворотним у разі відміни цього препарату. У більш як 20% пацієнтів із ХОЗЛ, які лікувалися за допомогою ІГКС та мали можливі ознаки «перенесеного ТБ» на рентгенограмі органів грудної клітки, розвивався ТБ протягом 7 років. При тривалому прийомі ІГКС у лікуванні ХОЗЛ ризик переломів починає підвищуватися через 4 роки безперервного використання.
Чи є еозинофілія прогностичним фактором ризику загострення ХОЗЛ? Еозинофілія в периферичній крові виявляється при алергічних, паразитарних чи інших інфекційних захворюваннях (наприклад, хламідіоз, ТБ, інфекційний мононуклеоз), новоутвореннях (Ходжкінська лімфома, лейкемія), захворюваннях сполучної тканини (люпус, ревматоїдний артрит, виразковий коліт чи хвороба Крона), цирозі печінки.
Лікування будь-якого захворювання найперше має бути безпечним. Застосування ІГКС при ХОЗЛ підвищує ризик розвитку пневмонії, ТБ легень, цукрового діабету, перелому кісток, але не покращує виживання пацієнтів, не уповільнює прогресування захворювання та не впливає позитивно на якість життя хворих.
Підготував Валерій Палько
Довідка ЗУ
На сьогодні препарат Спіолто® Респімат® схвалено для терапії пацієнтів із ХОЗЛ більш як у 20 країнах ЄС, а також у США, Канаді та Австралії. В основі цього препарату лежить тіотропій, який водночас є активним інгредієнтом препарату Спірива® Респімат®. Останній найчастіше призначається в якості підтримувального лікування ХОЗЛ. Досвід практичного використання препарату Спірива® Респімат® у хворих на ХОЗЛ різного ступеня тяжкості перевищує 40 млн пацієнто-років. Ефективність тіотропію підсилена завдяки додаванню олодаторолу,
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 4 (49), 2019 р.