24 березня, 2020
Огляд настанов ACC/AHA (2019) щодо первинної профілактики серцево-судинних захворювань
Хоча за останні десятиліття досягнуто значних успіхів у профілактиці атеросклеротичних серцево-судинних захворювань (АСССЗ), вони залишаються основними причинами захворюваності та смертності у світі загалом і в США зокрема (Weir H. et al., 2016; Xu J. et al., 2016). Часто це зумовлено недостатнім контролем факторів ризику (ФР) та неоптимальною реалізацією превентивних стратегій (Johnson N. et al., 2014). Так, у більшості американців із першим інфарктом міокарда відзначено поганий контроль щонайменше одного ФР (Greenland P. et al., 2003). Натомість адекватний контроль зменшує ризик розвитку не лише атеросклеротичних ускладнень, а й серцевої недостатності, фібриляції передсердь, раку, депресії та когнітивних порушень (Younus A. et al., 2016).
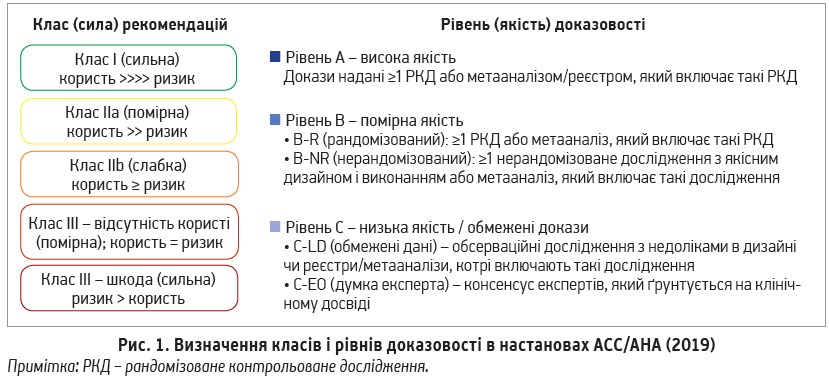
Цьогоріч Американською асоціацією серця (AHA) й Американською колегією кардіологів (ACC) опубліковано нові настанови щодо первинної профілактики АСССЗ у дорослих, які ґрунтуються на доказах і включають докладні рекомендації щодо модифікації способу життя (СЖ), визначення потреби та способів фармакотерапії (Donna K. et al., 2019; www.onlinejacc.org). Класи та рівні доказовості підсумовано на рисунку 1.
Загальні рекомендації щодо первинної профілактики АСССЗ
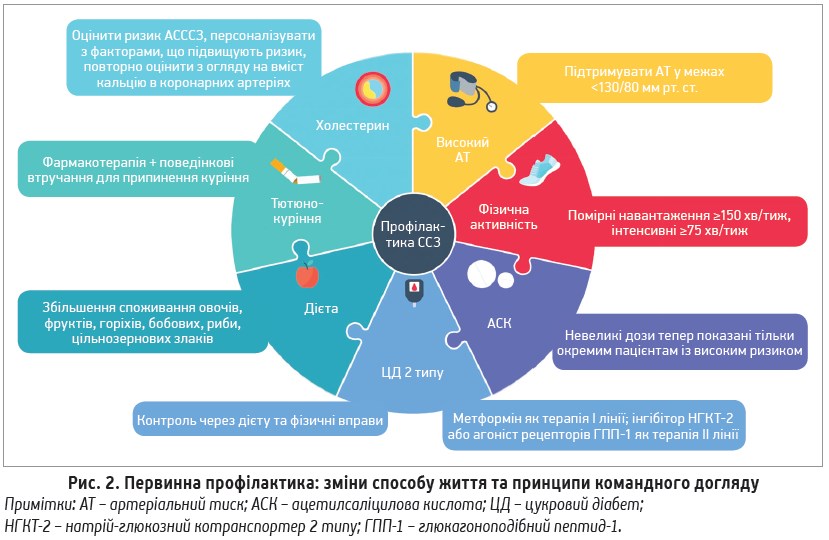
Відображені на рисунку 2. Найдієвішим способом профілактики, що мінімізує ризик майбутніх ускладнень, є пропагування здорового СЖ, який передбачає оптимальний харчовий раціон, достатню фізичну активність і відмову від шкідливих звичок. Комплексний підхід, орієнтований на всі аспекти СЖ, і прогнозування 10-річного ризику виникнення АСССЗ дають змогу вирішити питання ініціації фармакотерапії. Проте навіть за умови призначення антигіпертензивних, ліпідо- чи цукрознижувальних засобів, цілі здорового СЖ залишаються актуальними впродовж усього життя.
Для контролю ФР АСССЗ рекомендовано командний підхід (клас І, рівень А). Спільне прийняття рішень передбачає обговорення найкращих профілактичних стратегій (І, B-R). Для оптимальної реалізації лікувальних заходів треба враховувати соціальні детермінанти здоров’я (I, B-NR). Приклади обговорення ФР, пов’язаних із соціальними детермінантами, наведено в таблиці 1.
Оцінка ризику АСССЗ
Особам віком 40-75 років рекомендовано оцінювати традиційні ФР і розраховувати 10-річний ризик АСССЗ за допомогою калькуляторів, які обчислюють ризик за комплексними когортними рівняннями – www.clincalc.com/Cardiology/ASCVD/PooledCohort.aspx (І, B-NR).
В осіб віком 20-39 років доцільно оцінювати традиційні ФР АСССЗ щонайменше раз на 4-6 років (ІІа, B-NR).
Для прийняття рішення щодо потреби фармакопрофілактики (наприклад, статинотерапії) в осіб із граничним і проміжним ризиком (10-річний ризик АСССЗ у межах 5-7,4% та 7,5-19,9% відповідно) доцільно враховувати додаткові фактори, що посилюють ризик (табл. 2). Якщо цього недостатньо, доцільно визначити індекс кальцію коронарних артерій (ІККА) (ІІа, B-NR).
Для осіб віком 20-39 років або 40-59 років із 10-річним ризиком АСССЗ <7,5% можна застосовувати розрахунок тривалості життя чи 30-річного ризику АСССЗ (IIb, B-NR).
Вплив на фактори серцево-судинного ризику
Харчування та дієта
Для зменшення ризику АСССЗ рекомендовано дієту з достатнім умістом овочів, фруктів, бобових, горіхів, цільного зерна та риби (I, B-R). Корисною є заміна насичених жирів на моно- й поліненасичені харчові жири, а також зменшення загального вмісту ХС і натрію, мінімізація споживання обробленого м’яса, рафінованих вуглеводів і солодких напоїв (IIa, B-NR). Слід уникати споживання трансжирів (III, B-NR).
Вправи та фізична активність
Під час кожного візиту до медичної установи кожного дорослого треба консультувати, наголошуючи на важливості активного СЖ (I, B-R). Для зменшення ризику АСССЗ рекомендовано щонайменше 150 хв/тиж фізичних навантажень помірної інтенсивності чи 75 хв/тиж інтенсивного активного аеробного навантаження або еквівалентної комбінації помірної та інтенсивної активності (I, B-NR). Для пацієнтів, які не можуть виконати такий обсяг фізичної активності, корисним може бути будь-яке фізичне навантаження помірної чи середньої інтенсивності (IIa, B-NR). Зменшення малорухливої поведінки в дорослих є обґрунтованим для зниження ризику АСССЗ (IIb, C-LD). Визначення та приклади фізичної активності різної інтенсивності підсумовано в таблиці 3.
Надмірна маса тіла й ожиріння
Для зменшення ризику АСССЗ особам із надмірною масою тіла й ожирінням рекомендовано схуднути. Для досягнення зниження маси тіла та її подальшої підтримки пацієнтам рекомендовано комплексні зміни СЖ, включаючи обмеження калорій (I, B-R). Для виявлення осіб із надмірною масою тіла / ожирінням рекомендовано розрахунок індексу маси тіла щороку або частіше (I, C-EO). Для виявлення осіб із підвищеним кардіометаболічним ризиком доцільно вимірювати окружність талії (IIa, B-NR).
Цукровий діабет
 У хворих на ЦД є додаткові підсилювачі ризику, пов’язані з діабетом (табл. 4), які обов’язково треба враховувати й обговорювати з пацієнтом під час консультування.
У хворих на ЦД є додаткові підсилювачі ризику, пов’язані з діабетом (табл. 4), які обов’язково треба враховувати й обговорювати з пацієнтом під час консультування.
Для поліпшення контролю глікемії, нормалізації маси тіла та контролю інших ФР АСССЗ усім хворим на ЦД 2 типу рекомендовано індивідуальний план харчування, орієнтований на здоровий раціон, і фізична активність такої самої тривалості й інтенсивності, як і для осіб без ЦД (I, A). Після встановлення діагнозу ЦД 2 типу разом зі змінами СЖ доцільно призначити метформін як засіб І лінії для покращення глікемічного контролю та зменшення ризику АСССЗ (IIa, B-R). Пацієнтам із додатковими ФР АСССЗ, які, незважаючи на зміни СЖ і терапію метформіном, потребують оптимізації глікемічного контролю, доцільно призначити інгібітор НГКТ‑2 або агоніст рецепторів ГПП‑1 для зниження ризику ССЗ (IIb, B-R). Алгоритм первинної профілактики підсумовано на рисунку 3.
Підвищення ХС крові
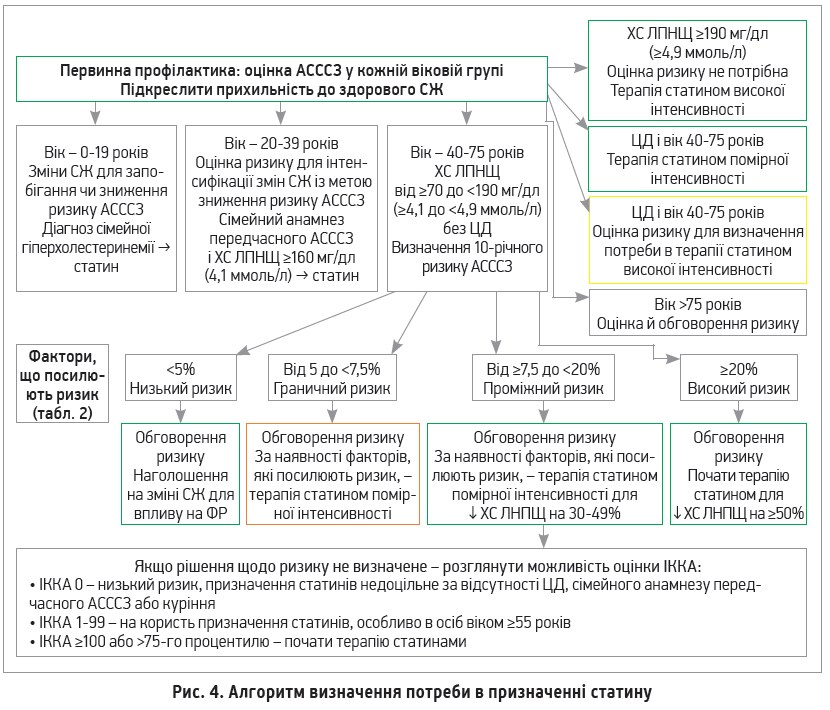
У дорослих із проміжним ризиком (10-річний ризик АСССЗ ≥7,5%, але <20%) терапія статинами знижує ймовірність АСССЗ. Якщо після обговорення ризику вирішено почати терапію статином, призначають терапію помірної інтенсивності з метою зниження ХС ЛПНЩ на ≥30%. Оптимальним є зниження ХС ЛПНЩ на ≥50%, особливо в осіб із 10-річним ризиком АСССЗ ≥20%. Пацієнтам віком 20-75 років із рівнем ХС ЛПНЩ ≥190 мг/дл (4,9 ммоль/л) рекомендовано призначити максимально переносиму дозу статину (I, B-R). В осіб із проміжним ризиком наявність факторів, які посилюють ризик, підтримує ініціацію або інтенсифікацію статинотерапії (IIa, B-R). В осіб із граничним ризиком можна розглянути призначення статину в режимі середньої інтенсивності за наявності факторів, які посилюють ризик (IIb, B-R). Для пацієнтів із проміжним ризиком та окремих пацієнтів із граничним ризиком (10-річний ризик АСССЗ від 5 до 7,5%), яким для вирішення питання про призначення статинів проводили вимірювання ІККА, рекомендовано приймати рішення відповідно до отриманих результатів (IIa, B-NR):
- ІККА 0 – статини не показані, повторна оцінка через 5-10 років за відсутності ФР (ЦД, куріння, раннє виникнення АСССЗ у родині);
- ІККА 1-99 – почати статинотерапію, особливо в осіб віком ≥55 років;
- ІККА ≥100 або >75-го процентилю – призначити статин.
Терапія статином помірної інтенсивності показана хворим на ЦД віком 40-75 років, незалежно від 10-річного ризику АСССЗ (I, A). Хворим на ЦД із множинними ФР АСССЗ доцільно призначити статинотерапію високої інтенсивності з метою зниження ХС ЛПНЩ на ≥50% (IIa, B-NR).
Алгоритм впливу на ліпіди крові в рамках первинної профілактики відображено на рисунку 4.
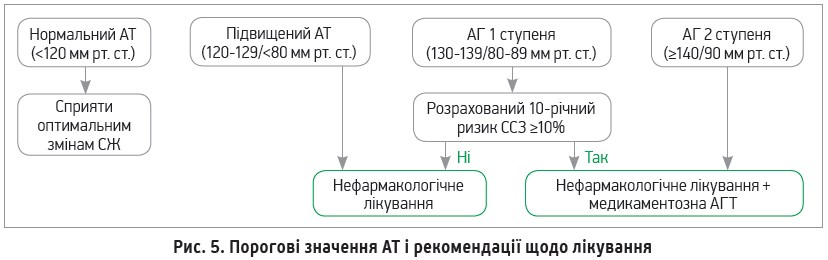
Підвищення АТ
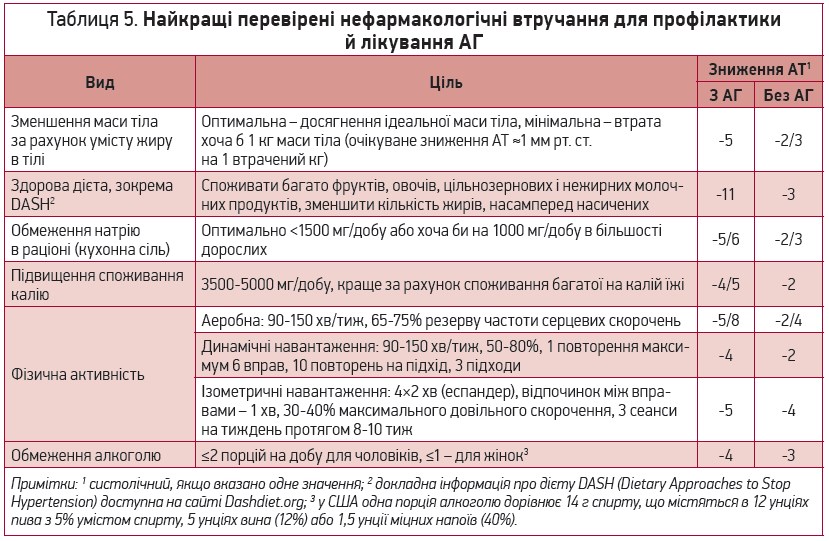
Дорослим із підвищеним АТ, встановленою артеріальною гіпертензією (АГ), включаючи тих, які потребують антигіпертензивної терапії (АГТ), для зниження АТ рекомендовано нефармакологічні втручання (табл. 5) – зменшення маси тіла, корисний для серця харчовий раціон, обмеження натрію й алкоголю, підвищення калію в раціоні та посилення фізичної активності шляхом виконання структурованої програми вправ (I, A).
Дорослим із 10-річним ризиком АСССЗ ≥10% і середнім систолічним АТ (САТ) ≥130 мм рт. ст. або діастолічним АТ (ДАТ) ≥80 мм рт. ст. для первинної профілактики ССЗ рекомендовано призначення АГТ (І, А для САТ, C-EО для ДАТ). Дорослим із підтвердженою АГ і 10-річним ризиком АСССЗ ≥10% або хронічною хворобою нирок чи ЦД 2 типу рекомендовано цільові рівні тиску <130/80 мм рт. ст. (І, B-R для САТ, C-EО для ДАТ). Дорослим із 10-річним ризиком АСССЗ <10% і САТ ≥140 мм рт. ст. або ДАТ ≥90 мм рт. ст. рекомендовано починати АГТ (І, C-LD). В осіб зі встановленою АГ без додаткових факторів, які посилюють ризик, цільовим можна вважати рівень АТ <130/80 мм рт. ст. (ІІb, B-NR для САТ, C-EО для ДАТ). Алгоритм підсумовано на рисунку 5.
Куріння
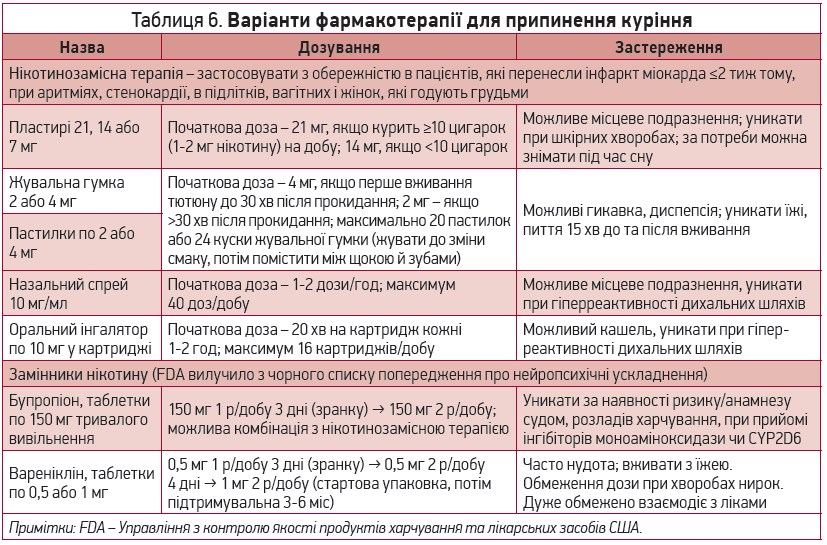
Під час кожного відвідування лікаря в усіх дорослих треба оцінювати статус куріння, відносячи його до життєвих показників із метою відмови пацієнта від цієї звички. Для максимального пришвидшення припинення куріння рекомендовано поведінкові втручання та фармакотерапію (I, A). Відмова пацієнтів від куріння рекомендована для зниження ймовірності АСССЗ (I, B-NR). Для полегшення відмови пацієнта від куріння доцільно залучати кваліфікований персонал при будь-якій системі охорони здоров’я (IIa, B-R). Для зниження ризику АСССЗ усі дорослі та підлітки повинні уникати пасивного куріння (ІІІ, B-NR). Основні рекомендації щодо способів фармакотерапії наведено в таблиці 6.
Ацетилсаліцилова кислота
Призначення низької дози (75-100 мг/добу перорально) можна розглядати для первинної профілактики АСССЗ в окремих осіб віком 40-70 років, які мають високий ризик за відсутності підвищеного ризику кровотеч (IIb, A). Проте такі дози не мають застосовуватися для первинної профілактики в осіб віком >70 років (III, B-R), а також в осіб будь-якого віку з підвищеним ризиком кровотеч (III, C-LD).
Висновки
Насамкінець можна сформулювати 10 основних тез щодо первинної профілактики АСССЗ:
1. Найважливіший спосіб запобігання АСССЗ, серцевої недостатності та фібриляції передсердь – це постійний здоровий СЖ.
2. Ефективною стратегією профілактики є командний підхід. Повідомляючи рішення щодо лікування, клініцисти повинні оцінювати соціальні детермінанти здоров’я пацієнта.
3. Потреба ініціації фармакопрофілактики (АГТ, статини, АСК) у пацієнтів віком 40-75 років визначається після оцінки 10-річного ризику АСССЗ та його обговорення з пацієнтом. В окремих випадках прийняти рішення допомагає врахування додаткових факторів, які посилюють ризик, або визначення ІККА.
4. У всіх випадках показана здорова дієта, що передбачає споживання овочів, фруктів, горіхів, цільнозернових злаків, нежирного рослинного чи тваринного білка, риби й мінімізацію споживання трансжирів, червоного м’яса, готових м’ясних виробів, рафінованих вуглеводів і підсолоджених напоїв. Пацієнтам із надмірною масою тіла й ожирінням рекомендуються консультування, обмеження калорій для схуднення та підтримки маси тіла.
5. Усім пацієнтам показана фізична активність – помірна не менш як 150 хв/тиж або інтенсивна 75 хв/тиж.
6. Для хворих на ЦД 2 типу вирішальне значення мають зміни СЖ (здорове харчування, фізична активність). За потреби фармакотерапії засобом першого вибору є метформін, надалі можна розглядати призначення інгібітора НГКТ‑2 або агоніста рецептора ГПП‑1.
7. Під час кожного візиту до лікаря в усіх пацієнтів треба оцінювати статус куріння. Курцям рекомендовано відмовитися від цієї шкідливої звички, використовуючи за потреби відповідну терапію.
8 АСК здебільшого не показана для первинної профілактики через відсутність чистої користі.
9. Статини – це засоби I лінії для первинної профілактики в пацієнтів із рівнем ХС ЛПНЩ ≥190 мг/дл, хворих на ЦД віком 40-75 років та осіб із високим ризиком після обговорення його з пацієнтом.
10. Усім пацієнтам із підвищеним рівнем АТ або встановленим діагнозом АГ рекомендовано ефективні нефармакологічні втручання. Для більшості пацієнтів, які потребують АГТ, рекомендовано цільовий рівень тиску <130/80 мм рт. ст.
Підготувала Ольга Королюк
Медична газета «Здоров’я України 21 сторіччя» № 4 (473), лютий 2020 р.