1 травня, 2020
Репродуктивні порушення у пацієнток із гіперпролактинемією на прикладі клінічних випадків
У реферативному огляді представлено основні епідеміологічні дані, причини та особливості діагностики гіперпролактинемії. На прикладі клінічних випадків продемонстровано важливість диференційованого підходу до ведення таких хворих.
Ключові слова: пролактин, гіперпролактинемія, пролактинома, безпліддя, каберголін.
Дослідження, проведені з моменту відкриття пролактину щодо його ролі в організмі людини, показали, що він є одним із найбільш універсальних і поліфункціональних гормонів гіпофіза (Horseman N.D. et al., 2014). Різноманіття біологічних ефектів пролактину вперше було класифіковано групою Paul Kelly на шість основних розділів: регуляція балансу води та електролітів; зростання і розвиток; регуляція функції ендокринної системи та метаболізму, регуляція функцій мозку і поведінки; регуляція репродуктивної функції; імунна регуляція і захист (Freeman M. E. et al., 2000).
Із позицій адаптивної ролі пролактину у процесах репродукції вкрай важливим є своєчасне виявлення саме патологічної гіперпролактинемії та недопущення гіпопролактинемії при проведенні лікувальних заходів (Вагапова Г.Р., 2018).
Гіперпролактинемія як комплексне порушення функції репродуктивної системи
Синдром гіперпролактинемії – це симптомокомплекс, що виникає на фоні стійкого надмірного вмісту пролактину в сироватці крові. Найбільш характерним проявом гіперпролактинемії у жінок є порушення функції репродуктивної системи: галакторея, порушення менструального циклу (МЦ) (аменорея, олігоопсоменорея, ановуляторні цикли, недостатність лютеїнової фази), безпліддя, зниження статевого потягу, фригідність (Melmed S. et al., 2011). Якими будуть клінічні прояви гіперпролактинемії в кожному конкретному випадку, залежить від її причин, які визначають ступінь і тривалість підвищення рівня пролактину.
У нормі рівень пролактину у жінок не перевищує 550 мОд/л (25 нг/л). Підвищення концентрації пролактину в сироватці крові до 2 000 мОд/л (100 нг/дл) частіше виявляється при фізіологічній гіперпролактинемії або за інших причин патологічної гіперпролактинемії (ліки, гіпотиреоз тощо), у тому числі й при ідіопатичній її формі, і не характерно для пролактином (Kulshreshtha B. et al., 2017). Але водночас у 20% хворих із мікропролактиномами може спостерігатися помірне підвищення пролактину.
У більшості випадків мікропролактиноми асоційовані з рівнем пролактину >5 000 мОд/л (200‑250 нг/ дл), а макропролактиноми – із рівнем пролактину >10 000 мОд/л (500 нг/дл) (Melmed S. et al., 2011).
Важливі дані, що стосуються епідеміології гіперпролактинемії, були отримані в популяційному ретроспективному дослідженні PROLEARS (The Prolactin Epidemiology, Audit, and Research Study), яке проводилося серед великої групи населення (400 тис. осіб) й охоплювало період із 1993 по 2013 рік (20 років).
Загалом, визначення рівня пролактину було проведено у 32 289 пацієнтів, з яких у 4% (1301 особа) було констатовано гіперпролактинемію, не пов’язану з вагітністю. Із них у 25,6% випадків були виявлені гіпофізарні розлади, у 45,9% – спостерігалася медикаментозно-індукована гіперпролактинемія, у 7,5% – визначався феномен макропролактинемії, у 6,1% осіб підвищення рівня пролактину було зумовлене гіпотиреозом, у 15,0% випадків відзначалася ідіопатична гіперпролактинемія. За 20 років поширеність гіперпролактинемії збільшилася з 22 до 232 випадків на 100 тис. населення. Однією із причин цього феномена було визнано збільшення у 3 рази частоти гіперпролактинемії, індукованої прийомом психотропних препаратів (Soto-Pedre E. et al., 2017).
Ще більш висока частота виявлення підвищеного рівня пролактину спостерігається серед жінок із наявними специфічними симптомами гіперпролактинемії. Так, у пацієнток із аменореєю вона становить 9%, у жінок із галактореєю – 25%, у жінок із безпліддям –16‑30% і серед жінок з аменореєю та галактореєю досягає 70% (Vilar L. et al., 2014). Гіперпролактинемія відзначається у 25‑30% випадків в одного або в обох партнерів при безплідному шлюбі (Melmed S. et al., 2011).
Діагностика гіперпролактинемії
Для діагностики гіперпролактинемії більшість авторів рекомендують як мінімум дворазове визначення рівня пролактину для виключення хибно-позитивних результатів (Дедов И.И. и соавт., 2016).
При підтвердженні персистуючої гіперпролактинемії в першу чергу необхідно виключити медикаментозно-індуковане підвищення рівня пролактину, оскільки нещодавно опубліковані популяційні дослідження показали триразове збільшення частоти гіперпролактинемії внаслідок прийому психотропних препаратів (Dessimoz C. et al., 2011; Soto-Pedre E. et al., 2017). При підозрі на фармакологічну гіперпролактинемію рекомендується відміна препарату (або заміна альтернативним засобом, що не викликає підвищення пролактину) із повторним визначенням рівня пролактину через 72 год (Soto-Pedre E. et al., 2016).
У процесі диференціальної діагностики насамперед також необхідно виключити соматичні, ендокринні, аутоімунні та інші захворювання, що супроводжуються підвищенням рівня пролактину, і насамперед – гіпотиреоз. Первинний некомпенсований маніфестний гіпотиреоз супроводжується гіперпролактинемією в 40% випадків, субклінічний – у 22%.
Патогенез патологічного підвищення рівня пролактину при багатьох станах неясний, проте гіперпролактинемія із різною частотою може спостерігатися при хронічній хворобі нирок, при алкогольному та неалкогольному цирозі печінки, при недостатності й уродженій дисфункції кори наднирників, при пухлинах, які продукують естрогени (апудоми, лімфоми, пухлини ендометрія), при акромегалії (аденомах гіпофіза зі змішаною секрецією гормона росту та пролактину), при ектопічних пухлинах, які продукують пролактин (нирково-клітинний рак, гонадобластома, рак шийки матки, неходжкінська лімфома, колоректальний рак, тератома яєчника та ін.), при травмах грудної клітки (мастектомія, торакотомія, herpes zoster та ін.), при ушкодженнях спинного мозку (епендіома, сирингомієлія та ін.), при аутоімунних захворюваннях (антитіла до пролактину виявляються у 25,7% хворих із ідіопатичною гіперпролактинемією) (Dessimoz C. et al., 2011; Vilar L. et al., 2014). У разі підтвердження хронічної гіперпролактинемії, особливо при безсимптомному або малосимптомному перебігу, а в ідеалі – завжди на етапі діагностики, необхідно виключати макропролактинемію (стан, при якому частка біологічно інертного макропролактину перевищує 60% від загального вмісту гормона в сироватці крові).
Дослідження крові на макропролактин необхідне для вирішення наступних питань:
- чи призначати терапію каберголіном?
- чи продовжувати пошук справжньої причини репродуктивних порушень?
Адже безпліддя і/або порушення МЦ можуть бути зумовлені іншими, відмінними від гіперпролактинемії, причинами. Пацієнтки з макропролактинемією без підвищення рівня мономерного (біологічно активного) пролактину й без клінічних симптомів, характерних для гіперпролактинемії, не потребують призначення агоністів дофаміну (Samson S. L. et al., 2015; Kasum M. et al., 2017). У зв’язку із тим, що на частку пролактином припадає до 25% всіх випадків патологічної гіперпролактинемії, після виключення інших її причин, незалежно від ступеня підвищення пролактину та наявності або відсутності зорових порушень, показано проведення магнітно-резонансної томографії (МРТ) гіпофіза (Melmed S. et al., 2011; Дедов И.И. и соавт., 2016).
Особливості акушерсько-гінекологічної тактики при веденні хворих із гіперпролактинемією пухлинного генезу
Після підтверждення причинно-наслідкового зв’язку репродуктивних порушень із гіперпролактинемією потрібне лікування з метою досягнення нормопролактинемії.
Терапія каберголіном (оригінальний препарат Достинекс) призначається за будь-яких значень рівня пролактину, що перевищують верхню межу норми, після виключення: макропролактинемії, фізіологічної та патологічної гіперпролактинемії, викликаної соматичними та іншими захворюваннями, що вимагають специфічного лікування (наприклад, гіпотиреоз) (Melmed S. et al., 2011). У випадках клінічно значущої ідіопатичної або лікарської гіперпролактинемії з неможливістю відміни препарату, що індукує підвищення пролактину, можливе призначення каберголіну після консультації профільного спеціаліста. Понад третину випадків патологічної гіперпролактинемії припадає на частку порушень функції ендокринних залоз (включаючи пролактиноми). Це диктує необхідність проведення складної диференціальної діагностики з ендокринними захворюваннями, нерідко вимагає призначення специфічної гормональної терапії (пролактинома, акромегалія, гіпотиреоз, вроджена дисфункція кори надниркових залоз, гіперкортицизм, ожиріння та ін.) або виключення ряду станів, що потребують спеціальних знань (синдром пересіченої ніжки, феномен Hook-ефекту та ін.). У зв’язку із цим у складних діагностичних випадках пацієнтки мають отримати консультацію лікаря-ендокринолога. У разі виявлення ендокринних порушень лікування має призначатися й контролюватися спільно з ендокринологом.
Нижче представлені кілька клінічних випадків, що відображають різні поєднання симптомів гіперпролактинемії у жінок репродуктивного віку (Дзеранова Л. К., Федорова Н. С., Воротникова С. Ю., Пигарова Е. А., 2018).
Клінічний випадок № 1
Пацієнтка Ж., 37 років, перебуває на обліку у ФДБЗ «НМІЦ ендокринології» МОЗ Росії з 24 років. Вперше звернулася у 2005 році зі скаргами на порушення МЦ за типом олігоменореї, на збільшення маси тіла на 10 кг протягом року. При огляді виявлено лакторею 1-го ступеня. При лабораторному дослідженні відзначено підвищення рівня пролактину в сироватці крові до 3088 мОд/л, виявлено феномен макропролактинемії, рівень макропролактину склав 69%, при цьому біологічно активний пролактин також був підвищений – 957 мОд/л.
За даними МРТ головного мозку, МР-картина ендоселярної мікроаденоми гіпофіза розмірами 8×10 мм. Пацієнтці встановлений діагноз «пролактинома» й ініційована медикаментозна терапія каберголіном (оригінальний препарат Достинекс) у початковій дозі 0,25 мг 2 рази на тиждень.
Нормалізація рівня біопролактину досягнута на фоні прийому каберголіну 1,25 мг на тиждень. У пацієнтки відновився менструальний ритм, знизилася маса тіла. Через 1 рік лікування при проведенні МРТ головного мозку відзначено позитивну динаміку у вигляді зменшення розмірів аденоми до 3,5×3,5×5 мм. При подальшому динамічному спостереженні в описі МРТ головного мозку відзначалося незначне збільшення розмірів – 4×4,5×5 мм, проте виявлено появу кістозного компонента у структурі пухлини. Терапію каберголіном у підібраній дозі пацієнтка отримувала до 2013 року.
На фоні терапії каберголіном настала вагітність, що завершилася своєчасними самовільними пологами (плід у головному передлежанні, дівчинка, вага – 3860 г, зріст – 55 см, оцінка за шкалою Апгар – 7/9 балів). Встановлення факту вагітності стало підставою для відміни каберголіну. Період лактації склав 13 місяців.
Відновлення регулярного МЦ відбулося через 3 міс після пологів. При обстеженні після завершення періоду лактації у 2015 році рівень пролактину в сироватці крові склав 457 мОд/л. При проведенні МРТ головного мозку на фоні відсутності лікування близько 2 років визначалася кістозна мікроаденома гіпофіза розмірами 4×4×5 мм.
У 2015 році самостійно настала друга вагітність, що завершилася своєчасними самовільними пологами (плід у головному передлежанні, хлопчик, вага – 3640 г, зріст – 53 см, оцінка за шкалою Апгар – 8/9 балів). Період лактації склав 12 місяців. Після пологів і завершення періоду грудного вигодовування зберігалася аменорея, у зв’язку із чим у 2017 році пацієнтка повторно звернулася до лікарів. При лабораторному дослідженні рівень пролактину в сироватці крові склав 2341 мОд/л. За даними МРТ головного мозку – ендоселярна кістозна аденома гіпофіза розмірами 4×6×5 мм, порівняно з 2015 року виявлено помірне збільшення поперечного розміру. Відновлено терапію каберголіном із поступовим збільшенням дози до 1,5 мг на тиждень і досягненням нормопролактинемії. На фоні прийому каберголіну відновився регулярний МЦ. У даний час терапія триває.
Клінічний випадок № 2
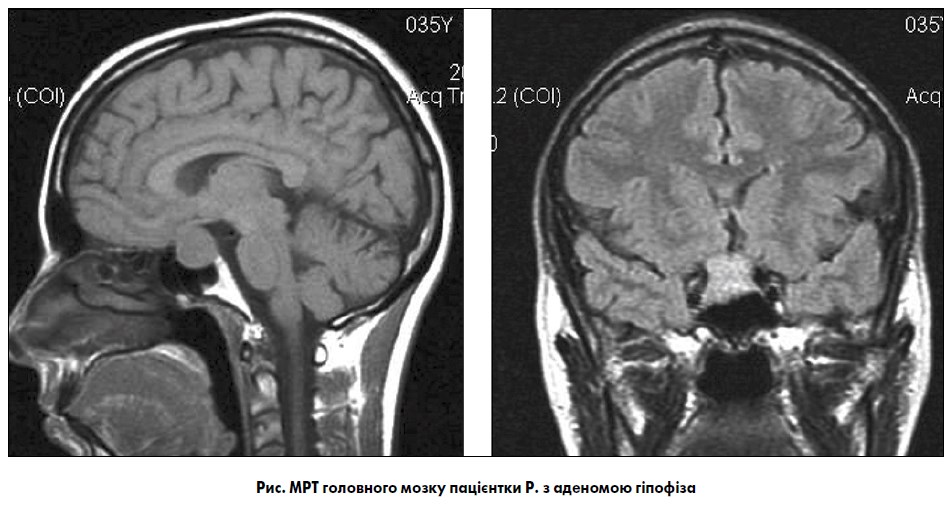
Пацієнтка Р., 36 років, звернулася зі скаргами на порушення МЦ за типом олігоменореї протягом року, головний біль, порушення зору.
Пацієнтка нормальної статури, ІМТ=24,2 кг/м2, при огляді молочних залоз лактореї не виявлено. При лабораторному обстеженні рівень пролактину в сироватці крові при зверненні – 1500 мОд/л. Проведено МРТ головного мозку (рисунок), яке виявило ендосупралатероселярну макроаденому гіпофіза розмірами 18×22×19 мм. Пацієнтка консультована офтальмологом. Даних щодо хіазмального синдрому не виявлено.
Пацієнтці встановлено діагноз: «Ендосупраселярна аденома гіпофіза, пролактинома. Вторинна аменорея». Призначено лікування каберголіном (оригінальний препарат, зареєстрований в Україні – Достинекс) у дозі 0,5 мг на тиждень.
На фоні проведеного медикаментозного лікування рівень пролактину нормалізувався, пацієнтка відзначила відновлення МЦ, зменшення частоти виникнення головного болю. При обстеженні через 6 міс, за даними МРТ головного мозку, розміри пухлини без негативної динаміки, відзначено зниження щільності утворення, що було розцінено як позитивна динаміка на фоні лікування. Продовжує прийом каберголіну 0,5 мг на тиждень.
Клінічний випадок № 3
Пацієнтка Т., 21 року, звернулася до ендокринолога з приводу відсутності менструацій (протягом 3 міс), білуватих виділень із молочних залоз при натисканні, незначного погіршення гостроти зору. При обстеженні на фоні нормальних показників лютеїнізуючого та фолікулостимулюючого гормонів виявлено підвищення рівня пролактину до 2894 мОд/л. З огляду на клінічні ознаки гіперпролактинемічного гіпогонадизму, істотне збільшення рівня пролактину виконано МРТ головного мозку, за результатами якого діагностовано аденому гіпофіза розмірами 10×9,7×11 мм. Ініційована терапія каберголіном (оригінальний препарат Достинекс) у початковій дозі 0,25 мг 2 рази на тиждень. Відсутність терапевтичного ефекту вимагало поступового збільшення дози до 4,5 мг на тиждень протягом 1,5 року. Переносимість препарату залишалася задовільною, однак нормалізації рівня пролактину домогтися не вдавалося, МЦ не відновлювався. За результатами повторної МРТ діагностовані ознаки крововиливу в аденому гіпофіза з утворенням геморагічної кісти розмірами 10×11×9 мм, розміри аденоми збільшилися незначно, однак відзначалася тенденція до супраселярного росту. З огляду на наявність абсолютних показань до оперативного втручання (загроза втрати зору) на фоні часткової резистентності до лікування агоністами дофаміну пацієнтці було виконано трансназальне видалення аденоми гіпофіза.
У післяопераційному періоді рівень пролактину не нормалізувався і склав 1338 мОд/л, що вимагало відновлення лікування каберголіном у стартовій дозі з наступним збільшенням до 1,5 мг на тиждень. На цьому фоні було відзначено відновлення МЦ, зниження рівня пролактину до 726 мОд/л, що супроводжувалося відновленням овуляторних МЦ (позитивні результати на овуляцію за даними тест-систем). Через 12 міс терапії каберголіном (оригінальний препарат Достинекс) у пацієнтки настала вагітність. Після підтвердження факту вагітності прийом препарату Достинекс був припинений на період вагітності та лактації.
Період гестації протікав без ускладнень. Вагітність завершилася своєчасними пологами з народженням здорової дитини. Період грудного вигодовування тривав близько 12 місяців.
Обговорення
Представлені клінічні випадки трьох молодих жінок із гіперпролактинемією пухлинного генезу. Продемонстровано різноманітність клінічних проявів гіперпролактинемії, різні поєднання скарг і симптомів, доз каберголіну, чутливість до медикаментозного лікування.
Для гіперпролактинемічного гіпогонадизму характерний гіпоменструальний синдром за типом оліго-/аменореї, а також ановуляція, недостатність лютеїнової фази. У всіх вищеописаних випадках у пацієнток у дебюті захворювання спостерігалися типові порушення МЦ. У першої пацієнтки, крім порушення МЦ, відзначалася значна прибавка маси тіла, а також була виявлена лакторея. Поряд із порушеннями функції репродуктивної системи надлишкова маса тіла або ожиріння відносяться до числа частих проявів захворювання (Романцова Т.И., 2014). У дослідженні, яке включало 138 хворих із гіперпролактинемією різного генезу, надлишкова маса тіла або ожиріння виявлено у 65% пацієнтів (Pereira-Lima J.F.S. et al., 2013). У багатьох дослідженнях показано зниження маси тіла у хворих із пролактиномами після призначення терапії агоністами дофаміну. У роботі N. A. Pala et al. продемонстровано зниження маси тіла й зменшення абдомінального ожиріння вже через 3 міс від початку прийому агоністів дофаміну (Pala N.A. et al., 2015).
Цікаво відзначити, що у пацієнтки Ж. із мікроаденомою гіпофіза виявлено феномен макропролактинемії, при цьому рівень біопролактину був вищим від референсних значень, хоча частіше у клінічній практиці зустрічаються ситуації, за яких феномен макропролактинемії діагностують при помірній гіперпролактинемії без клінічних проявів, і призначення агоністів дофаміну не потрібне (Мельниченко Г. А., 2007).
У другої пацієнтки порушення МЦ поєднувалося зі скаргами на головний біль і порушення зору. У даному клінічному спостереженні за наявності макроаденоми гіпофіза головний біль і скарги на порушення зору зумовлені «мас-ефектом» пухлини, хоча при проведенні периметрії змін полів зору не виявлено.
Медикаментозна терапія агоністами дофаміну є методом вибору в лікуванні хворих із пролактиномами (Melmed S., et al., 2011). За ініціації терапії агоністами дофаміну (а саме – каберголіном) призначається стартова доза, яка зазвичай складає 1/2 таблетки 2 рази на тиждень, іноді – 1/2 таблетки 1 раз на тиждень, із подальшим контролем рівня пролактину в сироватці крові 1 раз на місяць до досягнення нормопролактинемії. Збільшення дози каберголіну проводиться поступово з урахуванням індивідуальної переносимості препарату (зазвичай її збільшують на 0,5 мг на місяць).
У клінічних випадках № 1 і 2 відзначена висока чутливість до каберголіну, нормалізація рівня пролактину сироватки, позитивна динаміка розмірів і структури аденоми, а нівелювання клінічних проявів у пацієнток відбулося на фоні терапії стандартними дозами каберголіну (1,25 і 0,5 мг на тиждень відповідно).
У клінічному випадку № 3 у пацієнтки Т. в дебюті захворювання виявлено класичну комбінацію олігоменореї та лактореї, однак при призначенні терапії каберголіном відзначено резистентність до лікування агоністами дофаміну, яка, за даними літератури, зустрічається у приблизно 10‑20% випадків терапії пролактином (Molitch M. E., 2014). Після проведення хірургічного лікування (транссфеноїдальна аденомектомія) спостерігалося підвищення чутливості залишкової тканини пухлини до терапії каберголіном, що дозволило відновити менструальну та репродуктивну функції.
Дані наукових досліджень вказують на те, що результати транссфеноїдальної аденомектомії відрізняються у пацієнток із мікро- та макропролактиномами. При мікроаденомах нормалізація рівня пролактину крові спостерігається у 85‑90% випадків (Melmed S. et al., 2011), тоді як при макроаденомах успіх лікування залежить від розмірів пухлини та її інвазивності (Glezer A. et al., 2014). Водночас саме консервативна терапія є першою лінією у підходах до лікування пацієнтів із пролактиномами.
У всіх трьох випадках застосовувався оригінальний препарат каберголіну (Достинекс), який, згідно із клінічними даними, показав перевагу в ефективності й переносимості у групі агоністів дофаміну. У ході численних досліджень також не отримано даних про його несприятливий вплив на плід і/або перебіг вагітності, на підставі чого можна зробити висновок, що на фоні прийому Достинексу зачаття є допустимим і безпечним (Auriemma R. S. et al., 2013; Rastogi A. et al., 2016).
Медикаментозна терапія каберголіном дозволила усунути клінічні прояви гіперпролактинемії, у тому числі з боку репродуктивної системи, зменшити об’єм аденоми гіпофіза.
Таким чином, гіперпролактинемія має безліч специфічних і неспецифічних клінічних проявів. Запідозрити гіперпролактинемію можуть лікарі різних спеціальностей, перш за все гінекологи, до яких звертаються жінки зі скаргами на порушення МЦ. З огляду на це особливо важливою є спадкоємність і взаємодія між лікарями різних спеціальностей.
Повний список літератури знаходиться в редакції.
Реферативний огляд підготувала Марія Ареф’єва
За матеріалами: Вагапова Г. Р. Репродуктивные нарушения у женщин с гиперпролактинемией: патогенез, клинические проявления, диагностика. Акушерство и гинекология. 2018. № 2; Дзеранова Л. К., Федорова Н. С., Воротникова С. Ю., Пигарова Е. А. Описание клинических портретов пациентов с гиперпролактинемией. Ожирение и метаболізм. 2018. № 3.
Надруковано за підтримки представництва
«Пфайзер Експорт Бі Ві»
Тематичний номер «Акушерство, Гінекологія, Репродуктологія» № 1 (37) 2020 р.