16 травня, 2020
Оценка фракции выброса левого желудочка при помощи эхокардиографии: преимущества и ограничения метода
 В настоящее время эхокардиографическая оценка фракции выброса (ФВ) левого желудочка (ЛЖ) является самым информативным, доступным и безопасным методом оценки функции ЛЖ в рутинной практике, несмотря на его субъективность.
В настоящее время эхокардиографическая оценка фракции выброса (ФВ) левого желудочка (ЛЖ) является самым информативным, доступным и безопасным методом оценки функции ЛЖ в рутинной практике, несмотря на его субъективность.
Сердце в человеческом организме – это насос. Подобно тому как для определения производительности техники используют разные параметры, такие как мощность в лошадиных силах, количество и размер цилиндров, ФВ ЛЖ является одним из показателей оценки функции сердца. Как и любой другой метод, оценка ФВ ЛЖ имеет свои преимущества и ограничения.
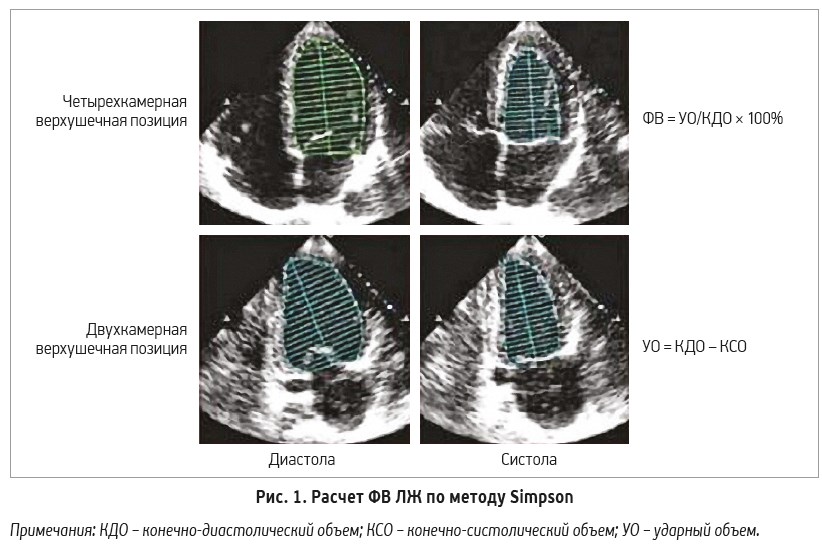
В соответствии с текущими рекомендациями (2015) ФВ ЛЖ (соотношение количества крови, выбрасываемой ЛЖ в аорту в каждый сердечный цикл, к объему ЛЖ, выраженное в процентах) рассчитывается по методу Simpson в двух позициях – четырех- и двухкамерной верхушечных позициях (рис. 1) [11, 12].
Одним из ограничений является плохое качество изображения, даже при условии выполнения 3D‑эхокардиографии, так как метод основан на оконтуривании внутренней границы эндокарда. Тем не менее ФВ ЛЖ является одним из самых часто используемых показателей в повседневной клинической практике, его измерение введено во все национальные руководства по эхокардиографии в качестве порогового значения для множества терапевтических стратегий [7].
В то же время дальнейшее изучение говорит о том, что данный показатель не является идеальным для оценки функции ЛЖ. Оценка ФВ не дает представления о сердечном выбросе (СВ) – количестве крови, которое сердце как насос перекачивает за единицу времени (часто рассчитывают за 1 мин). В норме СВ составляет 3-4 л за 1 мин. На рисунке 2 представлены влияющие на данный показатель факторы.
ФВ ЛЖ – это суррогатный индекс сократимости миокарда, который не в полной мере отражает систолическую функцию ЛЖ, поскольку зависит от пред-, постнагрузки, объемов ЛЖ, ЧСС, клапанной патологии и не является прямым аналогом УО или СВ. Значение ФВ должно быть интерпретировано в каждом конкретном клиническом случае.
Ограничения метода
1. Контрактильный резерв. ФВ ЛЖ традиционно рассчитывается в покое, поэтому не известно, увеличится ли она при нагрузке (контрактильный резерв сердца). Клиницист не может использовать этот показатель для ответа на вопрос, почему у пациента одышка при физической нагрузке. Такая возможность появляется при проведении стресс-эхокардиографии либо спекл-трекинг стресс-эхокардиографии: ФВ ЛЖ или глобальная продольная деформация оцениваются изначально в покое, а затем во время физической или фармакологической нагрузки [3].
2. Клиническая ситуация, при которой у пациента «маленький ЛЖ» (концентрическая гипертрофия миокарда ЛЖ).
Проиллюстрировать это можно следующим образом.
Случай 1. У пациента А. КДО = 100 мл, КСО = 50 мл.
УО = 100 – 50 = 50 мл. ФВ = 50/100 × 100% = 50%.
Случай 2. У пациента В. КДО = 50 мл, КСО = 25 мл.
УО = 50 – 25 = 25 мл. ФВ = 25/50 × 100% = 50%.
Пациенты с разными объемами ЛЖ имеют одинаковую ФВ. Означает ли это, что у них одинаковая функция ЛЖ? ЧСС у обоих составляет 70 уд./мин. Даже при одинаковой ФВ ЛЖ пациенты имеют разный СВ.
Случай 1. У пациента А. СВ = 50 × 70 = 3500 мл/мин.
Случай 2. У пациента В. СВ = 25 × 70 = 1750 мл/мин.
Исходя из приведенных расчетов, у пациента В. гораздо худшая функция сердца, чем у пациента А.: даже при увеличении ЧСС до 110 уд./мин при нагрузке УО составит 1750 мл/мин, то есть больной не имеет резерва для улучшения функции сердца при нагрузке.
Таким образом, ФВ у пациентов с небольшими объемами ЛЖ не может служить адекватным показателем оценки функции. УО снижен у больных с концентрической гипертрофией ЛЖ и удовлетворительной ФВ, что очень важно для интерпретации показателя ФВ ЛЖ в клинической практике [13].
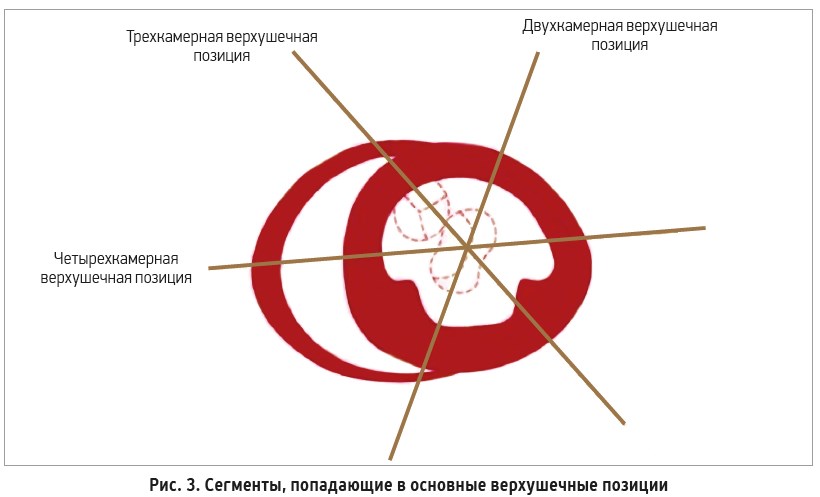
3. Положение «вне игры». При оценке ФВ ЛЖ по методу Simpson в двух позициях – четырех- и двухкамерной верхушечных – в измерение не включается трехкамерная верхушечная позиция (apical long-axis view); соответственно, антеросептальные и заднелатеральные сегменты ЛЖ не оцениваются при таком способе расчета ФВ (рис. 3).
Если у пациента имеют место нарушения локальной сократимости в вышеуказанных сегментах, измеренная ФВ ЛЖ будет выше реальной, а значит, не будет отражать истинную картину [5].
4. Изменение пред- и постнагрузки. Уменьшение постнагрузки отмечается при выраженной митральной недостаточности. Часть крови возвращается обратно в левое предсердие, часть – направляется в аорту. Сопротивление выбросу снижается, и значение ФВ ЛЖ оказывается значительно выше реального, при этом УО может быть снижен. Закрытие дефекта (устранение митральной недостаточности) обычно снижает абсолютное значение ФВ [8, 9].
На рисунке 4 митральная регургитация выглядит как сине-желтый поток (элайзинг-эффект) в полости левого предсердия.
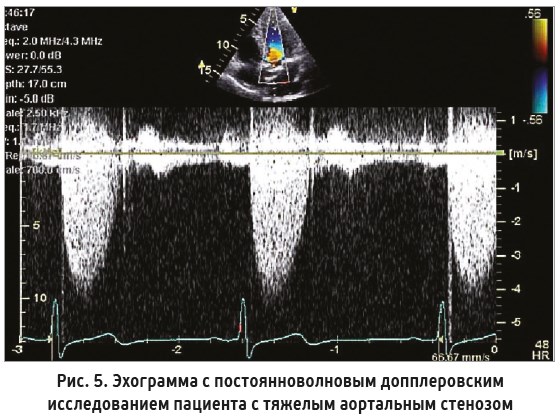
Повышение постнагрузки обычно фиксируется при аортальном стенозе, поскольку существует препятствие выбросу крови. В этой клинической ситуации после оперативного лечения по поводу аортального стеноза ФВ ЛЖ может увеличиваться. На рисунке 5 представлена эхограмма тяжелого аортального стеноза с систолическим градиентом давления 64 мм рт. ст.
5. Точность и воспроизводимость измерений. Точность измерений зависит от вида и производителя ультразвукового сканера, опыта оператора. Существуют достаточно большие внутри- и межлабораторные расхождения в оценке данного показателя не только при регистрации, но и при анализе записанных изображений. Ошибка измерения ФВ ЛЖ может достигать 10%, поэтому исследования в динамике рекомендуют проводить по возможности на одном приборе и одним оператором. Поскольку определение ФВ ЛЖ находится в пределах такой ошибки измерения, раннее снижение функции ЛЖ, вероятно, можно упустить [11].
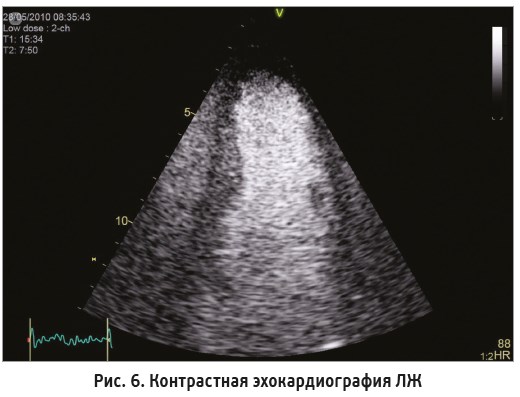
Точность исследования можно повысить путем контрастирования полости ЛЖ – с помощью так называемой контрастной эхокардиографии. На рисунке 6 представлена эхограмма ЛЖ при контрастном исследовании, полость ЛЖ заполнена белым (при ультразвуковом сканировании) контрастным веществом, при этом более четко контурируют стенки ЛЖ (черным цветом), в особенности эндокард.
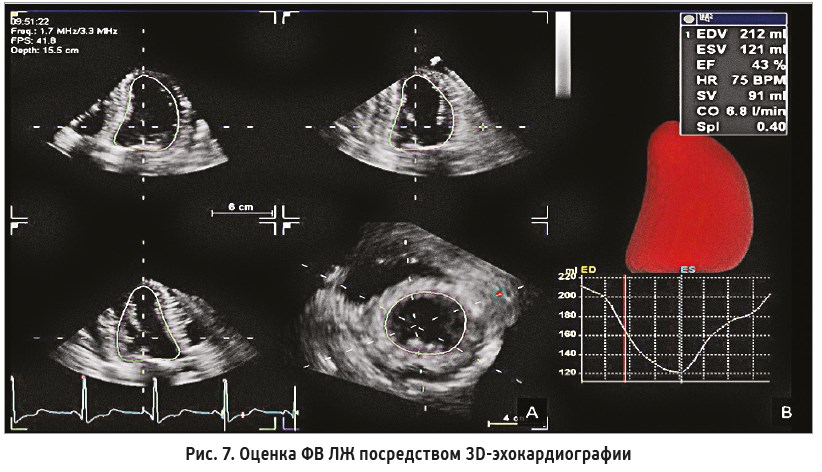
Качество и воспроизводимость исследования значительно повышает трехмерная (3D) эхокардиография, которая лишена недостатков двухмерного исследования и учитывает сегменты, визуализируемые в верхушечной трехкамерной позиции (рис. 7). Измерение ФВ ЛЖ путем трехмерной эхокардиографии является наиболее точным и перспективным методом при адекватном качестве визуализации, однако требует специальных программ постобработки и/или специального датчика [10].
6. Значительно сниженная ФВ ЛЖ. При дилатации полости и сниженной ФВ ЛЖ показатель УО может быть сохранен. Поэтому для оценки тяжести состояния пациентов с выраженной сердечной недостаточностью и сниженной ФВ рекомендуют ориентироваться на абсолютные размеры объемов и их динамику. По данным исследования [3], индексы КДО и КСО тяжелых больных дилатационной кардиомиопатией с низкой ФВ более чувствительны к выраженности сердечной недостаточности, чем показатель ФВ. Таким образом, целесообразно использовать конечные объемы в качестве показателей сердечной недостаточности. Адекватная количественная оценка тяжести сердечной недостаточности должна включать ЧСС (длительность сердечного цикла).
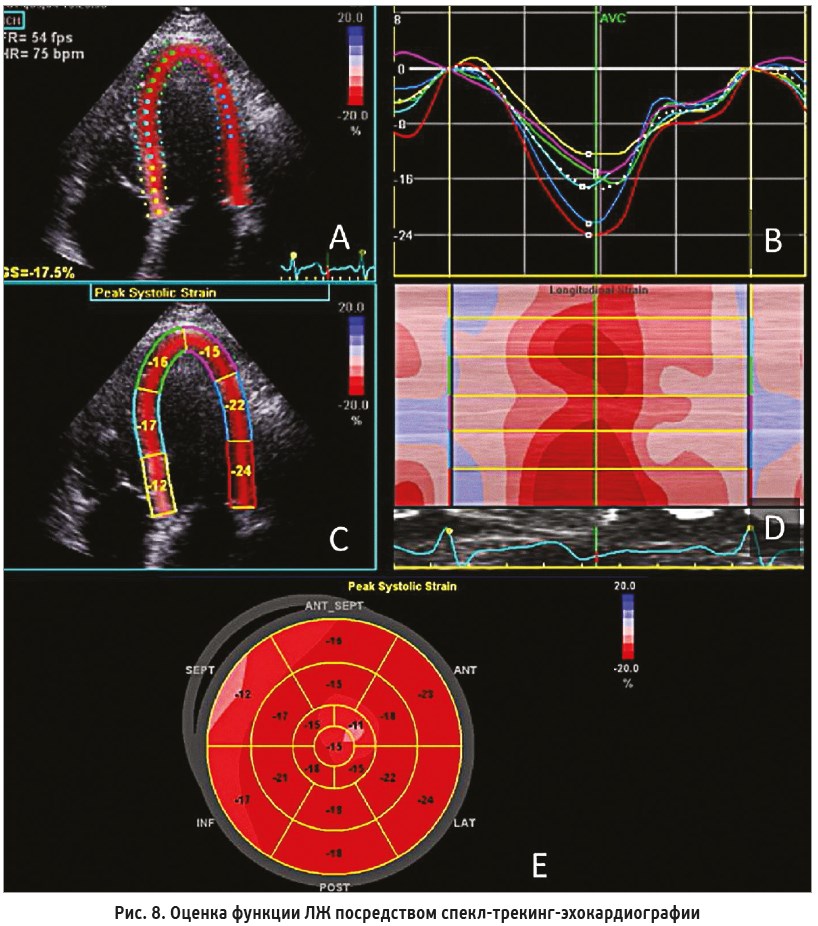
7. ФВ не учитывает продольную деформацию ЛЖ. Продольную деформацию ЛЖ оценивают с помощью спекл-трекинг-эхокардиографии (рис. 8). Принцип метода основан на отслеживании траекторий движения (tracking) в ходе сердечного цикла акустических маркеров миокарда (speckle) в серошкальном двухмерном ультразвуковом изображении с помощью специализированного программного обеспечения.
В результате компьютерной обработки траектории движения акустических пятен получают цифровые значения, графики и диаграммы деформации, а также значения ее скорости (глобальная деформация или глобальный продольный стрейн) и сегментов ЛЖ (региональная деформация или региональный стрейн) [1, 12, 15].
Деформация (S) – это величина, отражающая изменение длины мышечного волокна относительно исходного значения: S (%) = ∆L/L0, где L0 – исходная длина, ∆L – ее изменение. Деформация является положительной при удлинении либо утолщении волокна, отрицательной – при укорочении либо истончении.
Большинство экспертов придерживаются мнения, что продольное сокращение миокарда ЛЖ фактически отражает его насосную функцию по продольной оси, поэтому снижение данного показателя наступает значительно раньше, чем ФВ ЛЖ [11].
* * *
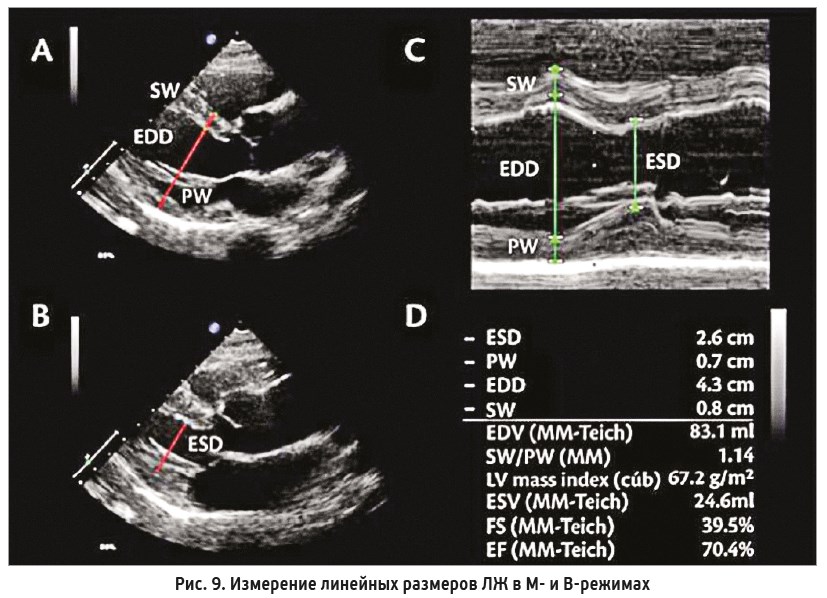
Существует еще один метод измерения ФВ ЛЖ – оценка по линейным размерам в М- или В‑режиме согласно формуле Teichholz (рис. 9). Рассчитывается следующим образом:
КДО = 7 × КДР3/2,4 + КДР
КСО = 7 × КСР3/2,4 + КСР
УО = КДО – КСО
ФВ = УО/КДО × 100%
Этот способ предполагает измерение внутренних размеров ЛЖ (конечно-диастолического и конечно-систолического) и толщины стенок на уровне кончиков створок митрального клапана. В то же время следует отметить, что оценка объемов и массы трехмерных структур по линейным или двухмерным измерениям несовершенна, так как основана на определенных геометрических моделях и допущениях, необходимых для преобразования линейных измерений в объемы [4].
Несмотря на то что расчет ФВ по формуле Teichholz часто используется в практике, оценка систолической функции ЛЖ с помощью линейных измерений некорректна при значительных нарушениях регионарной функции миокарда и не рекомендуется для применения в подобных случаях [5].
Исходя из приведенных данных, будущее оценки систолической функции ЛЖ состоит в совместном использовании и оценке ФВ и глобальной продольной деформации (глобального продольного стрейна).
Список литературы находится в редакции.