20 червня, 2020
Ефективне та безпечне застосування інгібіторів протонної помпи в пацієнтів із коморбідністю: практичні рекомендації
Інгібітори протонної помпи (ІПП) є найефективнішими препаратами для лікування гастроезофагеальної рефлюксної хвороби (Katz P. et al., 2013), а також інших кислотозалежних захворювань, зокрема диспепсії (Moayyedi P. et al., 2017) і гелікобактерної інфекції (Fallone C. et al., 2018). Ще одним фактором застосування ІПП є запобігання розвитку пептичних виразок у пацієнтів високого ризику, котрі приймають аспірин та/або нестероїдні протизапальні препарати (НПЗП).
Враховуючи те, як часто практикується кислотознижувальна терапія, слід з’ясувати безпеку препаратів цього класу, особливо за умови тривалого застосування. Обсерваційні дослідження вказують на зв’язок терапії ІПП із пневмоніями (Laheij R. et al., 2004), переломами (Yang Y. et al., 2006), кишковими інфекціями (Leonard J. et al., 2007), клостридіальною діареєю (Dial S. et al., 2005), цереброваскулярними подіями (Charlot M. et al., 2011), хронічною нирковою недостатністю (Lazarus B. et al., 2016), деменцією (Gomm W. et al., 2016) і смертю від усіх причин (Xie Y. et al., 2017). Результати цих досліджень часто публікують у засобах масової інформації із сенсаційними заголовками, що може провокувати пацієнтів самовільно припинити терапію ІПП. Натомість збалансовані наукові статті, в яких ретельно обговорюються ризики та переваги ІПП (Vaezi M. et al., 2017), отримують набагато менше медійної уваги (Moayyedi P. et al., 2019).
Дослідження COMPASS (The Cardiovascular Outcomes for People Using Anticoagulation Strategies) – багатоцентрове подвійне сліпе рандомізоване випробування за участю пацієнтів зі стабільними формами серцево-судинних захворювань атеросклеротичного генезу (n=17 598), які приймали ривароксабан 2,5 мг 2 р/добу та/або аспірин 100 мг 1 р/добу. Однією з цілей дослідження було з’ясувати, чи є пантопразол ефективнішим за плацебо в запобіганні ураженню верхніх відділів шлунково-кишкового тракту в таких хворих, а також оцінити безпеку цього ІПП. Із цією метою учасники були рандомізовані в групи пантопразолу 40 мг (8791) або плацебо (8807) (Moayyedi P. et al., 2019).
Середній вік учасників становив 67,6 року; 78% із них – чоловіки, 23% – курці на момент участі в дослідженні, 5% приймали НПЗП, 2,6% мали пептичну виразку в анамнезі. Медіана часу спостереження становила 3,01 року (міжквартильний діапазон: 2,49-3,59 року). Отже, дані дослідження включали 53 152 пацієнто-роки спостереження. При цьому 21% учасників групи пантопразолу та 22% учасників групи плацебо передчасно припинили лікування.
За досягненням комплексної кінцевої точки (інфаркт міокарда, інсульт, кардіоваскулярна смерть) достовірної різниці між пантопразолом і плацебо виявлено не було. При окремому аналізі частота випадків інфаркту міокарда, інсульту, гострої ішемії кінцівок, а також частота госпіталізації та показники смерті від усіх причин у цих групах теж не відрізнялися.
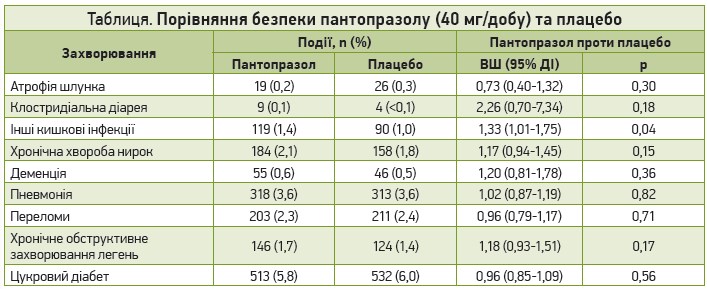
Пантопразол не збільшував частоту таких захворювань, як пневмонія, переломи, вперше виявлений цукровий діабет, хронічна хвороба нирок, деменція, хронічне обструктивне захворювання легень, атрофія шлунка (табл.).
Ця робота є першим проспективним рандомізованим дослідженням, метою котрого було встановлення довготермінової безпеки терапії ІПП, і найбільшим випробуванням ІПП. Відсутність свідчень зростання ризику проаналізованих подій є надзвичайно обнадійливою. Висновки цього випробування контрастують із результатами систематичних оглядів обсерваційних досліджень, які повідомляють про зв’язок терапії ІПП зі зростанням частоти пневмоній (Zedtwitz-Liebenstein K. et al., 2002), переломів (Nassar Y., Richter S., 2018) і цереброваскулярних подій (Batchelor R. et al., 2018). Однак слід наголосити, що такі зв’язки не обов’язково є причинно-наслідковими (Altman N., Krzywinski M., 2015); більшість виявлених асоціацій можуть бути наслідком впливу супутніх факторів або упередженості, що властиві обсерваційним дослідженням (Johansen M. et al., 2018). Показано, що за наявності клінічної потреби в терапії ІПП переваги такого лікування превалюють над супутніми ризиками (Miner P. et al., 2007; Moayyedi P. et al., 2017; Fallone C. et al., 2016; Jankowski J. et al., 2018).
Автори виявили статистично достовірне збільшення ризику кишкових інфекцій в осіб групи ІПП, хоча ризик усе одно був меншим за показники обсерваційних досліджень (Leonard J. et al., 2007). Причиною цього може бути те, що високий рівень секреції шлункової кислоти протидіє подібним захворюванням. Аналіз даних зазначеного випробування дав змогу з’ясувати, що для розвитку одного випадку кишкової інфекції необхідно пролікувати ІПП >300 пацієнтів упродовж 3 років, тобто переваги терапії є більшими, ніж потенційний ризик цього побічного ефекту.
Атрофія шлунка є фактором ризику дефіциту вітаміну B12 та раку шлунка. Цей побічний ефект часто асоціюють із терапією ІПП (Cheung K. et al., 2018), однак дані дослідження не підтверджують такого зв’язку. У зазначеному випробуванні було виявлено певне збільшення частоти клостридіальної діареї, проте, враховуючи низьку сумарну поширеність цього побічного ефекту, ймовірність клінічної важливості цієї відмінності є низькою.
Деякі автори стверджують, що побічні ефекти, асоційовані з терапією ІПП, не проявляються раніше 5 років лікування (Targownik L. et al., 2008). У цьому дослідженні середній термін спостереження становив 3 роки, а максимальний, досягнутий лише невеликою часткою хворих, – 5 років. Однак для всіх побічних ефектів ІПП існують випробування, що повідомляють про їх виявлення через 1 рік терапії (Gomm W. et al., 2018; Xie Y. et al., 2017; Herzig S. et al., 2009; Nassar Y., Richter S., 2018; Batchelor R. et al., 2018; Zie Y. et al., 2016), а майже всі пацієнти дослідження COMPASS підлягали лікуванню довше за цей проміжок часу.
Отже, результати зазначеного дослідження свідчать, що терапія ІПП протягом 3 років (медіана) є безпечною. ІПП (як і будь-які препарати) слід призначати лише в тих випадках, коли очікувані переваги превалюють над потенційними ризиками, а також відповідно до рекомендованого дозування та тривалості лікування (Moayyedi P. et al., 2013). Обмежувати призначення ІПП у зв’язку із сумнівами стосовно безпеки довготривалого застосування недоцільно.
Коментар експерта 
John R. Saltzman, гастроентеролог, член Американської колегії гастроентерологів:
– Наразі це найбільше дослідження ІПП і перше проспективне рандомізоване випробування з оцінкою довготермінової безпеки цих препаратів. Його результати обґрунтовують відмінний профіль безпеки ІПП, окрім деякого збільшення частоти кишкових інфекцій, і ставлять під сумнів високу поширеність побічних ефектів, виявлену в нещодавніх обсерваційних дослідженнях. Хоча лікарі повинні завжди ретельно зважувати ризики та переваги всіх призначуваних медикаментів і застосовувати лише рекомендовані дози та тривалість лікування, дані цього дослідження мають запевнити як лікарів, так і пацієнтів у довготривалій безпеці ІПП.
 Коментар експерта
Коментар експерта
Allan S. Brett, терапевт (Університет штату Південна Кароліна, США), головний редактор The New England Journal of Medicine:
– У моїй практиці пацієнти часто непокояться через побічні наслідки лікування ІПП, зокрема у зв’язку з тим, що в засобах масової інформації з’являлися повідомлення про здатність ІПП спричиняти деменцію та хвороби нирок. На жаль, у цих повідомленнях пацієнтам не було пояснено, що такі висновки походять із ретроспективних досліджень, які не підтверджують причинно-наслідкового зв’язку. Пацієнтів, які переймаються питанням безпеки ІПП, можна ознайомити з результатами цього рандомізованого дослідження. Проте слід пам’ятати про необхідність відміни ІПП у пацієнтів, які приймають ці ліки без потреби.
Довідка «ЗУ»
Дослідження COMPASS однозначно доводить безпеку тривалого застосування пантопразолу. Натомість для інших ІПП схожі масштабні довготривалі випробування відсутні. На фармацевтичному ринку України пантопразол представлено препаратом Пульцет® (представництво «Нобель Ілач», Туреччина). Особливістю препарату Пульцет® є вдвічі швидше всмоктування порівняно з аналогами, що пов’язано з наявністю симетикону в його складі. Пульцет® може успішно застосовуватись як для лікування кислотозалежних захворювань, так і для профілактики уражень шлунково-кишкового тракту на тлі застосування аспірину чи НПЗП.
Підготувала Лариса Стрільчук
Медична газета «Здоров’я України 21 сторіччя» № 9 (478), травень 2020 р.