18 вересня, 2020
Хвороба сухого ока: за матеріалами віртуального конгресу WOC 2020
 26-29 червня відбувся Всесвітній офтальмологічний конгрес (WOC), який цього року через пандемію коронавіруcної хвороби (COVID-19) був віртуальним. Велика кількість постерних презентацій, відеодоповідей і онлайн-симпозіумів була присвячена хворобі сухого ока (ХСО) – «захворюванню ХХІ сторіччя».
26-29 червня відбувся Всесвітній офтальмологічний конгрес (WOC), який цього року через пандемію коронавіруcної хвороби (COVID-19) був віртуальним. Велика кількість постерних презентацій, відеодоповідей і онлайн-симпозіумів була присвячена хворобі сухого ока (ХСО) – «захворюванню ХХІ сторіччя».
Постерні презентації
A. Serwaa та співавт. представили дані щодо поширеності ХСО в дорослій популяції. Діагноз ХСО встановлювали за допомогою опитувальника OSDI, об’єктивних тестів і клінічного обстеження. Середній вік учасників дослідження становив 47 років (від 18 до 84 років). Виявилося, що на ХСО страждають 64,7% жінок і 35,3% чоловіків. Факторами, котрі значно підвищували вірогідність ХСО, були куріння, наявність кон’юнктивальних складок, застосування топічних антибіотиків і діагноз ХСО в анамнезі. Крім того, ризик ХСО зростав із віком, особливо після 40 років.
Згідно з результатами дослідження R. Hao та співавт., у пацієнтів із ХСО значно погіршуються якість життя та продуктивність на роботі. Суб’єктивні симптоми (поколювання, печіння, свербіж, сухість і дискомфорт) не завжди корелюють з об’єктивним покращенням після лікування (за оцінкою стабільності слізної плівки, запалення й осмолярності). Найважливішим предиктором задоволеності пацієнтів із ХСО амбулаторною медичною допомогою є позитивний досвід застосування зволожувальних препаратів, при цьому добра задоволеність достовірно корелює з підвищенням якості життя. Найкращі результати щодо задоволеності веденням ХСО досягаються в разі використання персоналізованого підходу з огляду на тяжкість симптомів і очікування пацієнта.
ХСО часто спостерігається в пацієнтів із глаукомою. За даними R. Mudhol і співавт., застосування протиглаукомних препаратів і трабекулектомія значно підвищують вірогідність ХСО. При цьому негативний вплив протиглаукомних препаратів є вираженішим щодо суб’єктивних проявів ХСО, як-от дискомфорт, печіння та відчуття стороннього тіла в оці. Слід зазначити, що учасники дослідження застосовували в середньому три протиглаукомні препарати, середня тривалість лікування становила 4,5 року.
Цікаві дані щодо епідеміології ХСО в педіатричній популяції представили P. Uriba-Reina та співавт. У зрізовому дослідженні взяли участь діти та підлітки віком від 7 до 17 років, які не мали ХСО в анамнезі, не застосовували офтальмологічні препарати й не користувалися контактними лінзами. Учасників розподілили на дві вікові групи: 7-12 років і 13-17 років. Час, проведений перед екраном, становив 279 і 392 хв у молодшій і старшій групах відповідно, при цьому в обох найзастосовуванішим екраном був смартфон. Серед 12 функціональних тестів лише 3 (неінвазивний тест стабільності слізної плівки, осмолярність і проба Ширмера) показали нормальні дані в обох групах, але 100% учасників мали змінені показники принаймні 1 тесту. На думку авторів, отримані результати свідчать про доцільність подальшого вивчення очної поверхні в загалом здорових дітей, а також впливу різноманітних екранів на здоров’я очей.
Симпозіум Європейського товариства сухого ока (EDES)
Професор C. Baudouin (Франція) представив доповідь, присвячену спільним рисам ХСО та нейропатичного болю (НБ). Так, обидві патології є поширеними станами, частіше трапляються в жінок і людей старшого віку. Клінічною особливістю ХСО та НБ є те, що суб’єктивні симптоми часто не відповідають об’єктивним ознакам; характерні спонтанні дизестезія й алодинія, навіть за відсутності пошкодження нервів. ХСО та НБ також мають спільні поширені коморбідні стани, як-от утома, порушення сну, тривога та депресія, котрі посилюють біль і психологічний дистрес.
Дослідження останніх років виявили, що ХСО значною мірою є нейропатичним захворюванням. При ХСО анатомічні зміни рогівкових нервів, які виявляються за допомогою конфокальної мікроскопії, подібні до таких у разі НБ інших локалізацій. Патофізіологія ХСО, як і НБ, включає соматосенсорну сенситизацію нервів, запалення й патологічні зміни гліальних клітин. У дослідженнях близнюків було встановлено, що ХСО та НБ є спадковими станами й мають спільні генетичні фактори ризику. Зрештою, в деяких пацієнтів із ХСО симптоми можуть покращуватися при застосуванні модуляторів нервової передачі, приміром лігандів кальцієвих каналів α2δ (габапентин, прегабалін).
Доповідь E. Messmer (Німеччина) стосувалася такої важливої проблеми, як ятрогенна ХСО. Відомо, що ХСО може зумовлюватися різноманітними ятрогенними втручаннями, включно з топічними та системними препаратами, контактними лінзами, хірургічними та нехірургічними офтальмологічними процедурами.
За результатами великих епідеміологічних досліджень, системними препаратами, котрі спричиняють розвиток ХСО, є нестероїдні протизапальні препарати (НПЗП), діуретики, вазодилататори, кислотознижувальні засоби, похідні сульфонілсечовини, серцеві глікозиди, анксіолітики, антидепресанти, антибіотики, антигіпертензивні й антигістамінні препарати, інгаляційні та системні кортикостероїди, замісна гормональна терапія (в жінок віком до 50 років), андрогени та препарати для лікування доброякісної гіперплазії передміхурової залози в чоловіків, мультивітаміни тощо. Зумовлювати чи погіршувати ХСО можуть практично всі топічні засоби, котрі застосовуються в офтальмології: β-блокатори, адренергічні та холінергічні агоністи, інгібітори карбоангідрази, аналоги простагландинів, міотики й мідріатики, топічні НПЗП, антигістамінні, протимікробні засоби, допоміжні речовини.
Нехірургічні причини розвитку ХСО включають косметологічні процедури (ін’єкції ботулотоксину, макіяж очей, нарощення вій, філери, татуаж), неінвазивну вентиляцію легень, променеву терапію, трансплантацію органів. Контактна корекція збільшує ризик ХСО у 2-5 разів; загалом на ХСО страждає понад половина користувачів контактних лінз.
Якщо підозрюється ятрогенний ХСО, необхідно виявити й за можливості усунути ймовірну причину. Головною стратегією профілактики та лікування є застосування зволожувальних очних крапель, вільних від консервантів (зокрема, бензалконію хлориду). Такі краплі доцільно використовувати до та після хірургічних офтальмологічних втручань, а в багатьох користувачів контактних лінз – постійно.
На симпозіумі EDES також було представлено сучасні рекомендації з ведення ХСО, засновані на алгоритмі TWOS DEWS II.
У пацієнтів із симптомами й ознаками ХСО доцільно визначити етіологічний підтип захворювання – ХСО з дефіцитом слізної рідини (ADDE) чи ХСО з підвищеним випаровуванням (EDE); також є випадки зі змішаним механізмом. Причиною ADDE є недостатнє вироблення слізної рідини; цей тип може бути асоційований із синдромом Шегрена, при якому слізні та слинні залози вражені автоімунним процесом (наприклад, у разі ревматоїдного артриту), чи пов’язаний із віковими змінами. EDE спричинений надмірною втратою рідини враженою поверхнею ока при нормальній функції вироблення сльози; його причини можуть бути зовнішніми (наприклад, захворювання очної поверхні, зумовлене зовнішнім впливом, носіння контактних лінз або нестача вітаміну А) чи внутрішніми (приміром, дисфункція мейбомієвих залоз і порушення очної щілини). Визначення етіологічного підтипу й оцінка тяжкості симптомів допомагають розробити оптимальний план лікування.
В осіб із хронічними суб’єктивними симптомами, але слабко вираженими об’єктивними ознаками, котрі є рефрактерними до лікування, ймовірнішою є нейропатична природа захворювання. Натомість у хворих із незначними симптомами, але чіткими ознаками ХСО, можлива знижена чутливість рогівки, характерна для нейротрофічної кератопатії; в разі останньої призначення лікування є особливо важливим для запобігання подальшому пошкодженню ока.
Метою лікування ХСО є відновлення гомеостазу очної поверхні шляхом розірвання хибного кола хвороби з подальшою довгостроковою терапією, спрямованою на профілактику рецидиву. Незалежно від тяжкості симптомів рекомендовано застосовувати препарати штучної сльози, зазвичай на основі гіалуронату натрію (ГН). Ці засоби збільшують кількість сльози на поверхні ока, зберігають наявну слізну плівку, зменшують прояви суб’єктивних симптомів ХСО (дискомфорту, печіння, відчуття стороннього тіла в оці, затуманення зору) та негативний вплив факторів навколишнього середовища.
ГН (гіалуронан, гіалуронова кислота) – природний полімер, який міститься в інстерстиціальному клітинному просторі та багатьох біологічних рідинах організму людини. Він допомагає утримувати вологу в різних типах тканин, а також забезпечує змащення між шарами тканин для усунення тертя, що робить ГН ідеальним фізіологічним замінником слізної плівки.
Завдяки унікальній полімерній структурі з великими гідрофільними доменами ГН залучає й утримує воду, зменшуючи випаровування слізної плівки. Після інстиляції розчини ГН ефективно зволожують очну поверхню, і цей корисний ефект зберігається протягом тривалого часу. ГН також виконує функції транспортного середовища для нутрієнтів і фільтра для запальних молекул.
На відміну від інших сльозозамінників ГН не змінює нормальну поверхню ока, натомість він відтворює здорову слізну плівку з тривалішим часом утримання на рогівці порівняно зі сльозозамінниками на основі целюлози.
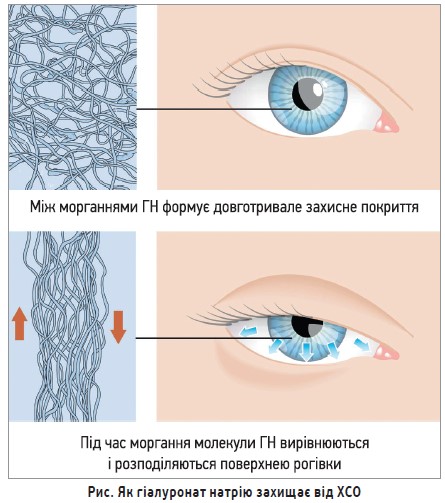 Важливою характеристикою розчинів ГН є віскоеластичність, тобто поєднання в’язких властивостей рідини й еластичних якостей твердої речовини залежно від прикладеної напруги зсуву. При використанні з метою зволоження очної поверхні віскоеластичні властивості ГН підвищують стабільність і період утримання слізної плівки; під час моргання відбувається короткочасне зниження в’язкості розчину, що сприяє його рівномірному розподілу поверхнею ока без порушення гостроти зору (рис.).
Важливою характеристикою розчинів ГН є віскоеластичність, тобто поєднання в’язких властивостей рідини й еластичних якостей твердої речовини залежно від прикладеної напруги зсуву. При використанні з метою зволоження очної поверхні віскоеластичні властивості ГН підвищують стабільність і період утримання слізної плівки; під час моргання відбувається короткочасне зниження в’язкості розчину, що сприяє його рівномірному розподілу поверхнею ока без порушення гостроти зору (рис.).
Для стартової терапії ХСО, а також при ХСО легкого чи помірного ступеня тяжкості рекомендовані краплі з 1% концентрацією ГН. При середьнотяжкій і тяжкій ХСО застосовують краплі з 2% ГН. Більша концентрація ГН забезпечує вищу в’язкість розчину для тривалішої зволожувальної дії на передню поверхню ока. Крім того, більш в’язкий розчин довше утримується на рогівці, а отже, потребує менш частих інстиляцій, що є важливим для певних категорій хворих.
Пацієнти, в яких плануються хірургічні офтальмологічні втручання, потребують перед- і післяопераційної профілактики ХСО. Із цією метою використовують комбіновані краплі ГН і декспантенолу – похідного пантотенової кислоти (вітаміну В5). Декспантенол має протизапальну дію, стимулює процеси регенерації, нормалізує клітинний метаболізм, прискорює мітоз і збільшує міцність колагенових волокон. Краплі, які містять ГН і декспантенол, також продемонстрували високу ефективність у пацієнтів із ХСО, асоційованою з тривалим носінням контактних лінз.
Слід зауважити, що при виробництві більшості очних крапель використовують фосфатний буфер, який може взаємодіяти з кальцієм, що виділяється з пошкоджених епітеліальних клітин рогівки. Це призводить до утворення нерозчинних сполук – кальцифікатів. Сучасною альтернативою фосфатним буферним системам є застосування цитратного буфера в розчинах ГН. Цитрат на відміну від фосфату не утворює важкорозчинних сполук фосфату кальцію, оскільки буферна система, що містить іони цитрату, також діє як хелатний агент, здатний зберегти кальцій у розчиненому вигляді. Крім того, в дослідженнях було продемонстровано: очні краплі, що містять цитрат, мають репаративні властивості, котрі ґрунтуються на інгібуванні інфільтрації запаленої тканини рогівки поліморфноядерними лейкоцитами. Отже, для кращої безпеки та переносимості сльозозамісної терапії ХСО слід віддавати перевагу засобам із цитратним буфером.
Обираючи очні краплі для профілактики та лікування ХСО, також необхідно враховувати наявність у них подразнювальних або токсичних речовин, зокрема консервантів. Окрім того, актуальним є збереження стерильності в період лікування. Для подовження терміну придатності препарату, запобігання біологічному розпаду лікарської речовини, бактеріальному обсіменінню засобу використовують консерванти. Найширше застосовують похідне амонію – бензалконію хлорид. Однак поряд із позитивною дією консерванти можуть чинити й негативний вплив на око: призводити до появи автоімунних реакцій на компоненти слізної рідини, деструкції слизових клітин, порушення стабільності слізної плівки, метаплазії клітин рогівки епітелію, субепітеліального фіброзу; мати цитотоксичну дію. Токсичні ефекти посилюються в міру збільшення концентрації консерванту та частоти інстиляцій препарату. Отже, застосування замінників сльози з високим умістом консерванту може призвести до погіршення проявів ХСО. Найпростішим способом вирішення цієї проблеми було би використання одноразових доз препарату. Проте виробництво таких доз пов’язане з великими економічними витратами. Ба більше, пацієнти старшого віку відзначають значні труднощі при відкритті флаконів.
Прикладом успішної реалізації концепції безконсервантних препаратів для профілактики й лікування ХСО є система КОМОД® – мультидозовий флакон-крапельниця, інноваційна розробка німецької компанії Ursapharm. КОМОД® (COMOD® – COntinius Mono Dose) являє собою комплексну повітронепроникну систему для закапування, що дає змогу багаторазово дозувати стерильні медичні розчини, не піддаючи вміст контамінації ззовні. Основними елементами цієї системи є насос і флакон, у якому перебуває контейнер із розчином. Контейнер має рухливі стінки й може змінювати свою форму. Система КОМОД® не дає повітрю потрапити в контейнер із розчином і забезпечує отримання однакових за розміром крапель незалежно від прикладеного зусилля. Після виділення краплі розчину тиск повітря вирівнюється за рахунок його потрапляння в простір між твердою зовнішньою стінкою флакона та м’яким контейнером із розчином. Металеві частини та клапани контейнера, котрі контактують із розчином, частково покриті тонким шаром срібла, що разом з абсолютною герметичністю системи забезпечує стерильність розчину та дає змогу відмовитися від додавання консервантів.
Усі матеріали WOC 2020 доступні до 30 вересня на онлайн-платформі
https://woc2020-woc2020.web.indrina.com.
Підготував Олексій Терещенко
Медична газета «Здоров’я України 21 сторіччя» № 13-14 (481-482), 2020 р.



