1 листопада, 2020
Системні васкуліти в сучасних умовах: гетерогенність і потреба в діагностичній настороженості
Досить підступною патологією в практиці сімейного лікаря та терапевта є запальне ураження судин – васкуліт. Це передусім зумовлено тим, що судини є в кожному органі та тканині, складаючи подеколи досить непросту систему циркуляції із судинами різного калібру, котрі першими реагують з усіма речовинами крові.
Украй важливо те, що судини активно можуть змінювати свій просвіт (вазоспазм/констрикція та вазорелаксація/дилатація) та свою проникність. За сучасними уявленнями, вистилку судин (ендотелій) можна вважати найбільшим ендокринним органом, маса якого в дорослої людини досягає 2 кг. Ендотелій виробляє речовини адгезії клітин, регулює плинність та зсідання крові, тканинне дихання і транспорт кисню, артеріальний тиск, скоротливу здатність серця, фільтрацію в нирках та печінці, мозкову діяльність, імунний захист й усі обмінні процеси.
Васкуліти – гетерогенна група хвороб, основними морфологічними проявами яких є запалення та некроз судинної стінки з ішемічними змінами в органах і тканинах. Захворюваність на окремі види системних васкулітів (СВ) дуже різниться і залежить від етнічних, расових, географічних, екологічних, вікових, гендерних та інших особливостей. Частота СВ перевищує 100 нових випадків на 1 млн населення, проте справжня їхня розповсюдженість є значно вищою [1]. Системність ураження, величезна кількість клінічних масок і недостатня настороженість лікарів зумовлюють складність своєчасної діагностики СВ, що може бути причиною встановлення правильного діагнозу лише на пізніх стадіях хвороби, а в певних випадках – навіть під час секційного дослідження.
Особливого значення проблема СВ набуває у зв’язку з пандемією COVID‑19. На думку академіка НАН України С.В. Комісаренка, майже в третини тяжкохворих на COVID‑19 з’являється системне запалення ендотелію судин, що зумовлює прискорене неконтрольоване зсідання крові у всіх кровоносних судинах і спричиняє ураження різних органів та систем із вкрай різноманітною симптоматикою [2, 3]. Це зумовлює актуальність і доцільність оновлення відомостей про СВ.
Історія вивчення СВ відносно невелика та налічує лише понад 200 років. Учення про васкуліти бере свій початок із другої половини XIX століття, коли один за іншим описувалися різні клінічні форми СВ (емпіричний період), оскільки до того часу відома судинна патологія була представлена переважно люетичним аортитом – проявом третинного періоду сифілісу. Adolf Kussmaul і Rudolf Maier у 70-х роках XIX століття вперше детально описали системний некротизуючий васкуліт і власні спостереження вузликового поліартеріїту; запропонували термін periarteritis nodosa; дослідили патоморфологічні зміни та зазначили відмінності від сифілітичного ураження артерій. Поступово була описана більшість СВ, частина з яких називається досі іменами перших дослідників: пурпура Шенлейна-Геноха (Schonlein J., 1837; Henoch E., 1874); артеріїт Такаясу (Savory W., 1856; Takayasu M., 1908); хвороба Бюргера (Von Winivarter F., 1879; Buerger L., 1908); хвороба Хортона (Horton B., 1932); гранульоматоз Вегенера (Klinger H., 1931; Wegener F., 1936); мікроскопічний поліангіїт (Davson J. et al., 1948).
У другій половині XX століття почалося створення номенклатури, класифікацій, а також виокремлення діагностичних критеріїв СВ (синдромологічний період), був частково розшифрований імунопатогенез цих хвороб та описані нові клінічні форми СВ – синдром Чарга-Стросса (Churg J., Strauss L., 1951) і хвороба Кавасакі (Kawasaki T., 1967). Саме хвороба Кавасакі описана зараз як прояв інфекції COVID‑19 у дітей [4].
Важливою науковою подією, що започаткувала патогенетичний період історії вивчення СВ, стало відкриття антинейтрофільних цитоплазматичних антитіл (АНЦА) та встановлення їхньої патогенетичної ролі в розвитку гранульоматозу з поліангіїтом, мікроскопічного поліангіїту, еозинофільного гранульоматозу з поліангіїтом [5]. Сучасний етіологічний етап дослідження продовжує вирішувати питання етіології, механізмів розвитку та прогресування СВ, аби досягти контролю над їхнім перебігом і симптомами. Особливу увагу вчених привертає дослідження впливу ксенобіотиків у рамках гіпотези, вперше запропонованої в 1977 році львівським академіком НАН України Д.Д. Зербіно [6].
Класифікація СВ
Оскільки вчення про СВ є відносно молодим напрямом медичної науки, цілком зрозуміло, що й у класифікації, й у номенклатурі ще немає остаточного погодження. Включення СВ до рубрики «Хвороби артерій, артеріол і капілярів» було головним досягненням МКХ‑9 (1975), оскільки підкреслювало, що СВ не є звичайними хворобами сполучної тканини, а мають нозологічну самостійність і належать до окремого розділу медичної науки – ангіології. Проте під час створення МКХ‑10 (1995) класичні СВ (вузликовий поліартеріїт, синдром Чарга-Стросса, хвороба Кавасакі) знову були віднесені до системних хвороб сполучної тканини, тоді як гранульоматоз Вегенера, хвороба Такаясу та гігантоклітинний артеріїт – до групи «Інших некротизуючих васкулопатій», а хвороба Бехчета – до «Інших системних уражень сполучної тканини». Саме тому науковцям ще слід дійти до спільної думки. Сучасна номенклатура васкулітів та їх визначення, рекомендовані до використання погоджувальною конференцією (Chapell Hill, USA, 2012), наведені в таблицях 1, 2 [7].
Клініка
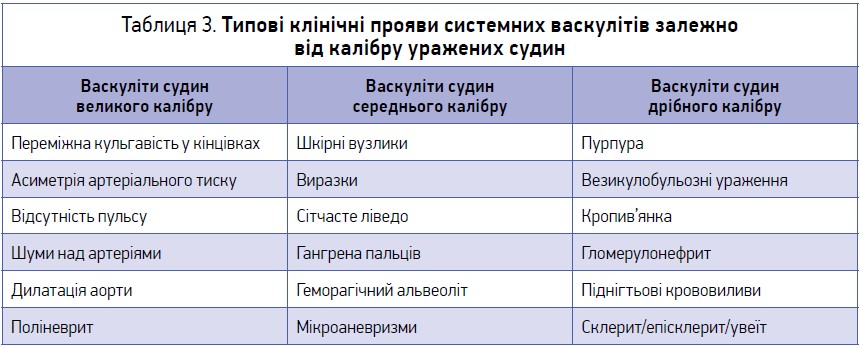
У зв’язку з тим, що СВ – це гетерогенна група уражень будь-яких судин, клінічні їхні прояви завжди багатоморфні, системні та значно залежать як від калібру уражених судин та їхніх локалізації, так і від ступеня активності запалення й імунної реактивності (табл. 3).
Класифікаційні критерії СВ судин великого калібру (артеріїту Такаясу та гігантоклітинного артеріїту) дають змогу діагностувати хвороби з досить високими чутливістю та специфічністю (табл. 4)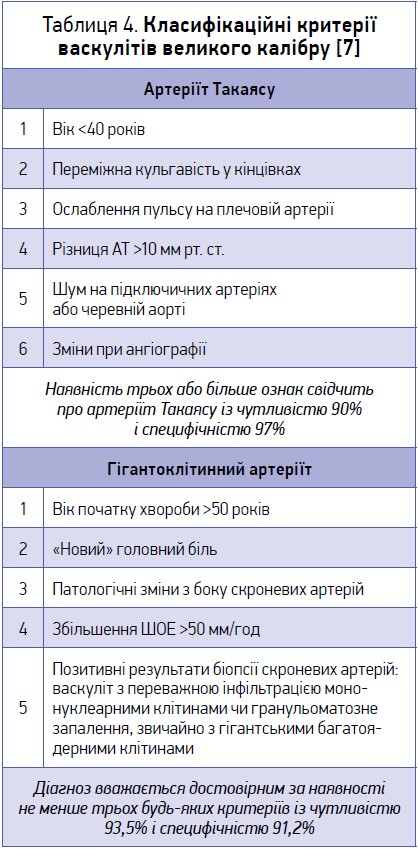 . Допоміжну інформацію може мати виявлення в пацієнта будь-якої комбінації таких синдромів: загальнозапальні реакції, ураження гілок дуги аорти, стеноз низхідної грудної аорти / псевдокоарктаційний синдром, вазоренальна гіпертензія, хронічна абдомінальна ішемія, ураження біфуркації черевної аорти, коронарний синдром, недостатність аортального клапана, ураження легеневої артерії, аневризма аорти [8]. Цілком зрозуміло, що варіантів поєднання зазначених 10 синдромів може бути величезна кількість, тому завжди за умови поєднання декількох синдромів ураження судинного русла слід виключати артеріїт Такаясу. Наприклад, найчастіша комбінація патологічних синдромів в інтерністиці (коронарний синдром, хронічна абдомінальна ішемія та вазоренальна гіпертензія) помилково можуть розглядатися виключно як прояви атеросклеротичного ураження з відповідними помилками в лікуванні.
. Допоміжну інформацію може мати виявлення в пацієнта будь-якої комбінації таких синдромів: загальнозапальні реакції, ураження гілок дуги аорти, стеноз низхідної грудної аорти / псевдокоарктаційний синдром, вазоренальна гіпертензія, хронічна абдомінальна ішемія, ураження біфуркації черевної аорти, коронарний синдром, недостатність аортального клапана, ураження легеневої артерії, аневризма аорти [8]. Цілком зрозуміло, що варіантів поєднання зазначених 10 синдромів може бути величезна кількість, тому завжди за умови поєднання декількох синдромів ураження судинного русла слід виключати артеріїт Такаясу. Наприклад, найчастіша комбінація патологічних синдромів в інтерністиці (коронарний синдром, хронічна абдомінальна ішемія та вазоренальна гіпертензія) помилково можуть розглядатися виключно як прояви атеросклеротичного ураження з відповідними помилками в лікуванні.
Клінічні та лабораторні ознаки гігантоклітинного артеріїту можна розподілити на часті, що зустрічаються в 30-80% пацієнтів, менш поширені (близько 20%) та такі, що виявляються рідко (до 5%). До частих ознак належать головний біль, чутливість під час пальпації шкіри голови, патологічні зміни скроневої артерії при огляді та пальпації, симптом «переміжної кульгавості» нижньої щелепи, ревматична поліміалгія, виснаження, нормоцитарна нормохромна анемія та лабораторні інтенсивні гострофазові реакції (збільшення ШОЕ; підвищення рівнів С‑реактивного протеїну й інтерлейкіну‑6, тромбоцитоз). Менш часто в пацієнтів можна діагностувати очні симптоми, дисфагію, респіраторні симптоми (сухий малопродуктивний кашель), симптом переміжної кульгавості в кінцівках, відсутність або асиметрію пульсу на променевих артеріях, асиметричні показники артеріального тиску [9].
До васкулітів судин середнього калібру належать вузликовий поліартеріїт і хвороба Кавасакі (табл. 5). Остаточно їхні причини не встановлені: обговорюються і генетична схильність, і зміна імунітету внаслідок зовнішніх/внутрішніх впливів. Одним із вагомих наслідків хвороби Кавасакі може бути утворення аневризм у судинах (коронарних, церебральних), що часто спричиняє летальні наслідки.
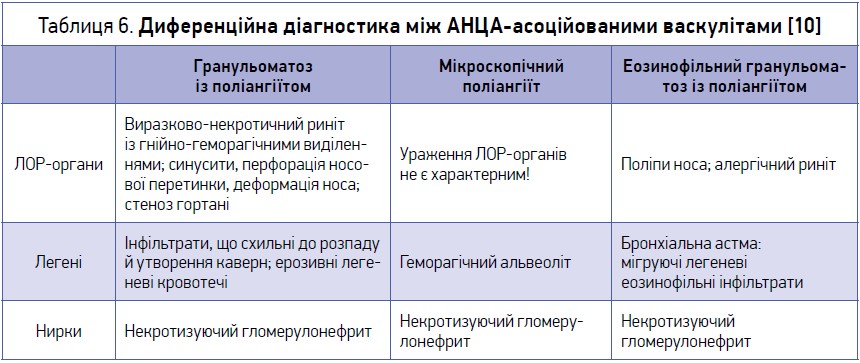
До групи СВ судин дрібного калібру, що асоційовані з АНЦА (АНЦА‑асоційовані васкуліти), належать гранульоматоз із поліангіїтом (Вегенера), еозинофільний гранульоматоз із поліангіїтом (Чарга-Стросса) та мікроскопічний поліангіїт (табл. 6). Доцільність об’єднання їх в одну групу пояснюється наявністю спільних ознак: а) переважне ураження судин мікроциркуляторного русла; б) ключова роль АНЦА в патогенезі та діагностиці; в) наявність легенево-ниркового синдрому (основного в клінічній картині). Гранульоматозу з поліангіїтом (Вегенера) притаманна наявність антитіл до ПР3 у 80-90% пацієнтів, а в 10% – антитіл до МПО. Дві інші форми АНЦА‑асоційованих васкулітів (еозинофільний гранульоматоз із поліангіїтом і мікроскопічний поліангіїт) характеризуються присутністю антитіл до МПО (50-70 та 70% відповідно).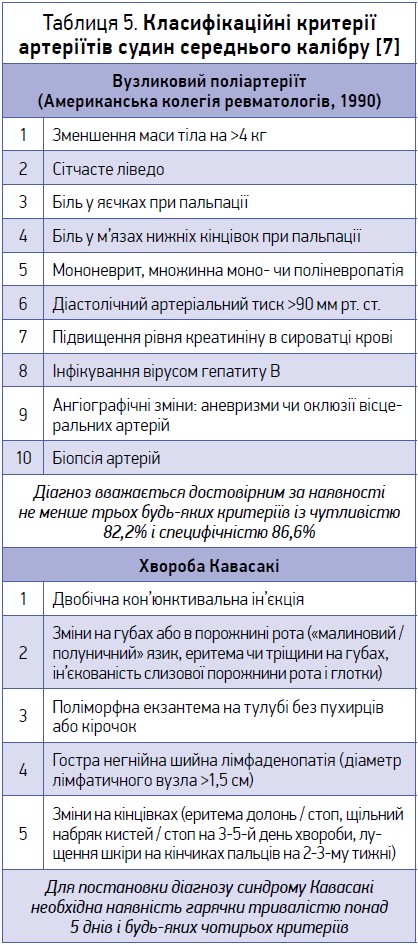
Під час установлення діагнозу АНЦА-асоційованого васкуліту насамперед слід проводити диференційну діагностику з іншим імунокомплексним васкулітом судин дрібного калібру – анти-БМК хворобою (БМК-базальна мембрана клубочків), у клінічній картині якої домінує аналогічний легенево-нирковий синдром. Ключовим моментом стає визначення антитіл до гломерулярної базальної мембрани, наявність яких є діагностичним маркером анти-БМК хвороби й дає змогу виключити АНЦА-асоційовані васкуліти. Також до імунокомплексних васкулітів, окрім анти-БМК хвороби, належать кріоглобулінемічний васкуліт, IgA-васкуліт (Шенлейна-Геноха), гіпокомплементемічний уртикарний васкуліт.
Васкуліти та COVID-19
Особливої гостроти проблема СВ набуває під час епідемії COVID-19, оскільки ураження судин як системна реакція на вірусну інфекцію є досить частими [11]; вони описані майже в третини тяжкохворих пацієнтів [2, 3], хоча часто не розглядаються як самостійне ускладнення чи прояв. Уже немає сумнівів, що інфекція COVID-19 супроводжується розвитком СВ, оскільки практично в усіх органах під час біопсії було виявлено множинні мікросудинні тромбози в артеріях й артеріолах, венах, венулах і капілярах, що розцінюють як наслідок лімфоцитарного ендотеліїту й апоптозу. Ймовірно, саме цитокіновий шторм (викид), притаманний тяжким формам COVID-19, і зумовлює системне ураження ендотеліоцитів, які першими стикаються з надлишком цитокінів у крові. Важливо, що вірусні ураження судин виявляються навіть за відсутності безпосереднього проникнення вірусу в клітини ендотелію внаслідок запуску каскаду реакцій запалення й апоптозу [12], суттєвих метаболічних змін, надмірного окисного стресу, гіперпродукції хемокінів, цитокінів та інших ендотоксинів.
На сьогодні в науковій літературі описано 72 випадки СВ унаслідок COVID-19, які проявлялися ішемічно-некротичними змінами в кінцівках/пальцях, нервовій системі, кишках, сітківці ока, висипаннями на шкірі, а також інфарктами міокарда й інфарктами / інсультами мозку [11]. У двох пацієнтів описаний лейкоцитокластичний васкуліт. Лімфоцитарний васкуліт, який проявляється ураженнями шкіри пальців, стоп, частіше спостерігався в дітей і підлітків; біопсія в цих випадках показала наявність дерматиту та судинної дегенерації базального епідермального шару, а запальний інфільтрат містив зрілі Т-лімфоцити з перевагою хелперів [13].
Найчастішим проявом COVID-19 вважається синдром, схожий на хворобу Кавасакі (Kavasaki-like syndrome), який з’являється внаслідок надмірної Т- і В-імунної відповіді на вірусну інфекцію на тлі зменшення загальної кількості лімфоцитів і зростання моноцитів, що секретують цитотоксичні цитокіни й можуть спричиняти т. зв. цитокіновий шторм. Науковці вважають, що він з’являється через стимуляцію генів інтерферонів, яка запускається дією аспірину та довенного введення імуноглобулінів, однак цей механізм не може пояснити усіх описаних випадків. Синдром, схожий на хворобу Кавасакі, є класичним проявом токсичного шоку з мультисистемним запаленням; переважно зустрічається в дитячому чи підлітковому віці [4, 14], хоча описаний випадок хвороби Кавасакі й у дорослого пацієнта східноазійського походження, в котрого вона проявлялася утворенням коронарних аневризм [15].
Загальні принципи лікуваннясистемних васкулітів
Лікування СВ є тривалим процесом, який має здійснюватися під наглядом не лише лікаря загальної практики – сімейної медицини чи терапевта, а й ревматолога. Хворі на уперше виявлений СВ або в його активній фазі підлягають стаціонарному лікуванню в спеціалізованих ревматологічних відділеннях, а під час ремісії лікуються та спостерігаються амбулаторно. Протоколи лікування регламентуються наказом Міністерства охорони здоров’я України № 676 від 12.10.2006 зі змінами та доповненнями, внесеними наказом Міністерства охорони здоров’я України № 263 від 11.04.2014. Основним принципом лікування є пригнічення системної імунної відповіді та надмірного запалення (табл. 7).
Імуносупресивна терапія з використанням глюкокортикоїдів є основним методом лікування гігантоклітинного артеріїту, артеріїту Такаясу, еозинофільного гранульоматозу з поліангіїтом Чарга-Стросса. Швидкий ефект від застосування глюкокортикоїдів можна розглядати як певну діагностичну ознаку гігантоклітинного артеріїту. Глюкокортикоїди у вигляді монотерапії не використовують для лікування гранульоматозу з поліангіїтом (Вегенера), мікроскопічного поліангіїту, вузликового поліартеріїту. Цитостатична терапія (циклофосфамід, метотрексат) є препаратами вибору при гранульоматозі з поліангіїтом (Вегенера), мікроскопічному поліангіїті, вузликовому поліартеріїті в комбінації з глюкокортикоїдами.
Екстракорпоральні методи лікування (плазмаферез) включають до комбінованої терапії гострого прогресуючого перебігу СВ, що переважно асоціюється з ураженням нирок (гломерулонефрит).
Моноклональні антитіла до пре-В і В‑лімфоцитів (ритуксимаб) офіційно рекомендовані Європейською протиревматичною лігою для лікування АНЦА‑асоційованих васкулітів: гранульоматозу з поліангіїтом (Вегенера), еозинофільного гранульоматозу з поліангіїтом (Чарга-Стросса) та мікроскопічного поліангіїту.
Антиагреганти (ацетилсаліцилова кислота) застосовуються для профілактики тромботичних ускладнень у невеликих стандартних дозах, зокрема 75-150 мг/добу при артеріїті Такаясу та гігантоклітинному артеріїті.
Хірургічне лікування на великих артеріях і судинах середнього калібру застосовується у випадках, коли ураження є локальними. Так, близько 70% пацієнтів з артеріїтом Такаясу потребують артеріальної реконструкції та шунтування (після ангіопластики та стентування більш висока частота рестенозування).
Практично завжди СВ потребують активного симптоматичного лікування для зменшення проявів артеріальної гіпертензії, поліневритів, хронічної ниркової недостатності, артритів тощо.
Допоміжне значення в лікуванні мають вітаміни й інші засоби, які зменшують проникність та ламкість капілярів, ангіопротектори, противірусні препарати при виявленні маркерів активної реплікації вірусів гепатитів В і С.
Висновки
СВ є гетерогенною групою уражень судин різного калібру та різноманітної локалізації, про які завжди слід пам’ятати під час обстеження мультисиндромних пацієнтів; у сучасних умовах вони можуть бути проявами тяжкого перебігу COVID‑19 (частіше в молодих пацієнтів); за умов підозри на СВ особливу увагу слід звертати на специфічну імунну діагностику; кожного пацієнта із СВ необхідно націлювати на тривалу терапію.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 17 (486), 2020 р.