24 січня, 2021
Виявлення сімейної гіперхолестеринемії за результатами скринінгового обстеження когорти працюючого населення
 Хвороби системи кровообігу посідають перше місце у структурі смертності громадян України; здебільшого вони представлені ішемічною хворобою серця (ІХС) і цереброваскулярними захворюваннями, питома вага котрих у структурі смертності становить 65,7 та 22,4%. Встановлено прямий кореляційний зв’язок між захворюваністю, смертністю від ІХС і рівнем холестерину в крові, а гіперхолестеринемія (поряд із курінням, ожирінням, артеріальною гіпертензією, цукровим діабетом і віком) є головним чинником ризику розвитку атеросклерозу та його ускладнень.
Хвороби системи кровообігу посідають перше місце у структурі смертності громадян України; здебільшого вони представлені ішемічною хворобою серця (ІХС) і цереброваскулярними захворюваннями, питома вага котрих у структурі смертності становить 65,7 та 22,4%. Встановлено прямий кореляційний зв’язок між захворюваністю, смертністю від ІХС і рівнем холестерину в крові, а гіперхолестеринемія (поряд із курінням, ожирінням, артеріальною гіпертензією, цукровим діабетом і віком) є головним чинником ризику розвитку атеросклерозу та його ускладнень.
Визначальну роль у боротьбі з факторами ризику мають заходи первинної та вторинної профілактики серцево-судинних захворювань (ССЗ), спрямовані на своєчасну діагностику й лікування порушень ліпідного обміну поряд із боротьбою з іншими серцево-судинними факторами ризику. На жаль, за результатами проведеного у 2009-2013 рр. дослідження щодо поширеності факторів ризику в міській популяції (м. Дніпро) можна дійти висновку, що існує достатньо серйозна епідеміологічна ситуація з виявленням факторів серцево-судинного ризику в Україні. Було встановлено, що поширеність в обстеженій популяції підвищеного рівня найбільш прогностично значущого холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ) >3,0 ммоль/л була досить високою та становила в середньому 68,1%, а гіпертригліцеридемія >1,7% ммоль/л виявлена в 31,7% випадків, низького рівня холестерину ліпопротеїнів високої щільності (ХС ЛПВЩ) <1,0 ммоль/л для чоловіків і <1,3 ммоль/л для жінок у 10,4% чоловіків і 24,6% жінок. Один із головних результатів проведеного додаткового субаналізу цього дослідження засвідчив, що виявлення сімейної гіперхолестеринемії (СГ) у міській популяції України сягає 0,9%; СГ є найпоширенішим автосомно-домінантним спадковим захворюванням людини, зумовленим порушенням функції генів рецепторів до ЛПНЩ (у результаті такого дефекту рівень ХС ЛПНЩ значно підвищується із самого народження). СГ прискорює розвиток атеросклерозу та пов’язаних із ним ССЗ (насамперед пришвидшується розвиток передчасної ІХС). Незважаючи на широку поширеність, це захворювання часто залишається недіагностованим і нелікованим. Своєчасне виявлення й адекватна терапія СГ могли б уповільнити розвиток судинного атеросклерозу, відтермінувати проведення втручань на коронарних судинах у цих пацієнтів і врятувати багато життів.
 СГ є одним із найпоширеніших генетично зумовлених захворювань людини та причиною підвищеного рівня ХС ЛПНЩ у плазмі крові протягом усього життя. Особи із СГ мають у 5-20 разів вищий ризик розвитку передчасної ІХС, інфаркту міокарда та стенокардії порівняно із загальною популяцією. За відсутності лікування в чоловіків і жінок із гетерозиготною СГ із рівнем загального ХС 8-12 ммоль/л зазвичай ІХС розвивається у віковому періоді до 55 та 60 років відповідно. Натомість у пацієнтів із гомозиготною СГ із рівнем загального ХС 13-30 ммоль/л гемодинамічно значущі атеросклеротичні ураження формуються в ранньому дитинстві й за відсутності лікування можуть призвести до фатальних наслідків у віці 12-20 років. Відомо, що поширеність цього захворювання становить 1/250-1/200 осіб, тобто, з огляду на те що, відповідно до відкритих джерел, станом на 9 жовтня 2020 р. населення Землі дорівнює близько 7 817 410 000 осіб, у всьому світі хворих на СГ налічується близько 30-40 млн. Водночас, за результатами найбільшого метааналізу 11 млн населення з наукометричних баз Embase, PubMed і Web of Science, встановлено, що поширеність і загроза для життя у хворих на СГ значно вищі, ніж очікувалося раніше, та є в 10 разів вищими серед пацієнтів із маніфестацією ІХС, у 20 разів вищими серед осіб із раннім розвитком ІХС й у 23 рази вищими серед осіб із тяжкою гіперхолестеринемією. В Україні до ретельного вивчення та створення реєстру СГ приступили з 2017 р. Зважаючи на той факт, що СГ зумовлює формування високого серцево-судинного ризику, й у відповідь на звернення Асоціації кардіологів України, Українського товариства з атеросклерозу та Пацієнтської організації хворих із сімейною гіперхолестеринемією 24 грудня 2019 р. був підписаний Наказ МОЗ України № 2664, відповідно до котрого найтяжчий варіант СГ – гомозиготну сімейну гіперхолестеринемію – було внесено до Переліку рідкісних (орфанних) захворювань.
СГ є одним із найпоширеніших генетично зумовлених захворювань людини та причиною підвищеного рівня ХС ЛПНЩ у плазмі крові протягом усього життя. Особи із СГ мають у 5-20 разів вищий ризик розвитку передчасної ІХС, інфаркту міокарда та стенокардії порівняно із загальною популяцією. За відсутності лікування в чоловіків і жінок із гетерозиготною СГ із рівнем загального ХС 8-12 ммоль/л зазвичай ІХС розвивається у віковому періоді до 55 та 60 років відповідно. Натомість у пацієнтів із гомозиготною СГ із рівнем загального ХС 13-30 ммоль/л гемодинамічно значущі атеросклеротичні ураження формуються в ранньому дитинстві й за відсутності лікування можуть призвести до фатальних наслідків у віці 12-20 років. Відомо, що поширеність цього захворювання становить 1/250-1/200 осіб, тобто, з огляду на те що, відповідно до відкритих джерел, станом на 9 жовтня 2020 р. населення Землі дорівнює близько 7 817 410 000 осіб, у всьому світі хворих на СГ налічується близько 30-40 млн. Водночас, за результатами найбільшого метааналізу 11 млн населення з наукометричних баз Embase, PubMed і Web of Science, встановлено, що поширеність і загроза для життя у хворих на СГ значно вищі, ніж очікувалося раніше, та є в 10 разів вищими серед пацієнтів із маніфестацією ІХС, у 20 разів вищими серед осіб із раннім розвитком ІХС й у 23 рази вищими серед осіб із тяжкою гіперхолестеринемією. В Україні до ретельного вивчення та створення реєстру СГ приступили з 2017 р. Зважаючи на той факт, що СГ зумовлює формування високого серцево-судинного ризику, й у відповідь на звернення Асоціації кардіологів України, Українського товариства з атеросклерозу та Пацієнтської організації хворих із сімейною гіперхолестеринемією 24 грудня 2019 р. був підписаний Наказ МОЗ України № 2664, відповідно до котрого найтяжчий варіант СГ – гомозиготну сімейну гіперхолестеринемію – було внесено до Переліку рідкісних (орфанних) захворювань.
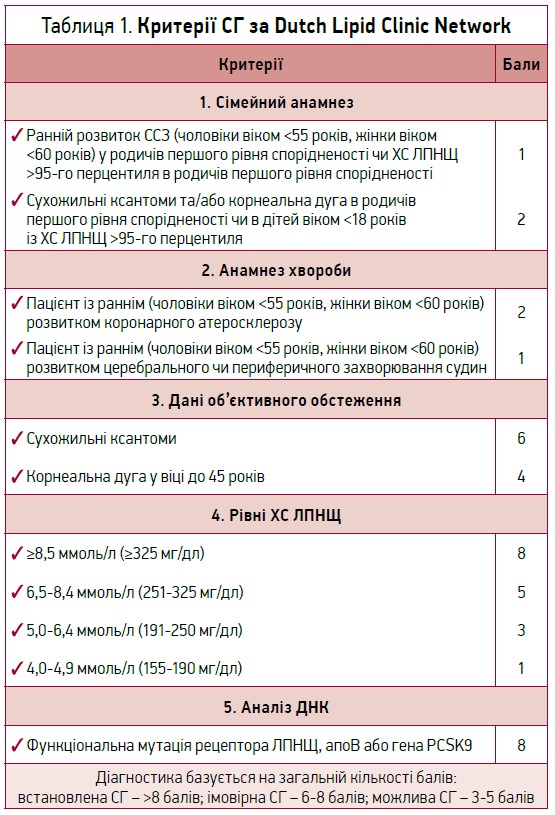
Основними методами діагностики СГ є використання критеріїв Dutch Lipid Clinic Network (табл. 1).
Експерти заявляють про необхідність упровадження національних діагностичних і лікувальних програм і створення реєстрів пацієнтів із СГ. Саме тому проведення у 2019 р. скринінгового обстеження когорти працюючого населення з виявлення серцево-судинних факторів ризику є проявом реалізації цільової комплексної програми діагностики, лікування та профілактики гіперхолестеринемій, у тому числі СГ як фактора ризику розвитку ССЗ та їх ускладнень в Україні.
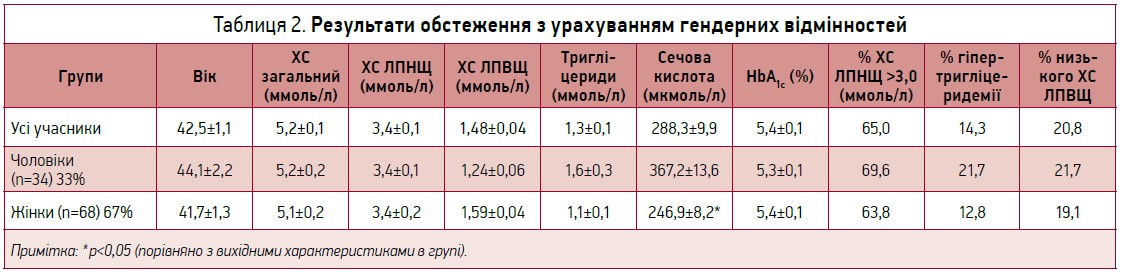
У дослідження були залучені 102 учасники, середній вік яких дорівнював 42,5±1,1 року. Чоловіки (середній вік – 44,1±2,2 року) становили 33% (n=34); жінки (середній вік – 41,7±1,3 року) – 67% (n=68) (табл. 2). Усім учасникам проводилося визначення натщесерце показників ліпідного обміну (загального ХС, ХС ЛПНЩ, ХС ЛПВЩ, тригліцеридів), сечової кислоти, глікованого гемоглобіну (НbА1с).
Встановлено, що середній рівень загального ХС дорівнював 5,2±0,1 ммоль/л, а ХС ЛПНЩ – 3,4±0,1 ммоль/л, причому значення цих показників практично не відрізнялися між чоловіками та жінками. Аналіз результатів продемонстрував, що 65% учасників мали рівень ХС ЛПНЩ >3,0 ммоль/л, що не є цільовим для пацієнтів із низьким або помірним ризиком згідно з Українськими рекомендаціями з діагностики, профілактики та лікування дисліпідемій (2017). У чоловіків цей показник становив 69,6%, у жінок – 63,8%. Отримані дані свідчать, що прояви гіпертригліцеридемії було встановлено в 14,3% респондентів, причому майже вдвічі частіше вона траплялася в чоловіків (21,7 проти 12,8% у жінок). Також серед чоловіків частіше (21,7%) виявлявся низький рівень ХС ЛПВЩ (норма становить ≥1,0 ммоль/л) порівняно з жінками (19,1%) (норма дорівнює ≥1,3 ммоль/л). Отже, порівняно з результатами популяційного дослідження, котрі було наведено вище, можна стверджувати, що практично не відрізнявся відсоток респондентів дорослого віку, котрі мали прояви гіперхолестеринемії (ХС ЛПНЩ >3,0 ммоль/л): 65,0% у цьому дослідженні проти 68,1% у популяційному випробуванні, тоді як виявлення гіпертригліцирідемії було нижчим (14,3 проти 31,7%), а зниженого рівня ХС ЛПВЩ – вищим (20,8 проти 18,1%).
Під час аналізу результатів дослідження вуглеводного обміну за визначенням рівня НbА1с не було виявлено відхилення від нормативних значень цього показника як у чоловіків, так і в жінок, який практично збігався в обох групах.
Рівень сечової кислоти також у середньому перебував у межах нормативних величин, але в чоловіків він був достовірно вищим (р<0,05), аніж у жінок (367,2±13,6 проти 246,9±8,2 мкмоль/л).
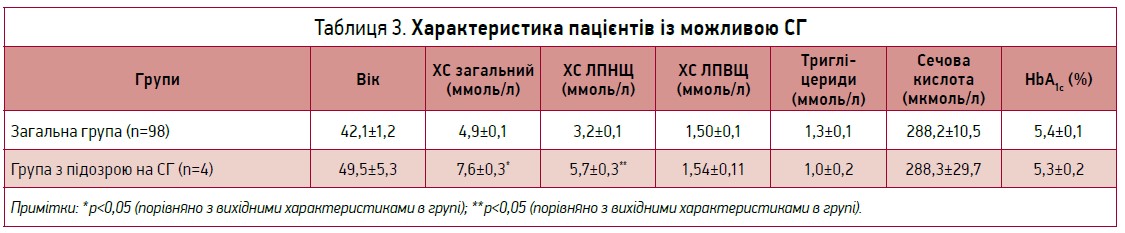
Важливою знахідкою цього випробування стало виявлення 4 пацієнтів із рівнем ХС ЛПНЩ >5,0 ммоль/л, тобто з можливою СГ відповідно до критеріїв СГ за Dutch Lipid Clinic Network; їх було виокремлено із загальної групи (надалі аналізувалися окремо).
Пацієнти з можливою СГ мали достовірно вищі значення загального ХС і ХС ЛПНЩ порівняно із загальною групою: 7,6±0,3 проти 4,9±0,1 ммоль/л та 5,7±0,3 проти 3,2±0,1 ммоль/л (табл. 3). За всіма іншими параметрами, що досліджувалися, достовірної різниці не знайдено. При ретельному аналізі встановлено, що в 3 із 4 пацієнтів підозра на можливу (3 бали за критеріями Dutch Lipid Clinic Network) СГ базувалася тільки на підвищенні рівня ХС ЛПНЩ >5,0 ммоль/л без виявлення інших критеріїв (індивідуального та сімейного анамнезу раннього розвиту ССЗ, сухожильних ксантом, корнеальної дуги тощо).
Варто зазначити особливу увагу дослідників щодо виявлення вторинних причин гіперхолестеринемії в цих учасників; це пов’язано з тим, що під час проведення алгоритму обстеження пацієнтів із підозрою на СГ виявляється великий відсоток інших факторів ризику (куріння, надмірна вага, цукровий діабет тощо), наявність яких і пов’язаних із ними гіперхолестеринемії може бути помилково верифіковано як СГ, а призначена їм гіполіпідемічна терапія статинами, езитимібом не буде достатньо ефективною без проведення базової патогенетичної терапії. Отже, вторинна гіперхолестеринемія може мати різні причини (наприклад, хронічний гепатит, хронічний панкреатит, гіпотиреоз); можливість вторинної гіперхолестеринемії має бути врахована перед початком лікування. Дійсно, проведений надалі аналіз засвідчив, що у 2,9% учасників було виявлено причини розвитку вторинної гіперхолестеринемії, котрі «маскувалися» при первинному аналізі під фенотип СГ.
В 1 з 4 учасників дослідження була верифікована ймовірна СГ. Це жінка, котра мала рівень ХС ЛПНЩ 6,5 ммоль/л, атероматозні бляшки в сонних артеріях за даними ультразвукової доплерографії судин шиї та голови, сімейний анамнез раннього розвитку ССЗ у родичів першого рівня спорідненості. За критеріями СГ (Dutch Lipid Clinic Network) вона мала 8 балів. В анамнезі не було ендокринопатій, ожиріння, менопаузи чи будь-якої іншої причини, що могла би спровокувати підвищення рівня ХС ЛПНЩ. Жінку було віднесено до когорти пацієнтів із СГ і внесено до Українського реєстру хворих із СГ. Відповідно до Європейських рекомендацій із лікування дисліпідемій (2019), окрім модифікації способу життя, їй було призначено статинотерапію в максимально толерантних дозах (розувастатин дозою 20 мг/добу). На жаль, результати лікування через 12 тиж свідчили про незначну тенденцію до зниження ХС ЛПНЩ і недосягнення цільового рівня. Подальший крок, відповідно до алгоритму лікування пацієнтів із СГ, – призначення комбінованої гіполіпідемічної терапії (препарат Розуліп ПЛЮС виробництва компанії «ЕГІС»: розувастатин 20 мг + езетиміб 10 мг, 1 р/добу). Через 15 тиж лікування результати лабораторних аналізів свідчили про достовірне зниження рівня ХС ЛННЩ із 6,5 до 2,2 ммоль/л, що відповідає одній з умов ефективності гіполіпідемічної терапії в пацієнтів високого та дуже високого серцево-судинного ризику, до котрих належать хворі на СГ (зниження ХС ЛПНЩ на 50% від початкового рівня). Необхідно відзначити хороший комплаєнс до проведення гіполіпідемічної терапії у хворої, що пов’язано з прийомом двох препаратів в одній капсулі, хорошою переносимістю та відсутністю побічних реакцій. Пацієнтку було поінформовано про те, що вона перебуває в групі високого ризику розвитку серцево-судинних ускладнень, зумовлених атеросклерозом, і потребує постійного патогенетичного лікування.
Отже, виявлення 1 пацієнта з імовірною СГ при скринінговому обстеженні 102 респондентів працездатного віку, що було проведено у 2019 р., відповідає 0,88% і повністю збігається з результатами додаткового субаналізу популяційного дослідження (м. Дніпро), в якому поширеність СГ у міській популяції становила 0,9%, що свідчить про досить високу розповсюдженість цієї патології в Україні.
Враховуючи той факт, що ССЗ спричиняють близько 67% смертей в Україні, а поширеність гіперхолестеринемій (за результатами українського популяційного дослідження) становить приблизно 70% дорослого населення, результати цього випробування мають служити стимулом для проведення надалі масштабних епідеміологічних досліджень із виявлення факторів серцево-судинного ризику.
Висновки
- Встановлено, що при скринінговому обстеженні когорти працюючого населення в 65% випадків діагностуються прояви гіперхолестеринемії та в 0,88% – ймовірна СГ, що практично повністю збігається з результатами українського популяційного дослідження 2013 та 2019 рр.
- Доведено необхідність проведення диференційної діагностики зі вторинними гіперхолестеринеміями у хворих із гіперхолестеринеміями, що трапляються майже в 3% випадків у пацієнтів із рівнем ХС ЛПНЩ >5,0 ммоль/л; це зумовлює необхідність включення до скринінгового обстеження у хворих із дисліпідеміями аналізу сімейного й індивідуального анамнезу ССЗ, діагностичних досліджень для виявлення супутніх ендокринопатій, УЗД судин для виявлення атеросклеротичного захворювання периферичних артерій.
- Встановлено високу гіполіпідемічну ефективність комбінованої терапії (розувастатин з езетимібом) у лікуванні хворих на СГ, що дає змогу знизити рівень ХС ЛПНЩ більш ніж на 50% від початкового.
- Це дослідження доводить необхідність продовження програм подальшого скринінгу населення для виявлення пацієнтів із СГ як когорти хворих із високим серцево-судинним ризиком.
Довідка "ЗУ"
На українському фармацевтичному ринку розувастатин представлений препаратом Розуліп фармацевтичної компанії ЕГІС (Угорщина). Розуліп випускається у таблетках у дозуванні 5,10, 20 та 40 мг розувастатину. Така широка лінійка дозувань дає можливість легко підібрати необхідну дозу препарату.
Розуліп призначають з метою лікування гіперхолестеринемії а також профілактики серцево-судинних порушень. Перед початком лікування пацієнту слід призначити стандартну холестеринознижувальну дієту, якої слід дотримуватись і протягом лікування. Дозу слід підбирати індивідуально, залежно від мети терапії та ефективності лікування, дотримуючись діючих узгоджених рекомендацій.
Рекомендована початкова доза становить 5 або 10 мг перорально 1 раз на добу. Підбираючи початкову дозу, слід враховувати індивідуальний рівень холестерину у пацієнтів та майбутній серцево-судинний ризик, а також потенційний ризик розвитку побічних реакцій. У разі необхідності через 4 тижні дозу можна збільшити. Оскільки у разі застосування дози 40 мг побічні реакції виникають частіше, ніж при менших дозах, титрувати дозу до максимального рівня 40 мг слід лише для пацієнтів із тяжкою гіперхолестеринемією та високим серцево-судинним ризиком.
Медична газета «Здоров’я України 21 сторіччя» № 24 (493), 2020 р.