15 грудня, 2015
Нові перспективи подолання туберкульозу: Україна приєдналась до клінічних випробувань нової схеми лікування хворих на чутливий та хіміорезистентний туберкульоз
Незважаючи на деякий прогрес, який був досягнутий за останні роки в боротьбі з туберкульозом (ТБ) в світі, ця хвороба залишається постійною проблемою в країнах Східної Європи, до яких належить Україна, в Африці, Азії та Південній Америці. Попри значні зусилля та кошти, які витрачають на боротьбу з ТБ, майже у 9 млн людей щороку розвивається ця недуга, а 1,4 млн осіб помирають. Туберкульоз на сьогоднішній день є одним з основних інфекційних захворювань, які є причиною смерті, ніж будь-коли в історії людства. Нинішні протитуберкульозні препарати першого ряду, які використовуються понад 40 років, є відносно неефективними в боротьбі з ТБ в умовах поширення хіміорезистентних штамів мікобактерій ТБ (МТБ). Так, кількість випадків мультирезистентного ТБ (МРТБ), за інформацією Всесвітньої організації охорони здоров'я (ВООЗ), збільшилася від 29 до 53 тис. у період 2008-2010 рр., але реальна цифра, за деякими оцінками, може наближатися до 300 тис.
Після проголошення в 1993 році ВООЗ ТБ як глобальної небезпеки було створено декілька неприбуткових громадських організацій, які розпочали процес розробки нових методів лікування ТБ. Однією з таких організацій є Глобальний альянс з розробки протитуберкульозних препаратів (Global Alliance for TB Drug Development), центральний офіс якого розташований у м. Нью-Йорку. ТБ-Альянс було заcновано в лютому 2000 р. на засіданні, присвяченому протидії ТБ, в м. Кейптауні (Південна Африка), де зібралися 120 представників з академічних, промислових, великих державних установ, неурядових організацій та донорів, щоб обговорити проблемні питання щодо лікування ТБ у зв’язку з поширенням мультирезистентних форм захворювання. Учасники підкреслили необхідність розробки нових протитуберкульозних препаратів і проведення наукових досліджень щодо впровадження нових схем лікування. В результаті прийнятої «Декларації у Кейптауні» було складено дорожню карту для розробки нових протитуберкульозних препаратів і відзначено необхідність для створення ТБ-Альянсу, який є некомерційним державно-приватним партнерством. Він функціонує як віртуальна біотехнологічна фірма, співпрацюючи з науково-дослідними інститутами та фармацевтичними компаніями. Зберігаючи нагляд за проектами розробки нових протитуберкульозних препаратів, ТБ-Альянс передає розробку нових протитуберкульозних засобів державним та приватним партнерам, забезпечуючи фінансування та наукове керівництво. Залежно від проекту ТБ-Альянс як співінвестор і співрозробник фінансує і управляє проектом або є власником інтелектуальної розробки чи ліцензії на протитуберкульозні препарати.
Місією ТБ-Альянсу є забезпечення доступу до ефективного лікування ТБ в країнах, що розвиваються, як тільки розробки буде завершено. Для цього ТБ-Альянс співпрацює з національними та міжнародними партнерами.
На сьогодні завершено клінічні випробування 3-х нових протитуберкульозних препаратів – бедаквіліну, деламаніду і претоманіду (табл. 1).

Ці препарати мають вискоку активність щодо МБТ, відмінний від відомих препаратів механізм дії.
Бедаквілін був першим за 40 останніх років протитуберкульозним препаратом. Він затверджений Food and Drug Administration (FDA, США) за прискореною процедурою в грудні 2012 року (після 2-ї фази клінічних випробувань) «у складі комбінованої терапії для лікування дорослих з ТБ з множинною лікарською стійкістю, коли інші варіанти недоступні». В червні 2013 року ВООЗ опублікувала керівництво щодо застосування бедаквіліну. Зважаючи на механізм дії та високу активність щодо мікобактерій на різних стадіях життєвого циклу, препарат розглядають як потенційний для скорочення тривалості лікування хворих на МРТБ.
Деламанід затверджено в квітні 2014 року Європейським агентством лікарських засобів (ЕМА) «як компонент відповідного режиму для лікування дорослих хворих на МРТБ, коли ефективну схему лікування в іншому випадку неможливо забезпечити, виходячи з міркувань резистентності МБТ або переносимості», в жовтні 2014 року опубліковано рекомендації ВООЗ із застосування деламаніду. Препарат передбачений для підвищення ефективності лікування хворих на МРТБ у відомих схемах хіміотерапії. Його механізм дії (високоактивний відносно внутрішньоклітинних мiкобактерiй в макрофагах) не дозволяє скоротити 20-місячний курс лікування.
Претоманід, відомий як РА-824, досі не рекомендовано до широкого застосування, тому що на сьогодні він випробовується в короткострокових схемах лікування хворих на МРТБ (6 міс замість 20 міс). Його унікальний механізм дії забезпечує бактерицидний і стерилізуючий ефекти шляхом порушення синтезу міколевих кислот і білку МБТ. Активний щодо всіх субпопуляцій МБТ, включаючи персистуючі, що не розмножуються, які лишаються після 2 міс лікування, комбінацією відомих протитуберкульозних препаратів І ряду – ізоніазиду, рифампіцину, піразинаміду і етамбутолу. Все це робить зазначений препарат унікальним у сенсі можливого скорочення терміну лікування хворих на ТБ.
В Україні нові протитуберкульозні препарати ще не зареєстровані.
Для лікування ТБ необхідно застосовувати комбінацію декількох лікарських засобів з різним механізмом дії для попередження розвитку медикаментозної резистентності МБТ і забезпечення виліковування.
Нові протитуберкульозні препарати в клінічних випробуваннях застосовувались у складі старих схем лікування і показали додатковий клінічний ефект порівняно з базовим лікуванням. Базове лікування чутливого ТБ передбачає застосування 4 протитуберкульозних препаратів І ряду протягом 6 місяців, а МРТБ – 5-6 препаратів І і ІІ ряду протягом 20 місяців. Таке лікування сьогодні недостатньо ефективне і підтримує епідемію ТБ. Низька ефективність лікування протитуберкульозними препаратами І ряду обумовлена поширенням хіміорезистентних штамів МБТ, а ІІ ряду – їх недостатньою активністю щодо збудника ТБ, а також поширенням резистентності до них.
За даними ВООЗ, на сьогодні ефективність лікування МРТБ у світовій когорті дуже низька і становить 46% за показником «ефективне лікування». У решти пацієнтів лікування невдале, і вони поповнюють джерела інфекції, що сприяє передачі МРТБ у популяції. Більшість з цих пацієнтів помирають протягом 1-5 років.
Однією з головних причин розвитку медикаментозної резистентності МБТ до відомих протитуберкульозних препаратів є низька прихильність до лікування з боку хворих. Тривале лікування супроводжується достроковим його припиненням через небажання приймати велику кількість ліків тривалий час (20 міс) і побічні реакції. Зазвичай для лікування МРТБ пацієнт повинен приймати як мінімум 11 таблеток і 1 внутрішньом’язову ін’єкцію щоденно. Препарати мають побічні реакції, які тяжко переносяться пацієнтами, що призводить до пропуску добових доз і переривання лікування.
Зважаючи на низькі результати лікування хворих на ТБ, для викорінення цього захворювання потрібні розробки нових схем з такою комбінацією протитуберкульозних препаратів, яка б дозволила скоротити основний курс лікування. Перспективними в цьому плані є розробки схем з новими високоактивними протитуберкульозними препаратами, які, за даними 3-х фаз клінічних випробувань, довели додатковий ефект на 20-30%.
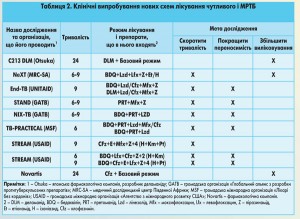
Одночасно в світі зараз випробовується 12 схем лікування, з яких 2 найбільш перспективні схеми випробовує ТБ-Альянс (табл. 2). В ці схеми входять 3 протитуберкульозні препарати, з яких один новий – бедаквілін або претоманід. В Україні стартували клінічні випробування схеми лікування з претоманідом (РА-824). Окрім претоманіду в схему лікування входять відомі протитуберкульозні препарати – моксифлоксацин і піразинамід. Зазначена комбінація забезпечує бактерицидну дію на всі форми МБТ в будь-якій фазі їх метаболічної активності – ті, що активно розмножуються і розташовані позаклітинно; ті, що знаходяться у кислому середовищі макрофагів; ті, що персистують і не розмножуються. Назва дослідження – STAND, номер протоколу: NC-006-(M-Pa-Z). Для чутливого ТБ тривалість лікування становить 4 місяці замість 6 місяців при лікуванні звичайними схемами і 6 місяців для лікування МРТБ замість 20 місяців. При цьому пацієнт буде приймати 5 замість 12 таблеток для чутливого ТБ та 5-6 таблеток (залежно від дозування претоманіду) замість 11 таблеток і 1 ін’єкції – для МРТБ.
Це дослідження було розглянуто комісією з питань етики при лікувально-профілактичному закладі та державним підприємством «Державний експертний центр» Міністерства охорони здоров’я України відповідно до медичних та етичних стандартів, а також було отримано всі необхідні позитивні висновки відповідно до чинного законодавства України. Дослідження проводиться згідно положень Гельсінкської декларації, принципів належної клінічної практики, прийнятих на Міжнародній конференції з гармонізації (ICH-GCP), та згідно з чинним законодавством України. Ці правила, крім іншого, гарантують захист учасників наукових досліджень.
Цей проект, на відміну від інших, які проводилися щодо випробування нових протитуберкульозних препаратів, оцінює не один препарат, а їх комбінацію, що дозволить виявити найбільш ефективну схему лікування ТБ. Нова схема дасть змогу скоротити лікування пацієнтів у 6 разів і буде в 10 разів дешевшою, ніж за нинішнього режиму лікування МРТБ, – зазначив M. Спігельман – президент ТБ-Альянсу. Нова комбінація може також зменшити кількість препаратів для лікування МРТБ в 33 рази (від 12 600 до 360 таблеток на курс) і усунути потребу в ін’єкційному введенні препаратів.
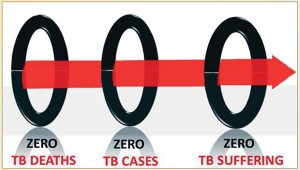
Ці клінічні випробування узгоджуються з новою стратегією ВООЗ «Подолати туберкульоз» (End TB), в якій встановлено амбітні цілі для повного викорінення ТБ в світі до 2035 року (рис.).
Бачення цієї стратегії – світ вільний від ТБ: 0 смертей, 0 випадків захворювання,
0 страждань. Загальна мета нової стратегії – покласти кінець епідемії ТБ у світі. До 2025 р. очікується зменшення на 75% смертності від ТБ, зменшення на 50% захворюваності на ТБ, а також планується запобігти витратам для сімей, що страждають від ТБ. Кінцева мета стратегії у 2035 році – зменшення на 95% захворюваності та смертності від ТБ.
Стратегія включає 3 компоненти: інтегровану, орієнтовану на пацієнта протитуберкульозну допомогу; сильну політичну підтримку; інтенсифікацію досліджень та інновації. Вона спирається на 4 принципи: керівництво та відповідальність з боку держави, проведення моніторингу та оцінки протитуберкульозних заходів; тісна співпраця з громадськими організаціями та місцевими громадами; захист та дотримання прав людини, етичних норм та справедливості, адаптації стратегії та цільових показників на рівні країн при глобальній співпраці.
Без впровадження нових схем лікування, які дозволять суттєво скоротити тривалість лікування та підвищити кількість вилікуваних пацієнтів, нова стратегія не буде ефективною, і поставлені орієнтири не будуть досягнутими до 2035 року. Всі клінічні випробування нових схем лікування завершаться до 2020 року, після чого ВООЗ буде рекомендувати нові схеми лікування ТБ на підставі результатів цих досліджень.
В Україні, яка разом з Південною Африкою першою стартувала в цих дослідженнях, набір пацієнтів буде завершено восени 2016 року. Після 2-річного періоду спостереження за хворими за кількістю рецидивів захворювання будуть зроблені остаточні висновки щодо впровадження нових короткострокових схем лікування.
В Україні ці дослідження проводяться на базі Державної установи «Національний інститут фтизіатрії і пульмонології ім. Ф.Г. Яновського НАМН України» та Київської туберкульозної лікарні №1. Дослідження відкрите, в нього без обмежень включаються всі пацієнти, які відповідають критеріям включення/виключення. Для отримання більш детальної інформації можна телефонувати за номером (044) 275 41 33.
Основними вимогами для участі у дослідженні є:
• відсутність попереднього лікування з приводу ТБ – тобто нові неліковані випадки захворювання;
• або попереднє лікування ТБ проводилося більше 3-х років тому – тобто рецидив ТБ, який не розпочали лікувати;
• ТБ з бактеріовиділенням, яке визначається методом мікроскопії мазка мокротиння;
• здатність зібрати 3 мл мокротиння для дослідження;
• у дослідженні також можуть брати участь пацієнти з резистентним до рифампіцину ТБ, який виявили за допомогою молекулярно-генетичного тесту – РифТБ+.
На вимогу ТБ-Альянса для забезпечення рівного доступу до участі в дослідженні громадян України громадський супровід цього дослідження здійснює українська громадська організація – Фундація «Громадський рух «Українці проти туберкульозу» (www.stoptb.org.ua). Мета цього супроводу – інформування лікарів України та пацієнтів про можливість брати участь у нових інноваційних проектах, які забезпечують виліковування від ТБ у короткі терміни.
Лідерство громадських організацій у розробці нових протитуберкульозних препаратів та схем лікування свідчить про гуманітарну спрямованість цих розробок, а поява нових високоактивних протитуберкульозних препаратів – це надія на подолання ТБ, реалізація якої залежить від наполегливості та послідовності країн світу у боротьбі з цим захворюванням.