9 лютого, 2021
Помилки ведення пацієнтів з атріовентрикулярними блокадами
Порушення серцевого ритму і провідності посідають одне із провідних місць у структурі серцево-судинної патології та можуть проявлятися як самостійні нозологічні форми або ж як ускладнення при цілій низці захворювань. Аритмію діагностують майже у кожного третього пацієнта в кардіологічній практиці. При проведенні скринінгу (наприклад, методом холтерівського моніторування) різні аритмії реєструють у 25% обстежених, багато з яких ніколи не скаржилися на біль у серці або серцебиття. Найтрагічніше в цій ситуації те, що раптова смерть нерідко стає першим і останнім симптомом порушення серцевого ритму.
Серед порушень серцевого ритму і провідності особливе місце посідають атріовентрикулярні (АВ) блокади, правильна і вчасна діагностика яких впливає на вибір лікувальної тактики. АВ-блокадами називають часткове або повне порушення провідності на шляху руху імпульсу від передсердь до шлуночків.
Історія розвитку поняття АВ-провідності
Останніми роками отримано чимало даних, які стосуються патології, електрофізіології, анатомії та клінічного значення порушень АВ-провідності. Інтерес до цього питання виник, очевидно, 1827 р., коли Р. Адамс описав випадок синкопе на тлі рідкісного серцевого ритму, що згодом спостерігав У. Стокс (1846), а К.Ф. Венкебах (1899) та Д. Хей (1906) описали АВ-блокаду, відкривши еру епонімів і синонімів у класифікації порушень передсердно-шлуночкової провідності. Розвиток подій значно прискорився після того, як 1924 р. В. Moбітц запропонував класифікацію АВ-блокад на основі досить точних критеріїв [3]. Упродовж наступних років у медичній літературі з’явилися численні повідомлення про клінічні та експериментальні дослідження у цій галузі.
Проте пізніші дослідження показали, що клінічний перебіг та прогноз, так само як і методи лікування пацієнтів з АВ-блокадою, залежать від локалізації порушення провідності у провідній системі серця (АВ-вузлі або системі Гіс – Пуркіньє). У зв’язку з цим очевиднішим є те, що при класифікації АВ-блокади слід базуватися, найімовірніше, на рівні поширення порушення, ніж ступені постійності інтервалу Р-R [3].
Класифікація АВ-блокад
Прийнято вважати, що першу класифікацію АВ-блокад запропоновано К.Ф. Венкебахом і Г. Вінтербергом 1927 р. Надалі класифікація зазнала змін у вигляді розширення й уточнення. Головним принципом, що лежить в її основі, довго залишалася оцінка ступеня уповільнення провідності. Низка радянських вчених, серед яких А.Ф. Самойлов (1906), В.Л. Дощицин (80-ті рр.) і М.С. Кушаковський (70-ті рр.), внесли уточнення до класифікації АВ-блокад. Із використанням електрофізіологічних методів досліджень були виділені блокади проксимального і дистального типів [6]. Серед АВ-блокад ІІ ступеня запропоновано виділяти АВ-блокаду із проведенням 2:1 та субтотальну.
В основу класифікації АВ-блокад лягли три критерії [7, 11]:
- стійкість блокади;
- тяжкість або ступінь блокади, що оцінюється співвідношенням (зв’язками) між синусовими (передсердними) і шлуночковими комплексами;
- топографічний рівень блокування провідності.
Слід зазначити, що аналіз синусового ритму при АВ-блокаді включений тільки для оцінки співвідношень між імпульсами передсердь і шлуночків.
Діагностика АВ-блокад
Незважаючи на успішний розвиток діагностичних і терапевтичних підходів, діагностика АВ-блокад є складним завданням, оскільки на ранній стадії (1-й ступінь) клінічно вони виявляють себе вкрай рідко. Найчастіше дане захворювання вдається діагностувати випадково завдяки профілактичним оглядам у терапевта або кардіолога [4, 10].
Головним діагностичним методом діагностики АВ-блокад є електрокардіографічне (ЕКГ) дослідження. За допомогою ЕКГ можливе визначення АВ-блокади, починаючи із І ступеня, а також встановлення локалізації порушення [13]. Провідну роль у діагностиці транзиторних та інтермітуючих АВ-блокад відіграє холтерівське моніторування ЕКГ.
У загальній популяції при добовому моніторуванні ЕКГ різні варіанти порушення АВ-провідності діагностують майже у 10% обстежених. За даними низки досліджень, АВ-блокада І ступеня становить 0,45‑5%, зокрема у 0,5‑2% здорових людей. В осіб віком від 60 років її діагностують у 4,5‑14,4% випадків, старших за 70 років – у 40%, у пацієнтів після інфаркту міокарда – 8‑13%. Частота ятрогенної АВ-блокади становить 0,5‑3% [4, 12]. Поширеність АВ-блокади ІІІ ступеня досягає максимальних значень в осіб >70 років із супутніми захворюваннями серцево-судинної системи. За статистикою ВООЗ, 17% раптових смертей унаслідок гострої серцевої недостатності походять від АВ-блокади. Серед чоловіків і жінок частота АВ-блокад однакова.
Своєчасна правильна прогностична оцінка ступеня і темпів прогресування АВ-блокади з урахуванням основного захворювання, на тлі якого розвинулася блокада, та рівня ураження провідної системи сприяють запобіганню розвитку хронічної серцевої недостатності й життєво небезпечних ускладнень. Незважаючи на велику кількість рекомендацій, лікарі продовжують стикатися із труднощами у діагностиці та веденні пацієнтів із порушеннями АВ-провідності.
Рівень блокади може перебувати між правим передсердям і АВ-вузлом, у АВ-з’єднанні, на рівні загального стовбура і в ніжках пучка Гіса. Ймовірним є також багаторівневе ураження. Найточнішим методом діагностики для верифікації топографії рівня блокування провідності є внутрішньосерцевий запис електрограми пучка Гіса [11].
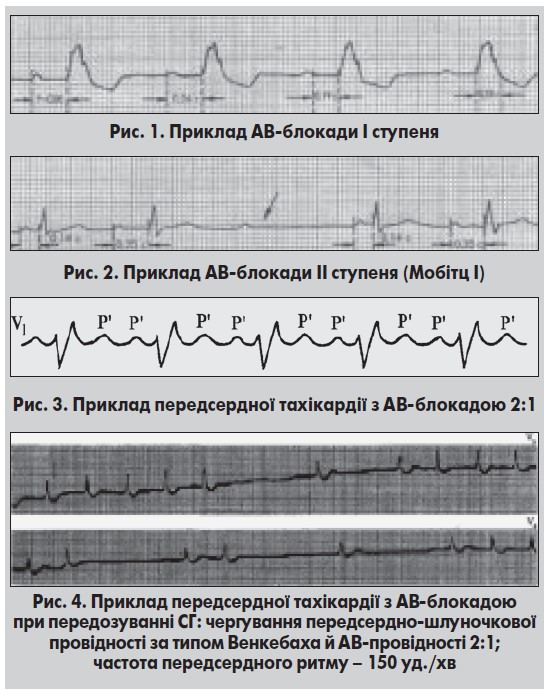 Як самостійний вид брадиаритмій, АВ-блокада І ступеня входить у симптомокомплекс багатьох клініко-електрокардіографічних синдромів (синдроми слабкості синусового вузла, Бругада, подовженого QT), і відсоток її виявлення впродовж останніх років неухильно зростає. АВ-блокада І ступеня може виникати при блокуванні проведення на всіх рівнях, але найчастіше зустрічається вузлова [9]. На ЕКГ (рис. 1) цей вид аритмії проявляється збільшенням інтервалу P-Q(R) >0,20 с, при брадикардії – більш як 0,21 с. Максимальні значення інтервалу можуть досягати 0,5‑0,7 с. Комплекси QRS зазвичай вузькі, співвідношення P: QRS=1:1 [5, 17].
Як самостійний вид брадиаритмій, АВ-блокада І ступеня входить у симптомокомплекс багатьох клініко-електрокардіографічних синдромів (синдроми слабкості синусового вузла, Бругада, подовженого QT), і відсоток її виявлення впродовж останніх років неухильно зростає. АВ-блокада І ступеня може виникати при блокуванні проведення на всіх рівнях, але найчастіше зустрічається вузлова [9]. На ЕКГ (рис. 1) цей вид аритмії проявляється збільшенням інтервалу P-Q(R) >0,20 с, при брадикардії – більш як 0,21 с. Максимальні значення інтервалу можуть досягати 0,5‑0,7 с. Комплекси QRS зазвичай вузькі, співвідношення P: QRS=1:1 [5, 17].
Труднощі в ЕКГ-діагностиці пов’язані з великими інтервалами P-Q(R), коли передсердний зубець нашаровується на зубець Т попереднього комплексу QRS і стає нерозбірливим. Часто такий ритм при суправентрикулярних комплексах QRS оцінюється як ритм АВ-з’єднання [11].
Зазвичай АВ-блокада I ступеня перебігає безсимптомно, проте великі інтервали P-Q(R) можуть мати клінічні прояви [15]. В основі лежать гемодинамічні порушення, викликані скороченням передсердь при ще закритих АВ-клапанах, як-то слабкість, підвищена стомлюваність, запаморочення, головний біль, наростання ознак серцевої недостатності, зниження концентрації уваги, синкопальні стани [16].
У дослідженні О.С. Анцупової та співавт. встановлено, що при тривалості інтервалу P-Q >260 мс відзначається зниження показників серцевої гемодинаміки зі збільшенням переважно лівих камер серця [2]. Аналогічні результати були отримані раніше у дослідженні А.В. Адріанова та співавт. [1].
Частою діагностичною помилкою при передсердних пароксизмальних тахікардіях (ППТ) з АВ-блокадою I ступеня є те, що тахікардія оцінюється як АВ-тахікардія або тріпотіння передсердь (ТП). Для правильної оцінки порушення ритму необхідно визначити частоту шлуночкового ритму, полярність передсердної активності, зробити запис стравохідного відведення або провести фармакологічну блокаду АВ-з’єднання для верифікації передсердної активності [14].
Розвиток або ймовірне посилення ступеня АВ-блокади може спостерігатися у хворих, які приймають дизопірамід, спіронолактон, аміодарон, інгібітори холінестерази [11, 14].
Особливості ведення хворих з АВ-блокадою
Тактика ведення пацієнтів з АВ-блокадою I ступеня:
- За наявності блокади на попередніх ЕКГ, тобто негострій блокаді, слід спостерігати за станом хворого.
- У разі вперше діагностованої блокади варто намагатися встановити можливу причину порушення провідності, як-то ішемія, запальні захворювання, приймання препаратів, що викликають затримку АВ-провідності (β-блокатори, блокатори кальцієвих каналів, серцеві глікозиди).
- При появі блокади у пацієнта з гострим коронарним синдромом (ГКС) необхідно оцінити топіку ураження, насторожливо ставитися до подальшого прогресування порушення АВ-провідності, визначити можливість призначення β-блокаторів.
- Слід мати на увазі, що хворим із наявністю симптоматики може бути показано постійну електрокардіостимуляцію для встановлення нормальної АВ-затримки.
- При ППТ немає протипоказань для проведення її лікування як основного порушення ритму серця.
Причинами АВ-блокад ІІ ступеня 1-го типу (з періодикою Самойлова – Венкебаха, тип Мобітц I) можуть бути функціональні й органічні захворювання, а також збільшення передсердної активності вище точки Венкебаха. Періодика може бути вузловою, стовбуровою, в ділянці ніжок пучка Гіса [9]. На ЕКГ (рис. 2) цей вид аритмії проявляється прогресувальним подовженням інтервалу P-Q із подальшим «випадінням» комплексу QRS, вузькими комплексами QRS, співвідношенням P: QRS>1 [5, 17].
Труднощі представляє ЕКГ діагностика АВ-блокади II ступеня 1-го типу при ППТ. Найчастіше не діагностується передсердна тахікардія, а на перше місце виступає АВ-блокада, що потребує застосування препаратів із позитивним дромотропним ефектом (атропін, еуфілін) [11].
Нерідко порушення ритму трактується як ТП, наслідком чого є відсутність лікувальних заходів, спрямованих на усунення тахікардії (рис. 3). При коротких записах ЕКГ легко пропускаються довгі АВ-періодики.
Слід звернути увагу на АВ-блокаду II ступеня 1-го типу, яка супроводжує передсердну тахікардію, що розвивається при передозуванні серцевих глікозидів (СГ) (рис. 4). Сьогодні це порушення ритму і провідності зустрічається рідко, оскільки хворим призначають малі дози СГ, не здатні спричинити інтоксикацію [11].
Основними критеріями діагностики ППТ з АВ-блокадою II ступеня 1-го типу на тлі інтоксикації СГ є будь-які вказівки на приймання СГ, характерні клінічні свідчення про інтоксикацію, ЕКГ-ознаки впливу СГ (коритоподібні зміщення сегмента S-T) і ППТ з АВ-блокадою [3].
При ГКС розвиток АВ-блокади II ступеня 1-го типу нерідко є наслідком ураження правої коронарної артерії (ПКА). Основна помилка в лікуванні полягає у використанні препаратів, що підвищують частоту серцевих скорочень (ЧСС), як-то атропін, еуфілін [11].
Аналіз ЕКГ після застосування атропіну показав, що у більшості випадків відбувається незначне збільшення шлуночкових комплексів зі збереженням ступеня АВ-блокади. Також слід відзначити іншу реакцію на проведення терапії атропіном – почастішання передсердного (синусового) ритму і погіршення АВ-провідності зі зменшенням шлуночкових відповідей. Ці два типи відповідей на терапію препаратами, які підвищують ЧСС, залежать від основних умов – частоти передсердного ритму і рівня блокади [9].
Тактика ведення хворих з АВ-блокадою II ступеня 1-го типу:
- Слід визначити етіологію і характер (гостра, хронічна) блокади, можливий рівень порушення провідності, частоту шлуночкового ритму (ЧШР), тяжкість основного захворювання серця та клінічні прояви.
- При ППТ необхідно вибрати один з алгоритмів ведення осіб з надшлуночковими тахікардіями. Блокада не потребує лікування.
- У разі ППТ на тлі передозування СГ варто скасувати СГ і вжити заходів, спрямованих на лікування інтоксикації СГ. Блокада не потребує терапії.
- При ураженні ПКА (нижній, задньо-нижній, інфаркт міокарда правого шлуночка) і ЧШР, не нижчій за 40/хв, доцільно провести лікування основного захворювання і спостерігати за пацієнтом. Слід порахувати частоту синусового ритму (зазвичай від 90 до 120) за даними ЕКГ, оцінити й усунути можливі причини, які підтримують високу активність синусового вузла (біль, відносна гіповолемія при правошлуночковій недостатності, лівошлуночкова недостатність).
- У разі ураження лівої коронарної артерії (ЛКА) (при передньому інфаркті міокарда) показано тимчасову ендокардіальну стимуляцію (ВЕКС) [3, 8].
Рівнем АВ-блокади ІІ ступеня 2-го типу (тип Мобітц II) є стовбур або обидві ніжки пучка Гіса [9]. На ЕКГ (рис. 5) цей вид аритмії проявляється «випадінням» комплексу QRS при стабільному інтервалі P-Q, частіше вузькими комплексами QRS, співвідношенням P: QRS>1, може бути 2:1, 3:1 [5, 17].
Частою помилкою є гіпердіагностика даного типу блокади. Її можуть спричинити короткий (3‑4 комплексу QRS) запис ЕКГ, передсердна екстрасистолія, синусова аритмія, а також обмежений час для оцінки ЕКГ.
Тактика ведення хворих з АВ-блокадою II ступеня 2-го типу:
- Слід проводити діагностику на довгих записах ЕКГ.
- Потрібно визначити етіологію та характер (гостра, хронічна) блокади, ЧШР, тяжкість основного захворювання серця і клінічні прояви.
- При ураженні ПКА (нижній, задньо-нижній, інфаркт міокарда правого шлуночка) і ЧШР до 40/хв необхідно провести лікування основного захворювання, спостереження в динаміці, моніторування ЕКГ, розв’язання питання про імплантацію ВЕКС [11].
- У разі ураженні ЛКА (при передньому інфаркті міокарда) показано імплантацію ВЕКС [3, 8, 14].
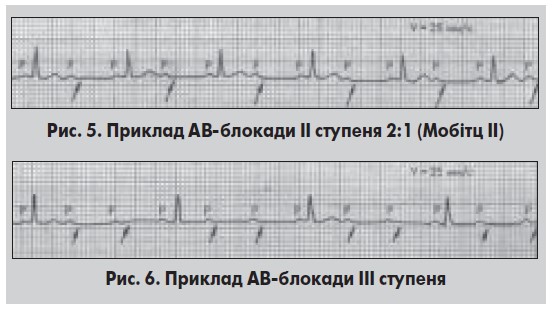 Типові помилки ЕКГ-діагностики при кратності провідності 2:1 полягають в тому, що порушення АВ-провідності не діагностується, коли на ЕКГ перший передсердний зубець, особливо при частому ритмі, накладається на зубець Т. АВ-блокаду із кратною провідністю (3:1) нерідко трактують як АВ-блокаду III ступеня, а за наявності внутрішньошлуночкової блокади (частіше правої ніжки пучка Гіса), незалежно від ЧШР, блокаду оцінюють як дистальну.
Типові помилки ЕКГ-діагностики при кратності провідності 2:1 полягають в тому, що порушення АВ-провідності не діагностується, коли на ЕКГ перший передсердний зубець, особливо при частому ритмі, накладається на зубець Т. АВ-блокаду із кратною провідністю (3:1) нерідко трактують як АВ-блокаду III ступеня, а за наявності внутрішньошлуночкової блокади (частіше правої ніжки пучка Гіса), незалежно від ЧШР, блокаду оцінюють як дистальну.
У зв’язку з ускладненням коректної діагностики типу АВ-блокади із кратною провідністю, при ширині комплексу QRS ≥0,12 с блокаду потрібно визначати як АВ-блокаду II ступеня 2-го типу, за нормальної тривалості QRS – II ступеня 1-го типу з подальшою оцінкою етіології, ЧШР, тяжкості основного захворювання серця і клінічних проявів [11].
АВ-блокада III ступеня, або повна АВ-блокада може виникати при блокуванні провідності на усіх рівнях (в АВ-вузлі, стовбурі та обох ніжках пучка Гіса). На ЕКГ (рис. 6) зубці Р і QRS регулярні, відзначається повна дисоціація збудження передсердь і шлуночків. Жоден зубець Р не пов’язаний із комплексом QRS, частота Р вища за таку QRS [5, 17]. Цей вид блокади спричиняє значне уповільнення ЧСС, розвиток і прогресування серцевої недостатності, виникнення гострої гіпоксії мозку, нападів Морганьї – Адамса – Стокса (МАС) [16].
За даними літератури, у пацієнтів із набутою АВ-блокадою нерідко виявляється діастолічна дисфункція лівого шлуночка, зокрема без ознак порушення систолічної функції. У таких хворих недостатність кровообігу зумовлена порушенням процесів розслаблення і наповнення ЛШ. Наслідком коротких ЕКГ-записів є неможливість їхнього коректного трактування і виявлення потенційних діагностичних помилок [16].
Терапія пацієнтів з АВ-блокадами
Лікування АВ-блокад є одним із найскладніших завдань у кардіології. При цьому мова йде про досить відповідальні рішення, враховуючи серйозне клінічне і прогностичне значення брадиаритмій, агресивність терапії, можливість ускладнень як при її проведенні, так і надмірно пасивній тактиці. Все зазначене вище цілком відноситься до ургентної терапії АВ-блокад, причому в невідкладних випадках зазначені проблеми набувають найбільш вираженого характеру.
Потреба у невідкладній терапії виникає переважно за наявності АВ-блокади II ступеня 2-го типу (з АВ-провідністю 2:1, 3:1). У цих клінічних умовах консервативне лікування не дає ефекту, або ж він нестійкий. Звісно, терапію інфаркту міокарда або міокардиту необхідно проводити, але її антиблокадний ефект слід вважати, швидше, «сюрпризом» із проблематичною перспективою, що потребує постійного контролю. Особливо недоречно намагатися лікувати АВ-блокаду III ступеня, наприклад, преднізолоном. Її можна перевести у неповну АВ-блокаду (II ступеня), але майже неминучим є повернення до III ступеня, і цей перехід здійсниться через «передавтоматичну паузу» (зупинку серця) з невизначеним результатом. Починаючи з АВ-блокади II ступеня 2-го типу (з АВ-провідністю 2:1, 3:1), слід розглядати можливість встановлення штучного водія ритму, оскільки така блокада негативно позначається на стані хворого, а прогресування через передавтоматичну паузу практично неминуче [18].
Підставою для звернення до хірургів є і трифасцикулярні блокади. Зволікання тут може виявитися досить небезпечним. Часом терапевти відстрочують скерування пацієнта до кардіохірурга за наявності повних АВ-блокад, що мають, з їхньої точки зору, доброякісний перебіг (тобто без нападів МАС). Однак при цьому нерідко порушуються відомі показання для встановлення пейсмекера (виразна брадикардія, велика ширина QRS-ідіовентрикулярних комплексів, надвисокий систолічний артеріальний тиск при склерозі аорти, наявність на тлі ідіовентрикулярного ритму шлуночкової гетеротопії з іншого джерела). Помилковими є спроби застосувати для їхнього усунення антиаритмічні засоби з розрахунку на те, що АВ-провідність і так повністю порушено, тому призначення препарату не несе небезпеки. Пригнічення другого гетеротопного джерела може супроводжуватися пригніченням основного ідіовентрикулярного водія ритму, асистолією і смертю хворого. Всі ці обставини – показання для імплантації пейсмекера.
Висновки
Із метою якісної діагностики та ведення хворих з АВ-блокадами, з урахуванням яких можна підвищити ефективність надання медичної допомоги цій групі хворих, рекомендовано:
- При порушеннях серцевої провідності проводити реєстрацію довгого фрагмента ЕКГ («на ритм»), а після проведених лікувальних заходів зняти ЕКГ у динаміці.
- Визначити, чи є таке порушення ритму і провідності таким, що загрожує життю на даний момент. Оцінку слід провести з урахуванням основного захворювання або стану і клінічної картини. Це дозволить швидко перейти до стандартизованого надання допомоги.
- Оцінити, чи може дане порушення ритму і провідності прогресувати та стати загрозливим для життя найближчим часом. З огляду на прогноз слід обрати правильну тактику ведення такого хворого.
- Визначити, чи потрібна спеціалізована допомога. Це дозволить правильно оцінити і розподілити клінічні можливості.
- Зважати на те, що застосування лікарських засобів без показань і усвідомлення їхньої фармакологічної дії може спричинити неконтрольовані наслідки.
Література
1. Адрианов А.В. Клинико-электрографическая характеристика атриовентрикулярных блокад первой степени у детей / А.В. Адрианов, Д.Ф. Егоров, И.М. Воронцов // Вестник аритмологии. – 2001. – № 22. – С. 20‑25.
2. Анцупова Е.С. Атриовентрикулярная блокада I степени у детей: клинические варианты и диагностика / Е.С. Анцупова, Д.Ф. Егоров, А.В. Адрианов, О.Л. Гордеев, Т.К. Кручина, Е.С. Васичкина // Вестник аритмологии. – 2008. – № 52. – С. 57‑62.
3. Аритмии сердца. Механизмы, диагностика, лечение: В 3 т. Т. 1 / под ред. В. Дж. Мандела; пер. с англ. – М.: Медицина, 1996. – 512 с.
4. Болохова И.Л. Исследование электрокардиограмм при выявлении атриовентрикулярной блокады 1, 2 и 3 степеней / И.Л. Болохова, О.Е. Семенищева // Современные проблемы науки и образования. – 2013. – № 2. – С. 1‑8.
5. Гуревич М.А. Атриовентрикулярные блокады (систематизация, диагностика, неотложная терапия). Лекция / М.А. Гуревич // Медицинский алфавит. – 2017. – № 1 (4). – С. 12‑14.
6. Дощицин В.Л. Блокады сердца / В.Л. Дощицин. – М.: Медицина, 1979. – 200 с.
7. Исаков И.И. Клиническая электрокардиография (нарушения сердечного ритма и проводимости): руководство для врачей / И.И. Исаков, М.С. Кушаковский, Н.Б. Журавлева. – 2-е изд., переработанное и дополненное. – Л.: Медицина, 1984. – 272 с.
8. Корзун А.И. Лечение нарушений ритма сердца / А.И. Корзун, А.А. Фролов, А.М. Подлесов. – [Электронный ресурс] // Режимдоступа: http://www.cardiosite.ru
9. Кушаковский М.С. Аритмии сердца (Расстройства сердечного ритма и нарушения проводимости. Причины, механизмы, электрокардиографическая и электрофизиологическая диагностика, клиника, лечение): руководство для врачей / М.С. Кушаковский. – 2-е изд., дополненное, расширенное и частично переработанное. – СПб.: ИКФ «Фолиант», 1999. – 640 с.
10. Кэмм А. Дж. Болезни сердца и сосудов. Руководство Европейского общества кардиологов / А. Дж. Кэмм, Т.Ф. Люшер, П.В. Серруис. – М., 2011. – С. 1688‑1693.
11. Лукьянова И.Ю. Ведение больных с нарушением атриовентрикулярного проведения на догоспитальном этапе: ошибки и нюансы / И.Ю. Лукьянова// Скорая медицинская помощь. – 2012. – № 2. – 51‑57.
12. Орлов В.Н. Руководство по электрокардиографии / В.Н. Орлов. – 9-е изд. – М.: ООО «Медицинское информационное агентство», 2017. – С. 481‑490.
13. Руководство по функциональной диагностике в кардиологии. Современные методы и клиническая интерпретация / Под ред. Ю.А. Васюка. – М.: Практическая медицина, 2012. – С. 127‑135.
14. Сулимов В.А. Методические рекомендации. Алгоритм диагностики и лечения аритмий на догоспитальном этапе / В.А. Сулимов. – 2011. – Сулимов В.А. Методические рекомендации. Алгоритм диагностики и лечения аритмий на догоспитальном этапе / В.А. Сулимов // Неотложная терапія. – 2011. – № 3‑4. – С. 8‑19.
15. Трешкур Т.В. Атриовентрикулярные блокады (клиника, диагностика, лечение) / Т.В. Трешкур. – СПб.: ИНКАР, 2004. – 80 с.
16. Трешкур Т.В. Атриовентрикулярные блокады: клиника, диагностика, показания к электрокардиотерапии / Т.В. Трешкур, Э.Р. Бернгардт; под ред. Е.В. Шляхто. – М.: Диля, 2009 – С. 65‑72.
17. https://medinfo.live/kardiologiya_730/atrioventrikulyarnaya-blokada24196.html
18 http://www.noav.ru/?p=157
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 1 (74) 2021 р.



