8 липня, 2015
Хірургічне лікування стійкої обструкції порожнини носа у пацієнтів з алергічним ринітом
До хронічної обструкції порожнини носа можуть призвести такі стани: викривлення носової перетинки, вазомоторний і персистуючий алергічний риніт, поліпозний риносинусит, медикаментозний риніт, доброякісні і злоякісні пухлини носа й пазух та ін. Гостра обструкція порожнини носа частіше зустрічається при гострих респіраторних вірусних інфекціях (ГРВІ) та інтермітуючому алергічному риніті.
Частота викривлень носової перетинки під час профілактичних оглядів населення становить 68% (С.З. Піскунов і співавт., 2004). Багато авторів стверджують, що вазомоторний риніт має кожна третя людина на планеті, із кожним роком збільшення частоти цієї патології є неухильним (А.С. Лопатін, 2005; Д.І. Заболотний, М.Б. Крук, 2013). Частота реєстрації алергічного риніту становить 18-38%, а серед дитячого населення – понад 40% (Д.І. Заболотний і співавт., 2005; Н. Міщенко, 2013; U. Wahn і співавт., 2009). У структурі ЛОР-патології на поліпозний риносинусит припадає 5-25% (В.І. Попович, 2012). Якщо здійснити нескладний математичний аналіз наведених цифр, а також підключити власний досвід кожного фахівця, стає очевидним, що близько 40% хворих мають дві і більше причин порушення носового дихання.
Саме по собі майже кожне захворювання вазомоторної та запальної природи може мати легкі та середньої тяжкості ступені перебігу або компенсовані й субкомпенсовані механізми регулювання патологічного процесу. Викривлення носової перетинки також може бути з порушенням і без порушення носового дихання. Отже, питання про те, який саме стан носових структур і якою мірою впливає на порушення носового дихання в конкретного пацієнта, набуває надзвичайної актуальності.
Викривлення носової перетинки вважається морфологічним дефектом порожнини носа, а інші стани – більш-менш функціональними порушеннями носового дихання (окрім, звісно, пухлин носа і пазух). Показник неефективного лікування хворих із порушенням носового дихання з поєднаною патологією носа збільшується, якщо акцент у лікуванні перенести на хірургічну корекцію анатомічного дефекту як на найбільш очевидний момент, а також якщо хірургічна корекція виводиться на перше місце в часовому аспекті.
Метою нашого дослідження було визначення тактики проведення хірургічної корекції носової перетинки у пацієнтів із її викривленням, які страждають на алергічний і вазомоторний риніт, а також підвищення позитивного ефекту від хірургічного лікування за умов передопераційної підготовки таких хворих.
135 пацієнтів із викривленням носової перетинки, алергічним ринітом із вазомоторним компонентом були розподілені на 3 групи. Перша група – 44 пацієнти (22 жінки і 22 чоловіки віком від 21 до 45 років), які підлягали хірургічній корекції викривлення носової перетинки. Другу групу становили 52 пацієнти (28 жінок і 24 чоловіки віком від 18 до 42 років). Третя група – 39 пацієнтів (17 жінок і 22 чоловіки віком від 18 до 52 років), яким перед припустимим хірургічним лікуванням пропонувалося здійснення алергенспецифічної діагностики з метою вжиття елімінаційних заходів і проведення протиалергічної терапії на фоні поступового припинення використання місцевих деконгестантів. Однак пацієнтам другої групи не вдалося уникнути застосування місцевих судинозвужувальних крапель, а пацієнти третьої групи протягом не менш ніж півторамісячного періоду до припустимого хірургічного втручання не користувалися ними. Зауважимо, що в дослідження не включалися пацієнти зі складними травматичними викривленнями носової перетинки та справжньою гіпертрофією нижніх носових раковин.
Для постановки діагнозу використовували такі методи дослідження: збір скарг, анамнезу, огляд за допомогою ендоскопічної техніки, риноманометрію, шкірні (прик-тест) або лабораторні (імунотермістометрія) методи алергенспецифічної діагностики. Особливу увагу приділяли визначенню вазомоторного компонента. Під час збору анамнезу акцентували увагу на наявності в молодому віці або на сьогодні симптомів вегетосудинної дистонії, вираженому перемежуванні закладеності носа, більш утрудненому носовому диханні в горизонтальному положенні та менш утрудненому – при фізичному навантаженні. Також не ігнорували факт використання тією чи іншою мірою місцевих деконгестантів і розцінювали його як доказ наявності вазомоторного компонента якщо не в минулому, то тепер.
Припинення контакту з алергеном досягалося за допомогою носового душу та елімінації причинного алергену. Протиалергічну терапію проводили антигістамінними препаратами другого покоління і топічними кортикостероїдами. У разі неможливості елімінаціїї причинного алергену (наприклад, домашній пил, пилкові алергени) призначали специфічну імунотерапію. При лікуванні цілорічного алергічного риніту оперативне втручання відкладали на 3-6 міс з метою виконання операції в період прийому підтримуючої дози алергену. Якщо специфічну імунотерапію проводили пилковими алергенами, то час хірургічного втручання додатково коригували періодом пилкування причинних рослин: операцію не виконують у період гострих проявів алергічного запалення. Хірургічне лікування передбачало різні модифікації часткової резекції носової перетинки та підслизової резекції носових раковин. Через 3 тиж після оперативного втручання до схеми лікування пацієнтів першої групи додавали протиалергічну терапію. Крім того, усім пацієнтам першої і другої груп вдалося припинити використання судинозвужувальних носових крапель. Найчастіше, незважаючи на післяопераційний набряк, це вдавалося завдяки істотному зменшенню розмірів нижніх носових раковин після вазотомії. На наш погляд, для пацієнтів, які раніше не могли відмовитися від застосування місцевих деконгестантів, найкращим часом для цього є післяопераційний період.
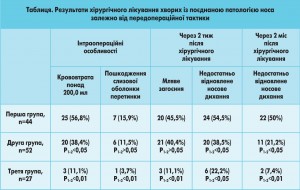
Порівняння результатів лікування в різних групах здійснювалося на інтраопераційному етапі, через 2 тиж і через 2 міс після хірургічного втручання. Слід зазначити, що 12 із 39 (30,8%) пацієнтів третьої групи після проведення консервативної терапії з відмовою від застосування місцевих деконгестантів не потребували корекції носової перетинки. Цей факт було підтверджено риноманометричним дослідженням у динаміці. Інтраопераційні особливості оцінювали за двома критеріями: крововтрата та інтраопераційне пошкодження слизової оболонки носової перетинки. За 2 тиж звертали увагу на процес загоєння та відновлення носового дихання. Через 2 міс остаточно оцінювали повноцінність носового дихання. Отримані результати наведено в таблиці.
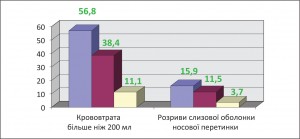
Отже, пацієнтів, у яких крововтрата перевищує 200,0 мл, у групі хворих, які лікувалися передусім хірургічним способом, у 1,5 раза більше, ніж серед хворих, у яких перед операцією діагностували та лікували алергічний риніт (при р<0,05), і в 5 разів більше, ніж серед хворих, які перед операцією контролювали алергічний риніт і відмовилися від застосування місцевих деконгестантів (при р<0,01).
Кількість пацієнтів з інтраопераційними розривами слизової оболонки носової перетинки, які лікувалися насамперед хірургічним способом, перевищує таку хворих, у яких перед операцією діагностували та лікували алергічний риніт, але різниця є недостовірною (р>0,05). Пацієнтів з інтраопераційними розривами слизової оболонки носової перетинки, які лікувалися передусім хірургічним способом, у 4,3 раза більше, ніж хворих, які перед операцією контролювали алергічний риніт і відмовилися від використання місцевих деконгестантів (при р<0,01). Різницю між перебігом хірургічного втручання серед різних груп пацієнтів представлено на рисунку 1.
Під час порівняльного аналізу стану загоєння через 2 тиж після хірургічного втручання виявлено, що відсоток пацієнтів із млявим загоєнням у групі хворих, які лікувалися передусім хірургічним способом, дещо вищий (45,5%), ніж серед хворих, у яких перед операцією діагностували та лікували алергічний риніт (40,4%), але різниця не істотна (р>0,05). Відсоток пацієнтів із млявим загоєнням серед хворих, які перед операцією контролювали алергічний риніт і відмовилися від застосування місцевих деконгестантів, у 4 рази менший, ніж серед пацієнтів, які лікувалися передусім хірургічним способом (р<0,01).
Недостатньо відновлене носове дихання через 2 тиж після хірургічного лікування в 1,5 раза частіше зустрічалося в пацієнтів, які лікувалися передусім хірургічним способом, ніж у хворих, у яких перед операцією діагностували та лікували алергічний риніт, і майже в 2,5 раза частіше, ніж серед тих, хто перед операцією контролював алергічний риніт і відмовився від застосування місцевих деконгестантів (р<0,05). Різницю в стані загоєння та відновленні носового дихання через 2 тиж після хірургічного лікування серед різних груп пацієнтів представлено на рисунку 2.
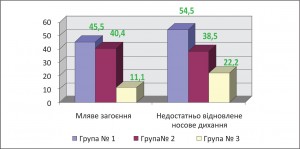 Рис. 2. Структура процесів загоєння та відновлення носового дихання через 2 тиж після хірургічного лікування серед різних груп порівняння
Рис. 2. Структура процесів загоєння та відновлення носового дихання через 2 тиж після хірургічного лікування серед різних груп порівнянняНарешті, відсоток пацієнтів із недостатньо відновленим носовим диханням через 2 міс після хірургічного лікування (згідно зі скаргами та даними риноманометрії) з групи хворих, які лікувалися передусім хірургічним способом, у 1,5 раза перевищує показники групи, у якій перед операцією діагностували та лікували алергічний риніт (р<0,05). Частота недостатнього відновлення носового дихання серед хворих, які перед операцією контролювали алергічний риніт і відмовилися від застосування місцевих деконгестантів, була в 4,3 раза меншою, ніж у групі, де хворих лікували передусім хірургічним способом, що показало високий ступінь вірогідності (р<0,01). Різницю між ступенем відновлення носового дихання через 2 міс після лікування серед різних груп пацієнтів представлено на рисунку 3.
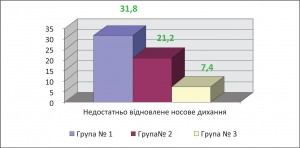 Рис. 3. Структура показника відновлення носового дихання через 2 міс після лікування серед різних груп порівняння
Рис. 3. Структура показника відновлення носового дихання через 2 міс після лікування серед різних груп порівнянняВисновки
1. 30,8% пацієнтів із викривленням носової перетинки, алергічним ринітом із вазомоторним компонентом, які перед пропонованим хірургічним втручанням контролювали алергічний процес (елімінація причинного алергену, протиалергічна фармакотерапія та/або алергенспецифічна терапія) і відмовилися від застосування місцевих деконгестантів, уникнули оперативного лікування.
2. Результати першочергового хірургічного втручання при викривленнях носової перетинки з порушенням носового дихання на фоні алергічного риніту з вазомоторним компонентом у 5 разів гірші, ніж за умов усунення запального та набрякового процесів у порожнині носа перед операцією.
3. Схильність до інтраопераційних розривів слизової оболонки носової перетинки достовірно вища серед пацієнтів із поєднаною патологією носової порожнини, у яких протиалергічна терапія або відмова від застосування інтраназальних деконгестантів були проведені в післяопераційному періоді.
4. Використання місцевих деконгестантів перед септотомією і вазотомією достовірно підвищує ризик більшої крововтрати під час операції, а також млявого загоєння та незадовільного відновлення носового дихання.
5. Усім пацієнтам з викривленням носової перетинки, які мають порушення носового дихання й анамнез, обтяжений алергічними захворюваннями або підозрою на них (сумнівний спадковий алергологічний анамнез), необхідно здійснювати передопераційну алергенспецифічну діагностику з метою елімініції причинного алергену та призначення протиалергічної або алергенспецифічної терапії.