18 вересня, 2021
Профілактика когнітивних розладів у пацієнтів із судинними захворюваннями мозку
Наукові дослідження останніх років демонструють, що судинні захворювання головного мозку значно збільшують ризик клінічної деменції. Про зв’язок судинної патології з деменцією, а також особливості діагностики й терапевтичної стратегії розповів у своїй доповіді «Серцево-судинна терапія та когнітивні розлади», що пролунала під час телемосту «Наслідки пандемії: long-COVID. Трагедія «далекобійників» (17 червня), президент Всеукраїнського громадського об’єднання «Всеукраїнська антигіпертензивна асоціація», завідувач відділення вторинної легеневої гіпертензії ДУ «ННЦ «Інститут кардіології ім. М.Д. Стражеска НАМН України» (м. Київ), доктор медичних наук, професор Юрій Миколайович Сіренко.
 Деменція є наслідком сукупного впливу декількох патологій головного мозку, включаючи захворювання судин. За статистикою, в середньому від 20 до 30% усіх випадків припадають саме на васкулярну деменцію.
Деменція є наслідком сукупного впливу декількох патологій головного мозку, включаючи захворювання судин. За статистикою, в середньому від 20 до 30% усіх випадків припадають саме на васкулярну деменцію.
Загалом поширеність деменції становить 5-10% у осіб віком понад 65 років. При цьому вона збільшується в 2 рази на кожні 5,5 років віку. В Україні цей показник є високим. Зокрема, встановлений стандартизований коефіцієнт поширеності деменції серед мешканців Києва віком понад 60 років сягає 10,4%.
Спектр уражень головного мозку, які відбуваються при артеріальній гіпертензії (АГ), є доволі широким: інсульт, субклінічні інфаркти мозку, німі інфаркти мозку, ураження білої речовини, когнітивні ураження, атрофія головного мозку, мікрокрововиливи.
Патогенез когнітивних порушень у хворих на АГ включає фактори, зумовлені інсультом, структурні, функціональні й фармакологічні чинники, а також власне АГ. Останнім часом з’являється дедалі більше наукових доказів зв’язку АГ з розвитком деменції в середньому та похилому віці.
До клінічних причин формування деменції належать ураження великих судин, ураження малих судин, ішемічно-гіпоксична судинна деменція та геморагічна деменція. АГ і судинну деменцію пов’язують функціональні й морфологічні порушення.
Поширеність деменції до та після інсульту
- 10-20% людей із гострим інсультом мають ознаки деменції до виникнення інсульту.
- Близько 50% людей із першим гострим інсультом відчувають певні когнітивні порушення.
- Частка людей, які мають ознаки деменції після інсульту, коливається від 7 до 40% залежно від різних факторів.
- Треба пам’ятати, що наявність в анамнезі інсульту збільшує ризик розвитку деменції в майбутньому. До відомих провісників деменції після інсульту належать:
- більший / тяжчий інсульт;
- інсульти у стратегічних ділянках мозку;
- передінсультна деменція;
- більший вік і нижчий рівень освіти;
- субклінічні цереброваскулярні захворювання.
Серед людей похилого віку німа, або субклінічна, цереброваскулярна хвороба є поширенішою, ніж клінічний інсульт. Такий стан – наслідок підвищеного артеріального тиску (АТ), тому при своєчасній корекції останнього йому можна запобігти.
Німі інфаркти мозку підвищують ризик зниження когнітивних функцій. Роттердамське дослідження, в якому взяли участь понад 1 тис. пацієнтів віком від 60 до 90 років, показало, що в осіб із німими інфарктами зниження когнітивних функцій мозку та розвиток деменції настають швидше порівняно з тими, в кого німих інфарктів не спостерігалося.
Юрій Миколайович наголосив, що абсолютною ознакою підвищеного ризику розвитку деменції є ураження білої речовини: ступінь цього ураження чітко корелює зі ступенем зниження когнітивних функцій. Це саме стосується й кількості повторних мікроінфарктів головного мозку. Зокрема, 1-2 випадки підвищують ризик деменції в 1,13 раза, але якщо мікроінфаркти відбуваються понад 2 рази, то ризик зростає майже в 5 разів.
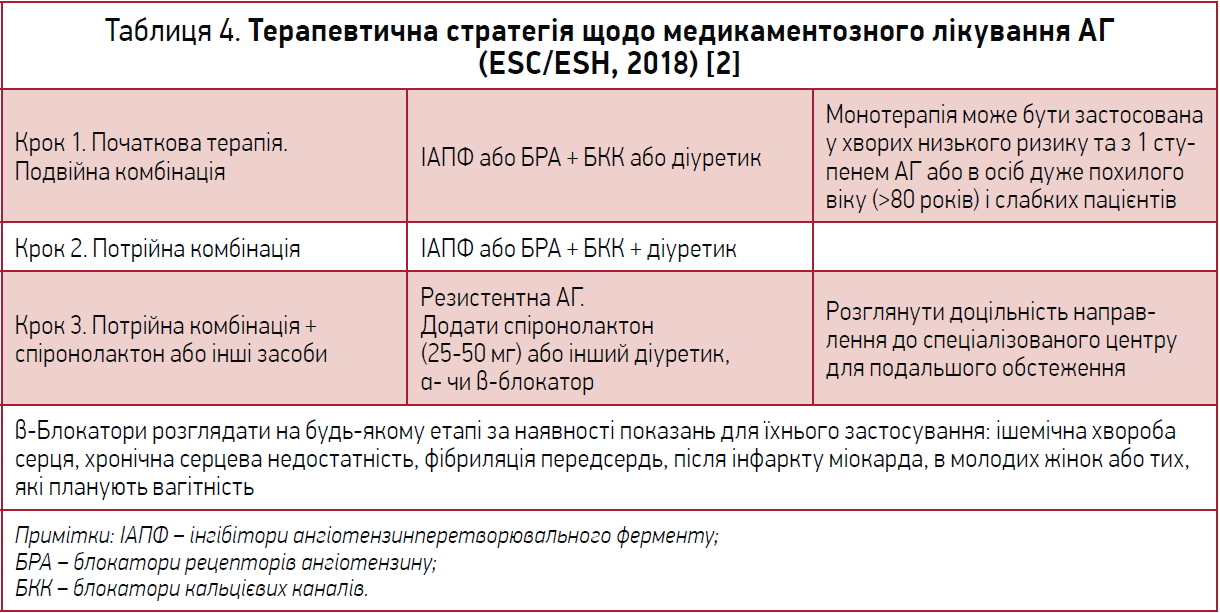
Переходячи до питання терапії судинних патологій мозку, що призводять до когнітивних порушень, професор повідомив, що у 2011 році Американською асоціацією серця й Американською асоціацією інсульту (AHA/ASA) запропоновано настанову для лікарів «Судинна підтримка когнітивних порушень і деменції». Починається вона з рекомендацій щодо профілактики, зокрема модифікації способу життя (табл. 1, 2).
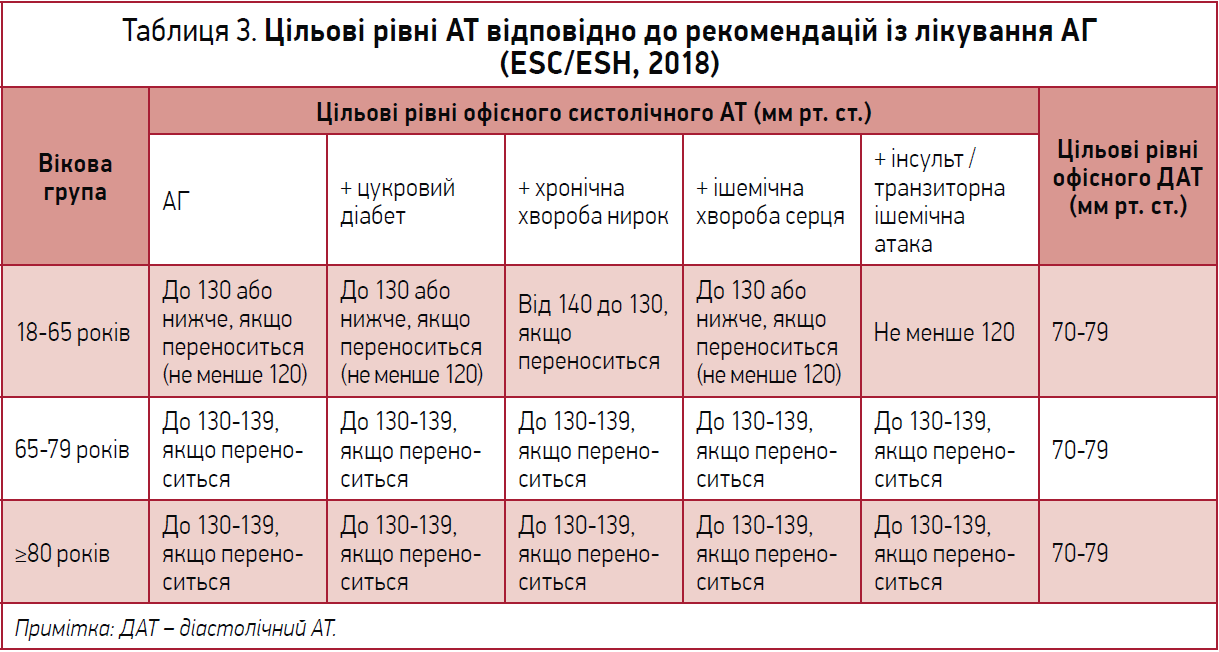
У рекомендаціях Європейського товариства кардіологів і Європейського товариства гіпертензії з лікування АГ (ESC/ESH, 2018) наведено цільові рівні АТ (табл. 3).
Вторинна профілактика інсульту має відбуватися за мнемонічним правилом А-В-C-D-E, де:
A – antiaggregants and anticoagulants (антиагреганти й антикоагулянти);
B – blood pressure-lowering medications
(препарати, що знижують АТ);
C – cessation of cigarette smoking, cholesterol-lowering medications, carotid revascularizations (припинення куріння сигарет; застосування ліків, які знижують рівень холестерину;
реваскуляризація сонних артерій);
D – diet (дієта);
E – exercise (фізичні вправи).
Дослідження PATS (Post-Stroke Antihypertensive Treatment), в якому взяли участь 5665 пацієнтів (середній вік – 60 років, період спостереження – 2-3 роки, лікування індапамідом 2,5 мг або плацебо) показало, що зниження АТ на 5/2 мм рт. ст. сприяло зменшенню ризику повторних інсультів на 20% і загальної смертності на 9% [1].
Інше дослідження (PROGRESS, 2001) продемонструвало, що активна антигіпертензивна терапія зменшувала ризик повторного інсульту в середньому на 28%, причому ця величина залежала від початкового рівня АТ: щовищим він був, то сильнішим був ефект антигіпертензивної терапії. Зокрема, при початковому рівні АТ ≥160 мм рт. ст. ризик повторного інсульту зменшувався в середньому на 39%.
Торік у США була проведена масштабна оцінка частоти призначення антигіпертензивних препаратів хворим, які перенесли інсульт і мали АГ (проаналізовано близько 5 млн випадків). З’ясувалося, що відповідна терапія призначалася у 84,7% випадків. Однак ефективний контроль АТ спостерігався лише в 37,1% пацієнтів [3].
Професор Ю. М. Сіренко коротко зупинився на питанні впливу статинів на ризик розвитку інсульту (первинна профілактика). Дослідження ASCOT свідчить, що аторвастатин у дозі 10 мг знижує ризик інсульту на 27% [4]. В іншому дослідженні (JUPITER) було показано, що розувастатин знижує ризик інсульту на 51% [5].
У дослідженні SPARCL (статини та вторинна профілактика інсульту) аторвастатин у дозі 80 мг знижував ризик нефатального інсульту на 13%, фатального – на 43%. Нові дослідження ефективності статинів для профілактики хвороби Альцгеймера, деменції та хвороби Паркінсона також показали зменшення ризику розвитку цих захворювань.
Що стосується ацетилсаліцилової кислоти й інших нестероїдних препаратів з антиагрегантною дією, то дослідження не виявили їхньої ефективності в профілактиці деменції.
Висновки
- Судинні захворювання збільшують ризик клінічної деменції.
- Низка цереброваскулярних фенотипів (клінічних або субклінічних) підвищують ризик розвитку деменції в майбутньому й можуть мати кумулятивний ефект.
- Традиційні серцево-судинні фактори ризику збільшують ризик розвитку деменції, незалежно від ризику інсульту, на який вони впливають.
- Оскільки одноцільові клінічні дослідження щодо зменшення судинного ризику не показали стабільного успіху в зниженні ризику деменції, багатоцільова стратегія має більше шансів на успіх.
Список літератури знаходиться в редакції.
Підготував Олександр Соловйов