27 листопада, 2021
Периндоприл та його фіксовані комбінації у сучасній терапії: кому, для чого, як?
Інгібітори ангіотензинперетворювального ферменту (ІАПФ) знижують артеріальний тиск (АТ) дозозалежно. Периндоприл у дозах 2, 4, 8 мг/добу забезпечує пропорційне зниження систолічного та діастолічного АТ (Speirs C. et al., 1998). Однак у кардіології периндоприл більше відомий своїми органопротекторними властивостями, які реалізуються незалежно від дози та ступеня зниження АТ.
Блокада ключового ферменту ренін-ангіотензинової системи (РАС), що досягається регулярним прийомом периндоприлу, сповільнює процеси ремоделювання шлуночків серця та судин у пацієнтів з артеріальною гіпертензією (АГ), ішемічною хворобою серця (ІХС), серцевою недостатністю (кардіопротекція й ангіопротекція), а також захищає гломерулярний апарат нирок, що вкрай важливо при поєднанні АГ із цукровим діабетом (ЦД) (нефропротекція). Крім того, доведена здатність периндоприлу в поєднанні з індапамідом запобігати гострим порушенням мозкового кровообігу (церебропротекція).
Згідно з рекомендаціями Європейського товариства кардіологів щодо ведення пацієнтів з АГ (2018), більшості хворих показана комбінована терапія двома чи трьома антигіпертензивними засобами. Основу комбінацій складають антагоністи РАС – інгібітори ангіотензинперетворювального ферменту (ІАПФ) або блокатори рецепторів ангіотензину (сартани). Що стосується другого компонента, то оптимальними для більшості пацієнтів з гіпертензією є тіазидний / тіазидоподібний діуретик або блокатор кальцієвих каналів.
Найпереконливіша доказова база зібрана для комбінації периндоприлу з тіазидоподібним діуретиком індапамідом, яка стала однією з найпопулярніших у кардіології. Індапамід чинить судинорозширювальну дію за допомогою стимуляції синтезу простацикліну в ендотелії та простагландину Е2 в нирках, а периндоприл блокує механізми підвищення АТ через блокаду синтезу ангіотензину II. Поєднання синергічних механізмів дозволяє зменшити дозування кожного з компонентів фіксованої комбінації, а також ризик побічних ефектів.
Синергічні ефекти зниження АТ й органопротекції також має комбінація периндоприл (4-8 мг) + амлодипін (5-10 мг). Блокатор кальцієвих каналів чинить антиішемічну дію, тому таку комбінацію доцільно обирати для пацієнтів з АГ та ІХС. Окрім того, амлодипін має власну нефропротекторну дію і виявив потужний ефект щодо добової варіабельності АТ, а це розглядається як незалежний фактор ризику розвитку ускладнень АГ, зокрема інсульту (Sethi B. K. et al., 2017).
Розглянемо детальніше, як ефекти периндоприлу та його комбінацій реалізуються в покращенні клінічного прогнозу визначених груп кардіологічних пацієнтів.
Запобігання ускладненням гіпертензії та ЦД
ЦД 2 типу приблизно вдвічі збільшує ризик серцево-судинних подій у чоловіків і в 3 рази – в жінок, а при поєднанні з АГ загроза потенційно фатальних подій (інфаркту міокарда (ІМ), інсульту) зростає в 4 рази порівняно з популяцією без діабету (Mogensen J., 2003). У сучасних клінічних настановах рекомендовано пацієнтам з коморбідністю АГ і ЦД призначати інгібітори РАС як препарати першої лінії у комбінації з діуретиками. Важливу роль відіграє нефропротекторний ефект ІАПФ. Діабетична нефропатія – провісник судинних ускладнень. Рання блокада РАС дає можливість стримати прогресування нефропатії на стадії мікроальбумінурії. Периндоприл у цьому сенсі має надійну доказову базу.
Ефекти низькодозової комбінації периндоприлу з індапамідом щодо альбумінурії у пацієнтів із ЦД й АГ вивчені в рандомізованому плацебо-контрольованому міжнародному багатоцентровому дослідженні PREMIER. З-поміж 481 хворого (середній вік складав 59±9 років) 77% до участі в дослідженні отримували лікування АГ (але без досягнення адекватного контролю), а також мали початково підвищений АТ до 180/110 мм рт. ст. й альбумінурію. Учасників розподілили до груп терапії фіксованою комбінацією периндоприл + індапамід (початкові дози – 2 і 0,625 мг відповідно) або еналаприлом (початкова доза – 10 мг/добу). Через 12 тиж, орієнтуючись на показники АТ, за потреби дози підвищували до 8/2,5 мг/добу для комбінації периндоприл + індапамід (максимальна доза) і до 40 мг еналаприлу в групі порівняння. Протягом наступного року спостереження 39% хворих групи комбінованої терапії залишалися на стартовій дозі (2/0,625 мг), 30% приймали комбінацію з дозуванням 4/1,25 мг, інші (31% учасників) отримували максимальні 8/2,5 мг. Комбінована терапія не лише достовірно краще знижувала АТ із досягненням цільових показників, а й зменшувала добову екскрецію альбуміну із сечею на 42% порівняно із 27% у групі еналаприлу, причому перевага комбінації периндоприл + індапамід щодо стримування діабетичної нефропатії зберігалася незалежно від досягнутого зниження АТ.
Наймасштабнішим проєктом з вивчення комбінації периндоприлу з індапамідом щодо профілактики судинних ускладнень ЦД стало дослідження ADVANCE за участю >11 тис. пацієнтів. Учасників випадково розподіляли до груп лікування комбінацією периндоприлу з індапамідом з початковою дозою 2/0,625 мг із переходом на 4/1,25 мг із 4-го місяця або плацебо на додаток до тієї терапії, яка була призначена раніше. Також перевірялася гіпотеза агресивного контролю глікемії до досягнення цільового вмісту глікозильованого гемоглобіну ≤6,5%.
У результаті за термін спостереження, який склав у середньому 4,3 року, відносний ризик великих макро- чи мікросудинних подій, включаючи серцево-судинну смерть, нефатальний ІМ або інсульт, розвиток або прогресування діабетичних уражень сітківки ока чи нирок, достовірно знизився в групі додаткової комбінованої терапії на 9% порівняно із групою плацебо. Ризик смерті від серцево-судинних причин знизився на 18%, а загальна смертність – на 14%.
Автори дослідження ADVANCE в своїх висновках зазначили, що застосування фіксованої комбінації периндоприлу з індапамідом при поєднанні АГ і ЦД рятує одне життя на 79 призначень незалежно від того, які ще гіпотензивні препарати початково приймали пацієнти та який вони мали рівень АТ (Patel A. et al., 2007).
Результати дослідження ADVANCE надовго визначили домінантну стратегію антигіпертензивної та гіпоглікемічної терапії у пацієнтів із ЦД 2 типу і вперше детально розкрили її потенціал щодо покращення прогнозу. Додаткові аналізи даних популяції ADVANCE підтвердили, що сприятливий вплив терапії комбінацією периндоприл + індапамід на виживаність пацієнтів і частоту серцево-судинних подій зберігається в різних підгрупах: віком <65 і >75 років незалежно від загального серцево-судинного ризику, що визначається відповідно до європейських рекомендацій (за шкалою SCORE), а також незалежно від діабетичного стажу, стану когнітивних функцій, інших клінічних характеристик. Окрім того, абсолютне зниження ризику було навіть більш вираженим у хворих з високим ризиком, нефропатією і в старшій віковій підгрупі (Chalmers J., Arima H., 2010).
Захист від повторних інсультів
У рандомізованому плацебо-контрольованому дослідженні PROGRESS пацієнтам з перенесеним інсультом або транзиторною ішемічною атакою в анамнезі призначали периндоприл у дозі 4 мг/добу, а за потреби (на думку лікаря) приєднували індапамід для посилення гіпотензивного ефекту. За 4 роки спостереження в групі активної терапії частота повторних інсультів була достовірно на 28% нижчою, ніж у групі плацебо. Наразі ефект профілактики інсульту доведений для всіх гіпотензивних засобів і пояснюється переважно досягненням контролю АТ. Однак варто зазначити, що в дослідженні PROGRESS комбінація периндоприлу й індапаміду однаковою мірою знижувала ризик повторних мозкових катастроф як у пацієнтів із початково високими показниками АТ, так і в осіб без гіпертензії. За результатами дослідження PROGRESS підраховано, що в разі призначення тривалої терапії периндоприлом можна попередити один інсульт на 14 пацієнтів і ще одну будь-яку серцево-судинну подію на 11 хворих.
Дбайлива антигіпертензивна терапія для пацієнтів віком >75 років
У похилому віці підвищена жорсткість судин диктує особливо обережний підхід до контролю АТ. Європейське товариство кардіологів у настанові з діагностики та лікування АГ (2018) рекомендує у пацієнтів віком >65 років підтримувати систолічний АТ у межах 130-140 мм рт. ст. і діастолічний АТ у межах до 80 мм рт. ст. У цій віковій групі систолічний АТ не слід знижувати до <120 мм рт. ст.
Стратегії лікування АГ у пацієнтів старшої вікової групи вивчалися в дослідженні HYVET (середній вік учасників – 83 роки). Призначали індапамід 1,5 мг і периндоприл (2-4 мг) до досягнення цільового АТ <150/80. Хоча сьогодні експерти вважають такі цільові значення занадто консервативними, ця стратегія протягом 4 років знижувала загальну смертність на 30%, частоту фатальних і нефатальних інсультів – на 21%, інсультів зі смертельним наслідком – на 39%, частоту випадків розвитку СН – на 64%. Отже, АГ у похилому віці є ще однією клінічною групою для застосування низькодозової комбінації периндоприлу й індапаміду з доведеним покращенням прогнозу.
Клінічний портрет пацієнта для призначення комбінацій з периндоприлом
Відповідно до сучасних європейських рекомендацій з терапії АГ і доказової бази, складаються клінічні портрети хворих, котрим доцільно призначати комбінацію периндоприл + індапамід або периндоприл + амлодипін:
• неускладнена АГ, особливо в пацієнтів із захворюваннями нирок в анамнезі чи в близьких родичів (для профілактики нефропатії);
• перенесений інсульт або транзиторна ішемічна атака на тлі АГ;
• АГ на тлі стабільної ІХС, АГ з ознаками гіпертрофії лівого шлуночка (для уповільнення ремоделювання серця, профілактики миготливої аритмії);
• поєднання АГ і ЦД 2 типу (особливо за наявності мікроальбумінурії) у будь-якому віці незалежно від вихідних показників АТ (у поєднанні з адекватним контролем глікемії);
• АГ у пацієнтів віком >75 років (периндоприл + індапамід).
Роль і місце монопрепаратів периндоприлу. Блокада РАС у пацієнтів з ІХС та ХСН
Пацієнти з ІХС, серцевою недостатністю (СН), перенесеним ІМ зазвичай уже отримують терапію бета-блокаторами та діуретиками, а приєднання периндоприлу, продиктоване необхідністю блокади РАС, посилює ефекти кардіо- й ангіопротекції, запобігає новим серцево-судинним подіям. ІХС і, зокрема, перенесений ІМ є основною причиною розвитку СН. У разі СН зі зниженою фракцією викиду лівого шлуночка (також відома як систолічна СН) потужний гіпотензивний ефект уже не потрібен, а інгібування РАС і покращення прогнозу периндоприл забезпечує у будь-якій дозі. За рекомендаціями Європейського товариства кардіологів з діагностики і лікування СН (2021), ІАПФ – препарати першої лінії, які слід на постійній основі приймати всім хворим на СН зі зниженою фракцією викиду (крім пацієнтів із непереносимістю або протипоказаннями) для зменшення ризику госпіталізації та смерті (клас рекомендації І, рівень доказів А).
Фібриляція передсердь (ФП), широко відома також як миготлива аритмія, є найчастішим коморбідним порушенням серцевого ритму в пацієнтів з ІХС і ХСН. Наявність навіть пароксизмальної форми ФП суттєво обтяжує стан пацієнтів, зокрема, підвищує ризик фатального кардіоемболічного інсульту. В рекомендаціях Європейського товариства кардіологів з діагностики і лікування ФП (2020) зазначено термін «терапія вгору до витоків» (upstream therapy). Йдеться про застосування неантиаритмічних препаратів з антиаритмічними властивостями (ІАПФ, блокаторів рецепторів ангіотензину й антагоністів мінералокортикоїдних рецепторів, статинів) з метою впливу на фундаментальні причини розвитку ФП, для попередження нових випадків аритмії серед кардіологічних хворих, а також для підвищення ефективності утримання синусового ритму після кардіоверсії. В аспекті профілактики та лікування ФП має значення не лише гіпотензивний ефект периндоприлу, а також його вплив на субстрати аритмії шляхом зміни серцевої гемодинаміки, обміну електролітів і пригнічення підвищеної ектопічної активності в міокарді. За даними метааналізу (Schneider M. P. et al., 2010), призначення ІАПФ пацієнтам із ФП після кардіоверсії виявляє вплив вторинної профілактики – достовірно скорочує частоту рецидивів аритмії на 45%.
Позитивний вплив периндоприлу на прогноз кардіологічних пацієнтів категорії високого ризику переконливо доведений у багатоцентровому міжнародному рандомізованому подвійному сліпому плацебо-контрольованому дослідженні EUROPA, в якому взяли участь >12 тис. пацієнтів зі стабільною ІХС, з котрих 90% мали перенесений інфаркт або реваскуляризацію міокарда. Периндоприл у цільовій дозі 8 мг/добу додатково до традиційної терапії ІХС (включаючи антитромбоцитарні засоби, статини, бета-блокатори) достовірно знижував на 20% ризик серцево-судинної смерті, нефатального інфаркту та випадків зупинки серця.
Описано множинні механізми впливу периндоприлу на атеросклеротичний процес і патогенез ІХС: поліпшення функції судинного ендотелію, посилення фібринолізу, ішемічне прекондиціонування міокарда, стабілізація уразливих атеросклеротичних бляшок. Ці ефекти були підтверджені в декількох субдослідженнях з оцінкою маркерів функції ендотелію, проведених у рамках проєкту EUROPA (Daly C. A. et al., 2005).
Клінічний профіль пацієнтів, яким периндоприл показаний у складі комплексної терапії ІХС і СН:
• ІХС із погано контрольованою АГ на тлі раніше призначеної терапії;
• ІХС із коморбідною хронічною хворобою нирок;
• ІХС і ЦД;
• СН ішемічної етіології зі зниженою ФВ лівого шлуночка (для уповільнення ремоделювання серця під дією РАС, профілактики миготливої аритмії);
• рецидивна ФП – перед кардіоверсією і для утримання синусового ритму в поєднанні з антиаритмічними препаратами.
Пренелія від Корпорації «Артеріум»
На українському фармацевтичному ринку лінійку препаратів периндоприлу та його комбінацій представляє корпорація «Артеріум» під маркою Пренелія®. Монопрепарат периндоприлу тертбутиламіну Пренелія®, таблетки доступний у дозуваннях 4 і 8 мг. Таблетки Пренелія® можна розділити навпіл для отримання стартової (2 мг) і проміжної (6 мг) дози. Хворі з високою активністю РАС (особливо з реноваскулярною гіпертензією, порушенням водно-електролітного балансу, декомпенсованою СН) мають ризик надмірного зниження АТ, тому в них рекомендується розпочинати лікування з дози 2 мг. Для решти початковою дозою є 4 мг. Якщо пацієнт добре переносить терапію, цільова доза складає 8 мг, адже саме в цій дозі периндоприл продемонстрував найбільший вплив на серцево-судинні події у дослідженні EUROPA.
Ко-Пренелія®, таблетки – фіксована комбінація периндоприлу й індапаміду в дозуваннях 4/1,25 мг або 8/2,5 мг відповідно.
Бі-Пренелія®, таблетки – фіксована комбінація периндоприлу з амлодипіном у дозуваннях 4/5 мг або 8/10 мг відповідно. Дози фіксованих комбінацій підбираються залежно від показників АТ і самопочуття хворого. Максимальна добова доза відповідає максимальному дозуванню комбінації.
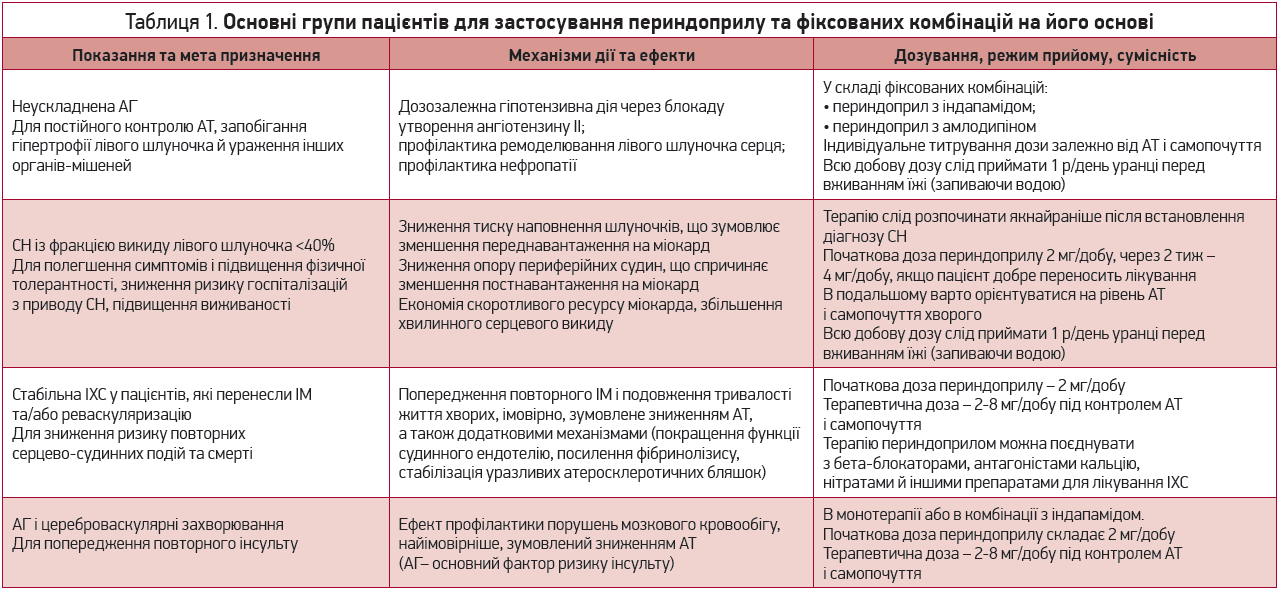
Різні стратегії терапії з включенням периндоприлу детальніше розкриті в таблицях 1, 2.
Підготував Ігор Петренко