9 січня, 2022
Питання вибору сучасної антибактеріальної терапії фаринготонзиліту, асоційованого з бета-гемолітичним стрептококом типу А
Бета-гемолітичний стрептокок групи А (БГСА) – найпоширеніший етіологічний чинник бактеріального фарингіту в дітей і підлітків, що є причиною 35-40% випадків захворювань (Wald E.R. et al., 2021). У дорослих БГСА є причиною 5-15% випадків гострих фарингітів (The Sanford Guide to Antimicrobial Therapy, 2021). Своєчасна і раціональна ерадикація БГСА має важливе значення для запобігання розвитку гнійних ускладнень фарингіту, гострої ревматичної лихоманки (ГРЛ) і зменшення поширення інфекції, а також скорочення тривалості й вираженості симптомів захворювання (Wald E.R. et al., 2021). Тривалий час пеніциліни вважали препаратами вибору для лікування фарингіту, асоційованого з БГСА. Однак останнім часом зростає кількість повідомлень про клінічну неефективність пеніцилінів при лікуванні фаринготонзилітів (Brook I., 2017). У статті наведені можливі причини клінічної неефективності пеніцилінів, а також розповідається про потенційні переваги застосування цефалоспоринів, зокрема цефдініру, при інфекціях, асоційованих із БГСА.
Ключові слова: бета-гемолітичний стрептокок, БГСА, фарингіт, фаринготонзиліт, пеніциліни, цефалоспорини, цефдінір.
Фаринготонзиліт: актуальність проблеми
Гострі інфекції верхніх дихальних шляхів належать до найпоширеніших інфекційних захворювань людини. 2017 року загальна захворюваність на гострі респіраторні інфекції (ГРІ) становила 21 738 випадків на 100 тис осіб, що на 0,2% більше проти даних за 2016 рік. При цьому 73,1% усіх зареєстрованих випадків ГРІ були пов’язані з педіатричною популяцією віком до 17 років (Плоскирева А., 2018). Згідно з даними 2021 року, лише в США на гострий фарингіт на етапі амбулаторної допомоги припадає приблизно 12 млн консультацій, тобто 1-2% від усіх відвідувань щороку (Anthony W. Chow et al., 2021).
Одним із основних клінічних проявів ГРІ є розвиток запального процесу в тканинах глотки і мигдаликів, що позначається відповідними термінами – гострий фарингіт і тонзиліт відповідно. Спільність етіології та клінічних проявів гострих фарингіту і тонзиліту дала підставу об’єднати ці терміни в один із найчастіше використовуваних сьогодні в медичній спільноті – гострий фаринготонзиліт (ФТ) (Bartlett A., 2015).
Причини ФТ можуть бути як інфекційні (зазвичай вірусні або бактеріальні), так і неінфекційні. Дві найпоширеніші інфекційні – респіраторні віруси і БГСА (Anthony W. Chow et al., 2021).
БГСА, також відомий як Streptococcus pyogenes, спричинює бактеріальний фарингіт у дітей і підлітків – від 35-40% випадків захворювань (Wald E.R. et al., 2021). У дорослих БГСА є причиною 5-15% випадків гострих фарингітів (The Sanford Guide to Antimicrobial Therapy, 2021). БГСА найчастіше виявляється в учнів початкових класів, але може виділятись і в дітей молодшого віку, особливо якщо вони контактують зі старшими дітьми. У метааналізі сумарна поширеність БГСА в дітей, які зверталися до амбулаторії або відділення невідкладної допомоги з болем у горлі, становила 37% (95% ДІ 32-43). Поширеність у дітей віком <5 років становила 24% (Wald E.R. et al., 2021).
За даними Е.M. Pichichero (2021), до ускладнень ФТ належать ГРЛ, постстрептококовий реактивний артрит, скарлатина, синдром стрептококового токсичного шоку, гострий гломерулонефрит і дитячий аутоімунний нейропсихіатричний розлад, пов’язаний зі стрептококами групи А. Ерадикація БГСА як основної причини ФТ має важливе значення для запобігання розвитку гнійних ускладнень фарингіту, ГРЛ і зменшення поширення інфекції, а також для скорочення тривалості та вираженості симптомів захворювання (Wald E.R. et al., 2021). Показанням до антибіотикотерапії (АБТ) при ФТ є наявність лабораторно підтвердженої бактеріальної етіології захворювання. Якщо немає можливості провести лабораторну діагностику, але наявні клінічні ознаки бактеріального процесу, початок емпіричної АБТ також є виправданим (The Sanford Guide to Antimicrobial Therapy, 2021). У пацієнтів із ФТ, асоційованим із БГСА, ранній початок АБТ помітно зменшує тривалість симптомів захворювання (Drutz J.E., 2021).
Причини відсутності відповіді на пеніциліни при лікуванні ФТ
Останнім часом зростає кількість повідомлень про невдалу ерадикацію БГСА на тлі застосування в пацієнтів із ФТ пеніцилінів, незважаючи на їхню ефективність in vitro. Дослідження продемонстрували, що застосування рекомендованих доз не забезпечувало ерадикацію БГСА в 35% пацієнтів із гострим фарингітом, які отримували пероральний пеніцилін V, і в 37% пацієнтів, яким пеніцилін був призначений внутрішньовенно. Є декілька можливих пояснень клінічної неефективності пеніцилінів: недотримання рекомендованого 10-денного курсу терапії, хронічне носійство БГСА, повторне зараження від іншої особи чи предмета, толерантність до пеніцилінів, а також погане проникнення пеніциліну в тканини мигдаликів, що дає можливість внутрішньоклітинним БГСА виживати. Також є припущення, що клінічна невдача лікування може бути пов’язана з міжбактеріальною взаємодією БГСА та іншими представниками мікрофлори ротоглотки. Таким механізмом, зокрема, може бути взаємодія між БГСА і бета-лактамазопродукувальними бактеріями (БЛПБ). Іншими механізмами є коагрегація між Moraxella catarrhalis і БГСА, що посилює колонізацію останніми, а також відсутність «конкурентів» – представників корисної мікрофлори ротоглотки, які б запобігали росту патогенів (Brook I., 2017).
Появі вищезгаданих механізмів сприяють повторювані введення пеніцилінів, що призводить до зміни складу мікрофлори ротової порожнини і превалювання БЛПБ, Haemophilus spp., Moraxella catarrhalis, Fusobacterium spp., пігментованих Prevotella і Porphyromonas spp., а також Bacteroides spp. (Brook I., 2017).
Дослідження in vitro та in vivo продемонстрували, що штами БГСА можуть виживати в епітеліальних клітинах мигдаликів і «інтерналізуватися» в них. Феномен інтерналізації полягає в тому, що БГСА, які по суті є позаклітинними патогенами, можуть проникати всередину епітеліальних клітин слизової оболонки (Белов Б.С., 2015) і таким чином отримувати захист від дії деяких антибіотиків. Ген prtF1/sfbI, асоційований з інтерналізацією, частіше виявляли в пацієнтів із невдалою ерадикацією БГСА, ніж у пацієнтів з успішною ерадикацією інфекції (Brook I., 2017).
У дослідженні А. Podbielski та співавт. (2006) із рецидивним тонзилітом внутрішньоклітинний БГСА було виявлено в 10% учасників, тоді як Staphylococcus aureus – у 45% відповідно. Оскільки пеніцилін погано проникає в клітини мигдаликів, внутрішньоклітинне розміщення БГСА, імовірно, підтримує інфекційний процес, незважаючи на АБТ (Brook I., 2017). Ця гіпотеза підтверджується дослідженнями, які ілюструють здатність штамів БГСА виживати впродовж 4-7 днів у культивованих епітеліальних клітинах (Marouni M. et al., 2004). Отже, інтерналізація і внутрішньоклітинне розміщення БГСА є новим поясненням його здатності протистояти АБТ пеніцилінами.
Значення нормальної мікрофлори в запобіганні розвитку ФТ, асоційованого з БГСА
Нормальна мікрофлора відіграє важливу роль у запобіганні розвитку бактеріальних інфекцій носоглотки. Для цього вона використовує декілька механізмів, які запобігають колонізації та подальшому зараженню потенційними патогенами.
Ідеться про конкуренцію за поживні речовини і утворення антибіотикоподібних субстанцій – так званих бактеріоцинів, які знищують інші патогенні бактерії. Лише в третини пацієнтів із рецидивною інфекцією, спричиненою БГСА, були виявлені представники цих «захисних» бактерій.
Водночас у 85% осіб без БГСА-асоційованого ФТ є «захисні» бактерії. До останніх належать гамма- і альфа-гемолітичні стрептококи, а також Peptostreptococcus spp. і Prevotella spp. Нормальна мікрофлора ротоглотки відіграє гомеостатичну роль, яка полягає в колонізації фаринготонзилярної ділянки й запобіганні колонізації та подальшому інфікуванню БГСА (Brook I., 2017).
Збереження «захисних» мікроорганізмів має важливе значення в профілактиці розвитку патогенних бактерій. Оскільки введення антимікробних засобів може вплинути на склад назофарингеальної флори, зокрема зменшення кількості «захисних» бактерій, раціональне застосування антибіотиків необхідне для збереження її нормального складу. «Захисні» бактерії зазвичай чутливі до пеніцилінів і відносно стійкі до цефалоспоринів ІІ і ІІІ поколінь (Brook I., 2017).
Місце цефалоспоринів нового покоління з широким спектром дії, зокрема цефдініру
У дослідженні І. Brook і А. Gober (2009) порівнювали вплив амоксициліну-клавуланату і цефдініру на мікрофлору носоглотки в дітей із гострим середнім отитом (ГСО). І хоча обидва протимікробні препарати є ефективними проти потенційних збудників ГСО (Streptococcus pneumoniae, Haemophilus influenzae та Moraxella catarrhalis), вони мають різну активність проти представників нормальної мікрофлори носоглотки. Зниження кількості «захисних» аеробів і анаеробів більшою мірою зазначали в дітей, які приймали амоксицилін-клавуланат, ніж у дітей, яким був призначений цефдінір. Відмінності між двома групами, що зберігалися щонайменше впродовж 2 міс, корелювали зі швидшим відновленням росту потенційних бактеріальних збудників, що відбувалося на тлі терапії амоксициліном-клавуланатом.
Наведене дослідження ілюструє потенційний сприятливий ефект використання протимікробного засобу широкого спектра дії, зокрема цефдініру.
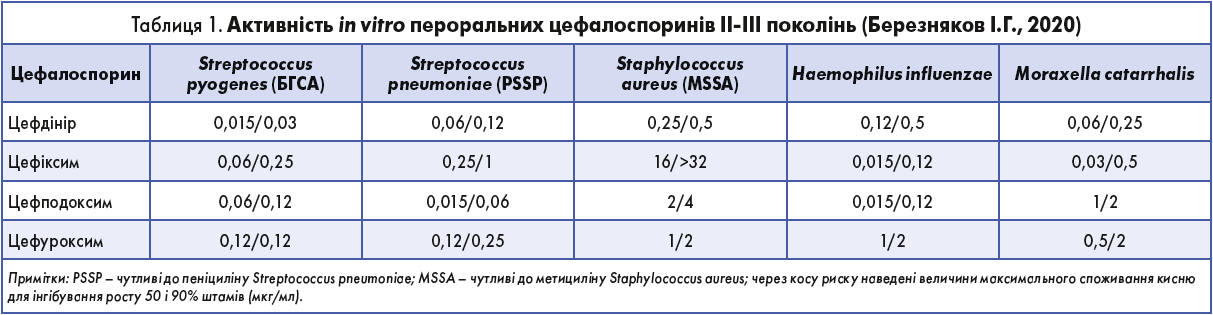
Цефдінір – пероральний цефалоспорин III покоління (до останньої групи також належать такі цефалоспорини, як цефподоксиму проксетил, цефіксим, цефдиторен півоксил і цефтибутен). Цефдінір активний щодо таких грампозитивних бактерій: Staphylococcus aureus (у тому числі штами, що продукують бета-лактамази), Streptococcus pneumoniae (лише пеніциліночутливі штами) і БГСА (Streptococcus pyogenes). Спектр дії цефдініру охоплює також Haemophilus influenzae (у тому числі штами, що продукують бета-лактамази) і Moraxella сatarrhalis. Порівняння активності in vitro різних представників цефалоспоринів ІІ-ІІІ поколінь наведене в таблиці 1 (Березняков I.Г., 2020).
Як видно з таблиці, цефдінір можна порівняти з цефподоксимом за активністю щодо пневмококів, але цефдінір ефективніший щодо БГСА. Мікробіологічна активність цефдініру перевершує таку цефуроксиму аксетилу щодо Staphylococcus aureus (чутливих до метициліну), БГСА, Haemophilus influenzae, Moraxella сatarrhalis і зіставна щодо пневмококів (чутливих до пеніциліну) (Березняков I.Г., 2020).
Ключова відмінність між цефалоспоринами перших трьох поколінь полягає в тому, що кожне нове покоління перевершує попереднє за спектром і активністю щодо грамнегативних бактерій, проте іноді – ціною зниження активності щодо грампозитивних мікроорганізмів. Як свідчать наведені дані, цефдінір активніший за свого «попередника» – цефуроксиму аксетилу – проти не лише грамнегативних збудників інфекцій (гемофільних паличок і мораксел), але й грампозитивних бактерій (золотистих стафілококів, чутливих до метициліну, і БГСА) (Березняков I.Г., 2020).
Основні фармакокінетичні показники пероральних цефалоспоринів II-III поколінь наведені в таблиці 2 (Березняков I.Г., 2020).
Цефдінір – пероральний антибіотик. Очевидними перевагами перорального застосування антибактеріальних препаратів є зручність, простота й відсутність ризиків, пов’язаних із парентеральним введенням лікарських засобів, що збільшує комплаєнс і найбільше відповідає вимогам сьогодення. Цефдінір, запатентований 1979 року і схвалений до клінічного застосування в 1991 р., уже понад 30 років успішно застосовують для лікування легких і помірнотяжких інфекцій, спричинених БГСА, Staphylococcus aureus, Haemophilus influenzae/parainfluenzae (у тому числі зі штамами, що продукують β-лактамази), Streptococcus pneumoniae (пеніцилінчутливі штами) та Moraxella catarrhalis (у тому числі зі штамами, що продукують β-лактамази). Потрапивши в системний кровообіг дорослих або дітей, він на 60-73% зв’язується з білками плазми, при цьому це зв’язування не залежить від концентрації. Розподіл відбувається по різних ділянках – у тому числі легенях, рідині середнього вуха, синусах, шкірі й мигдаликах. Цефдінір не зазнає суттєвого метаболізму, його активність переважно зумовлена початковою формою препарату. Виведення відбувається головним чином через ниркову екскрецію із середнім періодом напіввиведення приблизно 1,5-1,7 години.
Окремої уваги заслуговує питання безпеки й ефективності застосування в педіатричній практиці цефалоспоринів, зокрема цефдініру. Дослідження Adriano Arguedas та співавт.(2006) було присвячене вивченню ефективності й безпеки застосування високих доз цефдініру в дітей, хворих на ГСО, із високим ризиком розвитку стійкої або рецидивної інфекції. У дослідженні діти віком від 6 міс до 4 років отримували пероральну суспензію цефдініру в дозі 25 мг/кг 1 раз на добу впродовж 10 днів. Стан дітей оцінювали перед початком лікування (1-й день), під час лікування (4-6-й день), наприкінці терапії (12-14-й день) і на 25-28-й день. Усім дітям на початку лікування був проведений тимпаноцентез. У дітей із позитивними результатами культурологічного дослідження тимпаноцентез повторювали через 3-5 днів (на 4-6-й день), якщо не було задокументовано відсутності випоту в середньому вусі. Згідно з результатами дослідження ерадикація Streptococcus pneumoniae, підтверджена результатами повторного тимпаноцентезу на 4-6-й день, була досягнута в 74% (170 із 230) дітей. Ліквідацію чутливого до пеніциліну, помірночутливого і стійкого Streptococcus pneumoniae спостерігали в 91% (50 із 55), 67% (18 із 27) і 43% (10 із 23) дітей відповідно (р<0,001); ерадикація Haemophilus influenzae – у 72% (90 із 125). Загальну клінічну відповідь на 12-14-й день зазначали у 83% дітей (76 і 82% у дітей зі Streptococcus pneumoniae і Haemophilus influenzae відповідно). Стійку клінічну відповідь на 25-28-й день спостерігали у 85%. Автори дослідження дійшли висновку, що велика доза цефдініру забезпечила загальну успішну клінічну відповідь на кінець лікування у 83% дітей і була ефективною проти пеніцилінчутливого Streptococcus рneumoniae.
На сьогодні цефдінір у формі суспензії успішно застосовують у педіатричній практиці в дітей віком від 6 місяців.
3-Дінір: якісний і доступний препарат цефдініру від корпорації «Артеріум»
На фармацевтичному ринку України цефдінір представлений у вигляді препарату 3-Дінір від корпорації «Артеріум» (Україна). Препарат доступний у формі капсул, які містять 300 мг цефдініру, і призначений для застосування в дітей віком від 13 років і дорослих, і порошку для оральної суспензії 250 мг/5 мл (1 флакон із порошком для приготування 60 мл суспензії). Форма суспензії призначена для застосування в дітей віком від 6 міс до 12 років. Ключова особливість суспензії 3-Дінір – її привабливі органолептичні властивості. У 6 рандомізованих сліпих перехресних дослідженнях ці властивості порівнювали з амоксициліном/клавуланатом, цефпрозилом і азитроміцином. Виявилося, що діти сприймали смак і запах цефдініру краще за інші антибіотики. Відомо, що кращий смак антибіотиків корелює з вищим комплаєнсом.
Показаннями до застосування препарату 3-Дінір є інфекції легкого і середнього ступеня тяжкості, спричинені чутливими до цефдініру штамами мікроорганізмів, зокрема:
- Негоспітальна пневмонія, зумовлена Haemophilus influenzae (у тому числі штами, що продукують β-лактамазу), Haemophilus parainfluenzae (у тому числі штами, що продукують β-лактамазу), Streptococcus pneumoniae (пеніцилінчутливі штами) і Moraxella catarrhalis (у тому числі штами, що продукують β-лактамазу).
- Загострення хронічного бронхіту, зумовлене Haemophilus influenzae (у тому числі штами, що продукують β-лактамазу), Haemophilus parainfluenzae (у тому числі штами, що продукують β-лактамази), Streptococcus pneumoniae (пеніцилінчутливі штами) і Moraxella catarrhalis (у тому числі штами, що продукують β-лактамази).
- Гострий гайморит, зумовлений Haemophilus influenzae (у тому числі штами, що продукують β-лактамази), Streptococcus pneumoniae (пеніцилінчутливі штами) і Moraxella catarrhalis (у тому числі штами, що продукують β-лактамази).
- Фарингіт/тонзиліт, спричинений БГСА (Streptococcus pyogenes).
- Неускладнені інфекції шкіри і м’яких тканин, зумовлені Staphylococcus aureus (у тому числі штами, що продукують β-лактамази) і Streptococcus pyogenes.
- Гострий бактеріальний середній отит, спричинений Haemophilus influenzae (у тому числі штами, що продукують β-лактамази), Streptococcus pneumoniae (пеніцилінчутливі штами) і Moraxella catarrhalis (у тому числі штами, що продукують β-лактамази).
Загальна добова доза для всіх інфекцій при застосуванні у дорослих та підлітків становить 600 мг. Препарат можна застосовувати незалежно від вживання їжі.
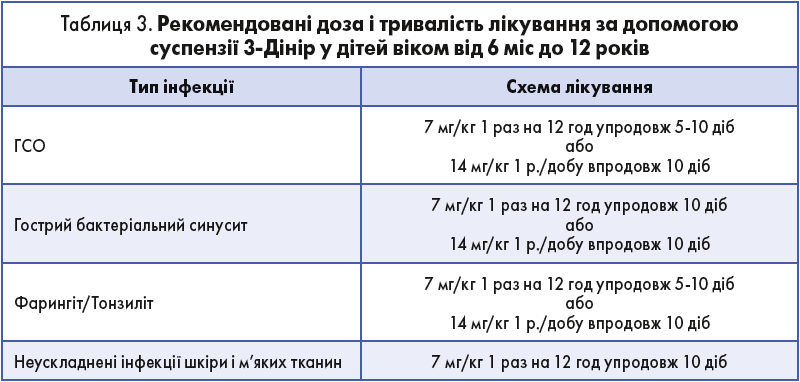
У педіатричній практиці «3-Дінір» застосовують у вигляді суспензії, рекомендовані дози і тривалість лікування наведені в таблиці 3.
3-Дінір – високоякісний препарат цефдініру, що має оптимальну форму випуску й доступну ціну. Широкий спектр антибактеріальної активності, високі смакові властивості педіатричної лікарської форми, зручність застосування (1 або 2 рази на добу незалежно від прийому їжі), сприятливий профіль безпеки та економічна доступність є ключовими перевагами антибактеріального препарату, віднедавна представленого на фармацевтичному ринку України.
Підготувала Анастасія Козловська