24 вересня, 2022
Алгоритми лабораторної діагностики порушень у системі гемостазу
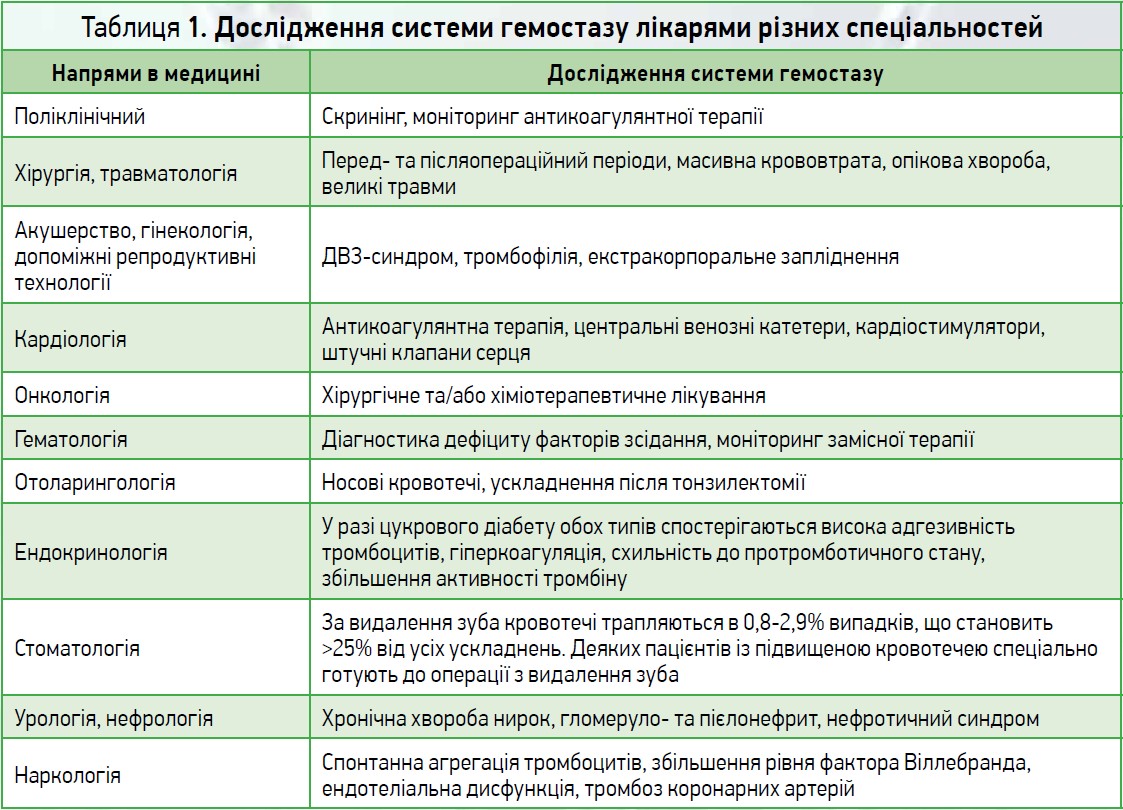
Система гемостазу – біологічна система, що забезпечує, з одного боку, збереження рідкого стану циркулювальної крові, а з іншого – попередження та купірування кровотеч. Процес згортання крові належить до категорії найскладніших біологічних систем організму та має 3 різні етапи (тромбоцитарно-судинний, коагуляційний, фібриноліз), тісно пов’язані один з одним. У клінічній практиці широко поширені відхилення у функціонуванні системи гемостазу, що зумовлює геморагічні чи тромбоемболічні ускладнення. З такими епізодами у практиці мають справу лікарі практично всіх спеціальностей (табл. 1).
На жаль, здебільшого лікар-клініцист, який отримує дані лабораторних досліджень, не має відповіді на таке запитання: як зіставити ці показники між собою і в якому стані знаходиться система згортання крові пацієнта. Для цього необхідно враховувати 3 основні складові:
- клінічні прояви;
- індивідуальний та сімейний анамнез;
- лабораторні дослідження.
Клінічні прояви
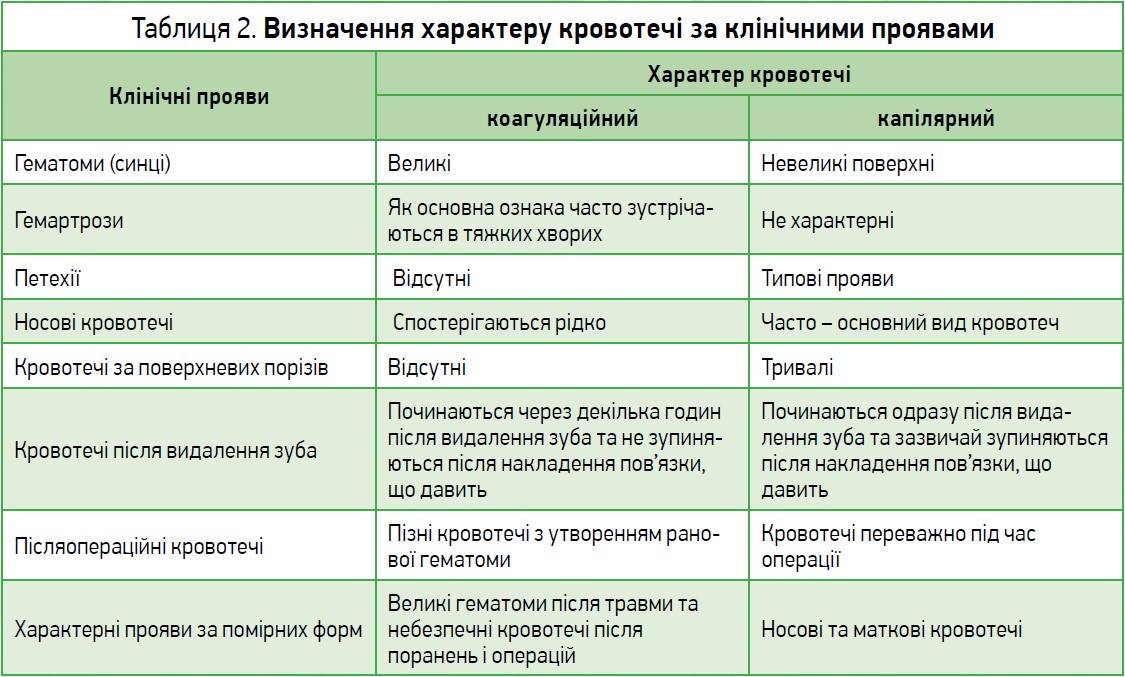
Під час обстеження пацієнтів із підозрою на порушення в системі гемостазу необхідно звертати увагу на такі клінічні прояви, як синці, геморагічний висип, носові, шлунково-кишкові кровотечі, менорагії, гемартрози, внутрішньом’язові гематоми, а також потрібно виключити можливість кровотеч, спричинених локальними змінами, наприклад, за фіброматозу матки, розширення судин носової перегородки чи її ушкодження тощо. Ретельний огляд пацієнта дозволяє диференціювати коагуляційний тип кровотечі, в основі котрого лежать зміни плазмово-коагуляційної ланки гемостазу, від капілярної, що спостерігається за порушень у судинній або тромбоцитарній ланках. На цьому етапі можливо визначити характер кровотечі за клінічними проявами (табл. 2).
Індивідуальний та сімейний анамнез
Дуже важливим є якнайповніший збір анамнезу. Для цього в пацієнта з’ясовують таке:
- чи були хірургічні втручання (екстракція зубів, тонзилектомія тощо);
- чи є системні захворювання (ниркова та печінкова недостатності);
- які лікарські препарати приймає хворий (аспірин, прямі чи непрямі антикоагулянти, гепарини);
- сімейний анамнез (носові кровотечі в дитинстві, кровотеча в разі порізів і травм, утворення гематом, гемартрозів, петехій, характер та тривалість менструального циклу). Негативний сімейний анамнез не виключає можливості виявлення вродженого геморагічного захворювання, яке може з’явитися в сім’ї уперше. Нерідко пацієнти не мають відомостей про своїх родичів.
Лабораторні дослідження
Наступним кроком у діагностиці є лабораторні дослідження.
Основні причини розладів гемостазу:
за кровотечі:
→ дефекти судинно-тромбоцитарної ланки;
→ дефіцит плазмових коагуляційних факторів та фактора фон Віллебранда;
→ дія антикоагулянтів;
→ гіперактивний фібриноліз.
за тромбозів:
→ надлишок та/або гіперактивність плазмових факторів;
→ дефіцит первинних антикоагулянтів (АТ III, протеїн С, протеїн S);
→ ушкодження тканин (у т. ч. хірургічні втручання);
→ знерухомленість;
→ онкологічні захворювання.
Для лікарів-клініцистів рекомендується застосовувати в своїй практиці загальний алгоритм дослідження системи гемостазу, за використання якого, можливо, адекватно призначити терапію залежно від тромбоемболічного стану чи кровотечі в пацієнтів (табл. 3).
Контроль антикоагулянтної терапії виконується в лабораторіях усіх рівнів: АЧТЧ – нефракціонований гепарин, МНВ – антагоністи вітаміну К.
Лабораторна оцінка пролонгованих результатів для коагуляційних тестів АЧТЧ і ПЧ.
АЧТЧ і ПЧ є широко використовуваними скринінговими тестами, які відображають процес утворення кінцевого продукту згортання крові (згустку фібрину) внутрішнім та зовнішнім шляхами.
Ізольоване подовжене АЧТЧ
АЧТЧ – це скринінговий тест для оцінки ефективності внутрішнього шляху зсідання крові. Пролонговане АЧТЧ може спостерігатися за дефіциту факторів XII, XI, X, IX, VIII, V, II або фібриногену, при захворюванні печінки, дефіциті вітаміну К, наявності гепарину, вовчакового антикоагулянту, патологічних інгібіторів згортання. З метою встановлення причини кровотечі та скорочення часу для встановлення діагнозу було розроблено алгоритми лабораторної діагностики геморагічних захворювань; вони ґрунтуються на послідовному виконанні корекційної проби подовженого АЧТЧ, а також тестів, що уточнюють діагноз. Ізольоване пролонговане АЧТЧ розглядається в тих випадках, коли протромбіновий та тромбіновий час перебувають у нормальному діапазоні, а також виключено прийом гепарину.
Критерієм подовження АЧТЧ є коефіцієнт (R) >1,2, де R = АЧТЧ пацієнта (с) / АЧТЧ нормальна плазма (с).
Міксовий тест АЧТЧ проводиться змішуванням у пропорції 1:1 плазми пацієнта з подовженим АЧТЧ і нормальної плазми. Через 2 год вимірюється АЧТЧ отриманої суміші та розраховується ICA (Index of Circulating Anticoagulant, index Rosner), або Індекс циркулювального антикоагулянту (ІЦА). Індекс ІЦА / Рознера – локально певне значення з інтервалом зазвичай 10-20% (у середньому 15%). Має специфічність 98-100% та чутливість – 55-68%.
ІЦА = АЧТЧс (розв. плазма 1:1) – АЧТЧс (нормальна плазма) / АЧТЧс (пацієнта) х 100%.
Інтерпретація результатів:
→ ІЦА (ICA) <15% є корекцією (справжній дефіцит факторів);
→ ІЦА (ICA) >15% не є корекцією (інгібітор).
Необхідно зазначити, що з метою корекції АЧТЧ достатньо 30-50% активності факторів згортання.
Під час проведення міксового тесту з АЧТЧ можливі такі діагнози:
Корекція відбулася:
- справжній дефіцит факторів VIII (гемофілія А), ІХ (гемофілія В), ХІ (гемофілія С);
- дефіцит фактора VIII внаслідок швидкого руйнування (хвороба фон Віллебранда).
Корекція не відбулася:
- інгібітори вовчакового типу;
- антифосфоліпідні антитіла;
- інгібіторна (набута) форма гемофілії.
Якщо корекція відбулася, виконувати лабораторні дослідження рекомендується за порядком зменшення частоти поширеності дефіциту факторів згортання – фактори VIII, IX, XI, XII (табл. 4).
Якщо корекція не відбулася, потрібно визначити наявність інгібіторів до фосфоліпідів, на яких проходять реакції. Для цього проводять дослідження на виявлення вовчакового антикоагулянту й антифосфоліпідних антитіл.
Читати продовження >>
Медична газета «Здоров’я України 21 сторіччя» № 9 (526), 2022 р.