4 листопада, 2024
Ефективний менеджмент акне у різних вікових групах
Ключові аспекти рекомендацій AAD 2024 року
 Акне є одним із найбільш поширених дерматологічних захворювань, що зустрічається в усіх вікових групах і має значний вплив на якість життя пацієнтів. Попри те що акне часто асоціюється з підлітковим віком, це захворювання також зустрічається в дорослих і дітей. Наявність акне може призводити до психологічних проблем, таких як зниження самооцінки, депресія та соціальна ізоляція. Тому ефективний менеджмент пацієнтів з акне є важливим завданням для дерматологів та інших спеціалістів охорони здоров’я.
Акне є одним із найбільш поширених дерматологічних захворювань, що зустрічається в усіх вікових групах і має значний вплив на якість життя пацієнтів. Попри те що акне часто асоціюється з підлітковим віком, це захворювання також зустрічається в дорослих і дітей. Наявність акне може призводити до психологічних проблем, таких як зниження самооцінки, депресія та соціальна ізоляція. Тому ефективний менеджмент пацієнтів з акне є важливим завданням для дерматологів та інших спеціалістів охорони здоров’я.
У 2024 році Американська академія дерматології (American Academy of Dermatology, AAD) представила оновлені рекомендації з лікування акне, які мають на меті надати науково обґрунтовані настанови щодо ефективного менеджменту акне в дорослих, підлітків і дітей віком від 9 років. Цей документ є оновленою версією рекомендацій AAD 2016 року, заснованою на останніх даних досліджень, систематичних оглядів і метааналізів менеджменту пацієнтів з акне. Настанови зосереджені на доступних методах лікування, схвалених Управлінням із санітарного нагляду за якістю харчових продуктів та медикаментів (FDA) і широко застосовуваних у США.
Ключові слова: акне, дерматологічні захворювання, Американська академія дерматології, рекомендації.
|
КЛЮЧОВІ ПОЛОЖЕННЯ РЕКОМЕНДАЦІЙ |
|
Вугровий висип, або акне, є поширеним дерматологічним захворюванням, яке у 2010 році вразило 9,4% світової популяції, що робить його восьмим за поширеністю захворюванням у світі [9]. Зустрічається переважно в підлітковому віці, уражаючи приблизно 85% осіб цієї вікової групи, проте може виникати в більшості вікових категорій і персистувати в дорослому віці [10].
Акне має значний вплив на емоційне та соціальне функціонування, міжособистісні стосунки, дозвілля, повсякденну активність, сон, навчання і професійну діяльність [13, 14]. За ступенем впливу на якість життя, пов’язану зі здоров’ям, акне можна порівняти з такими хронічними захворюваннями, як бронхіальна астма, псоріаз та артрит [15, 16]. Наявність акне асоціюється з підвищеним ризиком стигматизації, булінгу, розвитку депресії, тривожних розладів, зниження самооцінки й виникнення суїцидальних думок [17-20].
Багатофакторний патогенез акне включає гіперкератинізацію фолікулів, мікробну колонізацію Cutibacterium acnes, вироблення себуму, складні запальні механізми, що включають як вроджений, так і набутий імунітет, нейроендокринні механізми, а також генетичні та негенетичні фактори. Фактори ризику розвитку акне включають сімейний анамнез акне та жирний тип шкіри [21].
Оцінка і класифікація акне
Численні системи клінічної оцінки та класифікації акне використовуються в наукових дослідженнях і клінічних умовах для оцінки загальної тяжкості захворювання, кількості та морфології вогнищ ураження, уражених анатомічних ділянок і пов’язаних із ними вторинних змін, таких як диспігментація та рубцювання. Послідовне використання системи градації та класифікації акне може допомогти в прийнятті терапевтичних рішень та оцінці відповіді на лікування у клінічній практиці [22]. Доступні системи градації включають Глобальну оцінку дослідника (Investigator Global Assessment, IGA), переглянуту систему градації акне Лідса (Leeds revised acne grading system), Глобальну систему градації акне (Global Acne Grading System), Глобальну шкалу тяжкості акне (Global Acne Severity Scale) та Комплексну шкалу тяжкості акне (Comprehensive Acne Severity Scale) [23-29]. Хоча у клінічних умовах не існує загальноприйнятої системи класифікації акне, у США найчастіше використовується шкала IGA [30], яка демонструє хорошу узгодженість між оцінками лікарів і пацієнтів. Крім того, ця шкала використовувалася в багатьох рандомізованих контрольованих дослідженнях (РКД) для лікування акне і була запропонована як цілісна основа для створення ідеальної системи класифікації акне [32].
Тяжкість акне також можна оцінити за допомогою цифрової фотографії, яка все частіше використовується в клінічній практиці та дослідженнях, а також флуоресцентної фотографії, фотографії в поляризованому світлі, відеомікроскопії та мультиспектральних методів візуалізації [35]. Окрім ознак і симптомів основні показники результатів лікування акне мають також включати такі сфери, як задоволеність зовнішнім виглядом, розмір шрамів/темних плям, задоволеність отриманим лікуванням, довготривалий контроль акне, побічні ефекти та якість життя, пов’язану зі здоров’ям. Показники якості життя при акне дають більш повне й цілісне уявлення про вплив захворювання на життя пацієнтів і можуть не дуже добре корелювати з клінічним ступенем тяжкості акне [36].
Мікробіологічна та ендокринна діагностика
C. acnes (раніше Propionibacterium acnes) – грампозитивна анаеробна паличка, яка в першу чергу бере участь у патогенезі акне, причому деякі штами можуть бути патогенними, тоді як інші є супутніми в мікробіомі шкіри [39, 40]. C. acnes має специфічні вимоги до посіву, які перешкоджають росту в звичайних бактеріальних культурах. Staphylococcus epidermidis, Staphylococcus aureus таMalassezia також були ідентифіковані у вогнищах ураження акне, хоча причинно-наслідкові зв’язки між ними ще належить довести [41-45].
Хоча деякі види C. acnes розвинули стійкість до антибіотиків [46, 47], а певні штами більш тісно пов’язані з акне, рутинне мікробіологічне тестування та/або тестування на чутливість до антибіотиків не показане у пацієнтів з акне, оскільки це не впливає на лікування. У пацієнтів з однорідними пустулами та вузликами в періорбітальних ділянках, особливо на фоні тривалого лікування тетрацикліном, може бути корисним посів із вогнища ураження для діагностики грамнегативного фолікуліту. Мікробіологічне дослідження також може бути розглянуте у пацієнтів із мономорфними папулами і пустулами для діагностики фолікуліту.
Андрогени, такі як тестостерон і дегідроепіандростерон-сульфат, відіграють ключову роль у патогенезі акне, проте зв’язок між тяжкістю акне і рівнем андрогенів залишається недослідженим [48, 49].
Рутинне ендокринологічне обстеження не показане у більшості пацієнтів з акне. Пацієнти з акне та клінічними ознаками або симптомами гіперандрогенії, такими як гірсутизм, олігоменорея або аменорея, андрогенна алопеція, безпліддя, полікістоз яєчників, кліторомегалія та аліментарне ожиріння, можуть потребувати подальшого ендокринного тестування на гіперандрогенію. Синдром полікістозних яєчників є поширеною причиною гіперандрогенії, що характеризується овуляторною дисфункцією або полікістозом яєчників при ультразвуковому дослідженні. Можна розглянути можливість проведення тестів на загальний і/або вільний тестостерон у сироватці крові, дегідроепіандростеронсульфат, андростендіон, лютеїнізуючий і фолікулостимулюючий гормони [50-54]. У жінок із гіперандрогенією може бути показаний скринінг на некласичну вроджену гіперплазію надниркових залоз, спричинену дефіцитом 21-гідроксилази, за рівнем 17-гідроксипрогестерону [50]. Показники сироваткового гормону росту, інсуліноподібного фактора росту, глобуліну, що зв’язує статеві гормони, індексу вільних андрогенів, ліпідної панелі, інсуліну, пролактину, естрогену і прогестерону також можуть мати відхилення від норми в деяких пацієнтів із тяжким акне [51-57]. Пацієнти з відхиленнями в ендокринних аналізах або ті, у кого є постійне занепокоєння щодо основного ендокринного розладу, мають бути обстежені ендокринологом.
Менеджмент акне
Доступні варіанти лікування акне включають місцеву терапію (за/без рецепта), системні антибіотики, гормональні препарати, пероральний ізотретиноїн, фізичні методи, комплементарну та альтернативну медицину, а також дієтичні та екологічні втручання. Враховуючи різноманітність варіантів лікування акне, важливим є спільне прийняття рішень для індивідуалізації терапії на основі її потенційних переваг і ризиків, тяжкості, ступеня та регіону ураження акне, вартості лікування, уподобань пацієнта та інших факторів (рисунок).
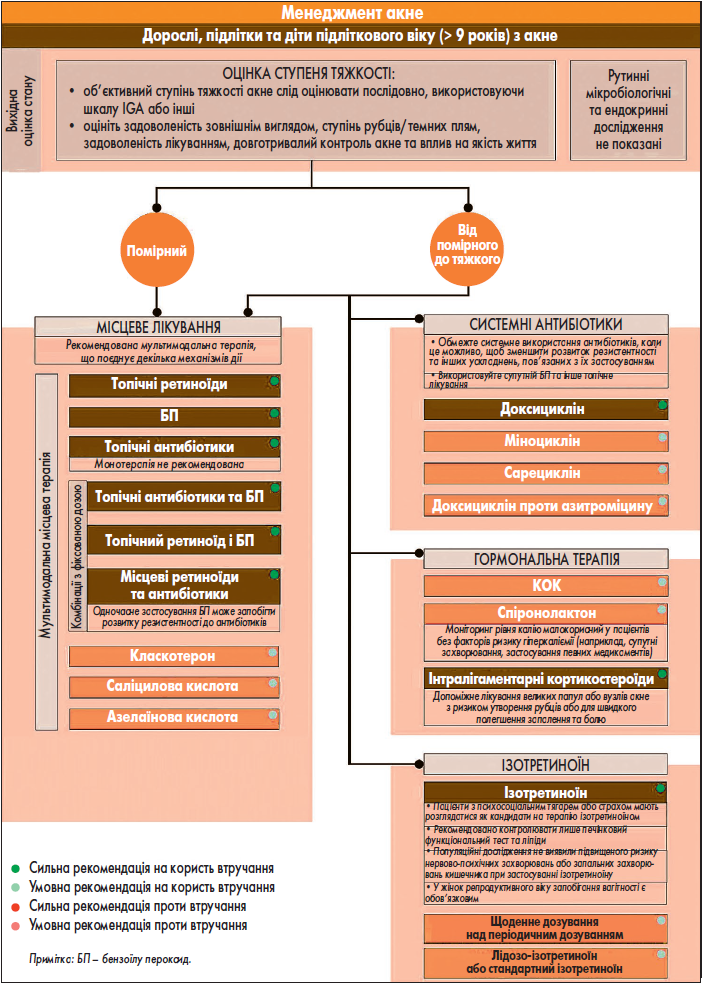
Рис. Менеджмент акне у дорослих, підлітків і дітей віком >9 років
Топічна терапія
Топічна терапія є основою лікування акне: вона може застосовуватися для початкового лікування та контролю акне як монотерапія (за винятком місцевих антибіотиків) або в комбінації з іншими топічними чи пероральними засобами. Найпоширеніші засоби місцевої терапії включають місцеві ретиноїди, бензоїлу пероксид (БП), антибіотики, класкотерон, саліцилову та азелаїнову кислоти. При лікуванні акне за допомогою топічних препаратів рекомендовано застосовувати мультимодальну терапію, що поєднує декілька механізмів дії, для оптимізації ефективності та зниження ризику розвитку антибіотикорезистентності.
Топічні ретиноїди
Топічні ретиноїди, похідні вітаміну А, є фундаментальним компонентом терапії акне завдяки їх комедонолітичній і протизапальній активності, здатності покращувати диспігментацію та підтримувати ремісію захворювання. Чотири типи місцевих ретиноїдів, включаючи місцевий третиноїн [58], адапален [59], тазаротен [60, 61] і трифаротен [62], схвалені FDA для лікування акне у США. Кожен ретиноїд зв’язується з різним набором рецепторів ретиноєвої кислоти і має помірні відмінності в активності, переносимості та ефективності. AAD рекомендує топічні ретиноїди для лікування акне на основі доказів помірного рівня достовірності, отриманих у 20 дослідженнях [59, 62-64, 71-81, 153 155].
Наявні дані порівняльної ефективності не свідчать про перевагу одного топічного ретиноїду над іншим, оскільки ефективність і переносимість відрізняються залежно від конкретної концентрації та форми випуску [153, 156-159].
Застосування топічних ретиноїдів може бути обмежене розвитком побічних ефектів, включаючи відчуття печіння, сухості, еритему, лущення, відшарування та біль. Частота побічних ефектів, пов’язаних із лікуванням, що призвели до його припинення через 12 тижнів, була низькою (1,4%) у трьох РКД [63, 80, 155]. Подразнення може бути особливо поширеним при високих концентраціях препарату, ці симптоми можна зменшити, наприклад, зміною частоти використання та одночасним застосуванням пом’якшувальних засобів [160-163]. Деякі препарати третиноїну слід наносити ввечері через його фотолабільність і не слід наносити разом із БП, щоб уникнути окислення та інактивації; місцеві препарати третиноїну у формі мікросфер, адапален і тазаротен не мають подібних обмежень. Топічні ретиноїди також можуть викликати фоточутливість; одночасне щоденне використання сонцезахисного крему може зменшити ризик сонячних опіків. Адапален 0,1% гель доступний без рецепта, тоді як інші місцеві ретиноїди відпускаються лише за рецептом.
Бензоїлу пероксид
БП є безрецептурним місцевим антимікробним засобом, який вивільняє вільні кисневі радикали і має помірну комедонолітичну активність [164, 165]. Завдяки своїм антибактеріальним і протизапальним властивостям широко використовується в терапії акне, особливо в комбінації з іншими місцевими засобами. AAD рекомендує БП для лікування акне на основі доказів помірної достовірності, отриманих у восьми дослідженнях [63-70].
Топічні антибіотики
Топічні антибіотики (включаючи еритроміцин, кліндаміцин, міноциклін і дапсон) лікують акне завдяки антибактеріальній і протизапальній дії [168]. AAD рекомендує топічні антибіотики для лікування акне на основі доказів помірної достовірності, отриманих у 14 дослідженнях [66-71, 79, 84-91].
Топічні комбінації з фіксованою дозою
Топічні комбінації БП, ретиноїдів або антибіотиків у фіксованих дозах спрощують режим застосування препаратів і підвищують комплаєнс. Такі комбіновані засоби дозволяють одночасно впливати на кілька патогенетичних ланок акне та потенціюють ефективність лікування [171]. AAD рекомендує фіксовані топічні комбінації БП і топічного ретиноїду, БП і топічного антибіотика та топічного ретиноїду і топічного антибіотика для лікування акне на основі доказів помірної достовірності із семи [63, 64, 99, 109-112], дев’яти [66, 68, 69, 99-104] та трьох [71, 79, 99] РКД відповідно.
Класкотерон
Класкотерон – місцевий антиандроген, який безпосередньо зв’язується з андрогенними рецепторами та пригнічує андроген-опосередкований синтез ліпідів і прозапальних цитокінів у себоцитах. Завдяки своїй здатності модулювати вплив андрогенів на шкіру класкотерон є ефективним засобом для лікування акне, особливо у пацієнтів із гіперандрогенними станами [172]. AAD умовно рекомендує класкотерон для лікування акне.
Саліцилова кислота
Саліцилова кислота – безрецептурний місцевий комедонолітичний засіб, який застосовується в концентраціях 0,5-2%. Сприяє злущуванню епітелію та відкриттю вивідних проток сальних залоз, що запобігає утворенню комедонів і призводить до регресу висипань. AAD умовно рекомендує саліцилову кислоту для лікування акне на основі доказів помірної достовірності одного РКД, що показали на 25% менше запальних уражень, на 11% менше відкритих комедонів і відсутність різниці в закритих комедонах при застосуванні 0,5% саліцилової кислоти [95].
Азелаїнова кислота
Азелаїнова кислота є місцевим засобом з комедонолітичною, антибактеріальною та протизапальною активністю. Завдяки своїй освітлюючій дії на постзапальну гіперпігментацію азелаїнова кислота може бути особливо корисною у пацієнтів із чутливою шкірою або темним фототипом. Крім того, вона добре переноситься та має сприятливий профіль безпеки [96, 97, 173]. AAD умовно рекомендує топічне застосування азелаїнової кислоти для лікування акне на основі доказів помірної достовірності з трьох РКД [96-98].
Системна терапія
Системна антибіотикотерапія широко використовується для лікування акне, як правило, середнього та тяжкого ступенів. Зазвичай рекомендовані до застосування пероральні антибіотики класу тетрацикліну, включаючи доксициклін, міноциклін і сарециклін, оскільки вони проявляють антибіотичні властивості, зв’язуючи 16S-рибосомальну РНК 30S-субодиниці бактеріальної рибосоми для пригнічення синтезу білка, а також протизапальні властивості, пригнічуючи хемотаксис нейтрофілів і матриксні металопротеїнази та знижуючи рівень запальних цитокінів [176]. Слід зазначити, що антибіотики класу тетрацикліну протипоказані під час вагітності, лактації та в дитячому віці <9 років у період розвитку зубів, оскільки повторний вплив може спричиняти гіпоплазію або зміну кольору емалі постійних зубів.
Обмеження використання системних антибіотиків, коли це можливо, рекомендоване як належна практика, щоб зменшити розвиток антибіотикорезистентності та інших антибіотик-асоційованих ускладнень. У 2021 році дерматологи призначили більше пероральних антибіотиків на одного лікаря, ніж представники всіх інших спеціальностей, причому більшість антибіотиків використовували для лікування акне [177, 178]. Окрім занепокоєння щодо антибіотикорезистентності вживання пероральних антибіотиків класу тетрацикліну було пов’язане із запальними захворюваннями кишечника [114], фарингітом [179], інфекцією, спричиненою S. aureus [180, 181], і вульвовагінітом, викликаним грибком роду Candida. Амбулаторне управління антибіотиками сприяє належному використанню цих препаратів, при якому пацієнти отримують потрібну дозу потрібного антибіотика в потрібний час курсом необхідної тривалості.
Центри з контролю та профілактики захворювань США (Centers for Disease Control and Prevention, CDC) рекомендують, щоб амбулаторні програми раціонального використання антибіотиків включали:
- зобов’язання щодо оптимізації призначення антибіотиків і безпеки пацієнтів;
- заходи з впровадження політики або практики раціонального використання антибіотиків;
- відстеження практики призначення антибіотиків за допомогою зворотного зв’язку від лікарів або самооцінки;
- доступ до освітніх ресурсів та експертних знань [182].
При лікуванні акне системними антибіотиками AAD рекомендує супутнє застосування БП та інших засобів топічної терапії як належної практики для зменшення ризику розвитку антибіотикорезистентності та обмеження тривалості системного впливу антибіотиків. Пероральні антибіотики не слід застосовувати як монотерапію для лікування акне. Застосування системних антибіотиків також слід обмежити до якомога коротшої тривалості, зазвичай не більше 3-4 міс, як зазначено в міжнародних рекомендаціях [3, 183, 184]. У пацієнтів, які мають неадекватну відповідь або протипоказання до неантибіотикотерапії і можуть потребувати більш тривалих курсів системних антибіотиків, послідовне спостереження та переоцінка мають обмежити застосування системних антибіотиків до якомога коротшої тривалості і підтримувати кінцеві точки лікування за допомогою паралельної місцевої терапії під час і після лікування системними антибіотиками [185-189].
Доксициклін
Доксициклін є антибіотиком широкого спектра дії з групи тетрациклінів, який широко застосовується для системної терапії акне. Механізм дії доксицикліну полягає в інгібуванні синтезу білка в бактеріальних клітинах шляхом зв’язування з 30S-субодиницею рибосоми, що призводить до бактеріостатичного ефекту. Крім того, доксициклін має протизапальні властивості, які реалізуються через пригнічення активності матриксних металопротеїназ, зниження продукції прозапальних цитокінів та модуляцію функції нейтрофілів. AAD умовно рекомендує доксициклін для лікування акне на основі доказів помірної достовірності, отриманих із п’яти досліджень [114-118].
Відміна лікування через побічні ефекти була більш поширеною при застосуванні доксицикліну порівняно з плацебо в трьох дослідженнях (1,3% проти 0,3%; коефіцієнт ризику [КР] 2,25 [0,38; 13,21]) [115-117]. Доксициклін може спричиняти шлунково-кишкові розлади (15,7% проти 5,9%; КР 2,56 [1,05; 6,25]) [115-117], включаючи нудоту, блювання і діарею; езофагіт, фототоксичність і рідко – внутрішньочерепну гіпертензію. Прийом доксицикліну з їжею та достатньою кількістю рідини у вертикальному положенні може зменшити побічні ефекти з боку шлунково-кишкового тракту.
Низькі дози доксицикліну (20 мг двічі на день або 40 мг пролонгованої дії на день) продемонстрували ефективність у пацієнтів із помірним запальним акне [115], але залишається недостатньо доказів для безпосереднього порівняння ефекту перорального доксицикліну в різних дозах [190].
Міноциклін
Міноциклін є напівсинтетичним антибіотиком тетрациклінового ряду, який часто застосовується для системної терапії акне. Міноциклін проявляє бактеріостатичну дію шляхом інгібування синтезу білка в бактеріальних клітинах, зв’язуючись із 30S-субодиницею рибосоми. Крім того, міноциклін має протизапальні властивості, які опосередковуються пригніченням активності матриксних металопротеїназ, зниженням продукції прозапальних цитокінів і модуляцією функції нейтрофілів. AAD умовно рекомендує міноциклін для лікування акне на основі доказів помірного рівня достовірності, отриманих у п’яти дослідженнях, а також на основі обговорень робочої групи щодо рідкісних потенційних побічних ефектів лікування [114, 119-122].
Сарециклін
Сарециклін – новий антибіотик класу тетрациклінів, розроблений спеціально для лікування акне. Є похідним міноцикліну з модифікованою структурою, що забезпечує вищу ліпофільність і покращене проникнення в сальні залози [11]. Механізм дії сарецикліну полягає в інгібуванні синтезу білка в бактеріальних клітинах шляхом зв’язування із 30S-субодиницею рибосоми, що призводить до бактеріостатичного ефекту. AAD умовно рекомендує сарециклін для лікування акне на основі достовірних даних трьох досліджень, а також доступності й вартості лікування [123-125].
Сарециклін є антибіотиком вузького спектра дії класу тетрациклінів, і, порівняно з препаратом порівняння, через 12 тижнів більша частка пацієнтів, які отримували сарециклін, досягли успіху в лікуванні IGA у двох РКД (22,3% проти 13,0%; КР 1,73 [1,23; 2,44]) [123-125].
Сарециклін дозується за масою тіла 1,5 мг/кг і, як правило, добре переноситься, має низький рівень побічних ефектів із боку шлунково-кишкового тракту, фотосенсибілізації та кандидозних інфекцій. Незважаючи на високу впевненість у перевазі користі над ризиками, що ґрунтується на даних клінічних досліджень, робоча група проголосувала за умовну рекомендацію через занепокоєння щодо високої поточної вартості лікування сарецикліном, що може вплинути на рівний доступ до лікування акне. Ця умовна рекомендація може бути переглянута в майбутньому в разі зміни вартості та доступності лікування.
Гормональна терапія
Комбіновані оральні контрацептиви
Комбіновані оральні контрацептиви (КОК) містять комбінації естрогену і прогестину. КОК запобігають овуляції та вагітності шляхом пригнічення гонадотропін-рилізинг-гормону, фолікулостимулюючого та лютеїнізуючого гормонів. КОК лікують акне завдяки своїм загальним антиандрогенним властивостям, які зменшують вироблення андрогенів яєчниками, підвищують рівень глобуліну, що зв’язує статеві гормони, і зменшують кількість вільного тестостерону, який в іншому випадку міг би активувати андрогенний рецептор. КОК знижують активність 5a-редуктази і блокують андрогенний рецептор [192-195].
Етинілестрадіол (ЕЕ) є найпоширенішим естрогенним компонентом КОК, добова доза якого зазвичай становить 10-50 мкг. Прогестини, синтезовані аналоги прогестерону, історично класифікуються за поколіннями. Прогестини I, II і III поколінь походять від тестостерону і мають андрогенний потенціал, якщо застосовуються окремо. Прикладами пероральних прогестинів I покоління є норетиндрон та етинодіолу діацетат, II – левоноргестрел і норгестрел, III – норгестимат і дезогестрел, які вважаються менш андрогенними, ніж представники попередніх поколінь. КОК, що містять лише прогестин, внутрішньом’язові ін’єкції, внутрішньоматкові спіралі або підшкірні імплантати можуть погіршити перебіг акне [196, 197]. До прогестинів IV покоління належать дроспіренон і дієногест. Дроспіренон є аналогом спіронолактону, який не походить від тестостерону і має антиандрогенні властивості. У поєднанні з естрогеном усі КОК мають чисті антиандрогенні властивості [193, 198]. Чотири КОК схвалені FDA для лікування акне у жінок, які бажають використовувати оральну контрацепцію, включаючи норгестимат/ЕЕ, норетиндрону ацетат/ЕЕ/фумарат заліза, дроспіренон/ЕЕ і дроспіренон/ЕЕ/левомефолат.
AAD умовно рекомендує КОК для лікування акне на основі даних 10 досліджень [130-139]. Дані про всі препарати КОК, що мали результати в лікуванні акне, незалежно від конкретного затвердженого показання для лікування, були об’єднані та порівняні з плацебо. Порівняно з плацебо наприкінці 6-го циклу більша кількість пацієнтів, які отримували КОК, досягли успіху IGA у трьох РКД (КР 1,45 [1,06; 1,97]) [130-132].
Повідомлення про будь-які побічні ефекти (54,0% проти 50,1%; КР 1,15 [1,07; 1,24]) та припинення лікування через побічні ефекти (5,1% проти 2,9%; КР 1,86 [1,32; 2,62]) частіше зустрічаються при застосуванні КОК, ніж плацебо. Лікарі повинні консультувати пацієнтів щодо очікуваного часу покращення стану акне при застосуванні КОК, яке зазвичай помітне протягом 3-6 міс, і можуть розглянути можливість комбінування КОК з іншими методами на ранній стадії лікування акне для прискорення відповіді на лікування.
Перед призначенням КОК важливо зібрати повний анамнез та виміряти артеріальний тиск [206]. Клініцисти можуть бути достатньо впевненими, що пацієнтка, яка не має симптомів або ознак вагітності і відповідає певним критеріям (наприклад, звернулася протягом 7 днів після початку нормальної менструації або не мала статевого акту з моменту початку останньої нормальної менструації), не є вагітною [207]. Також можна розглянути можливість проведення тестів сечі на вагітність [207]. Доступ до КОК може бути розширений за допомогою інструментів самообстеження пацієнток [208]. Обстеження органів малого таза і грудних залоз, скринінг на рак шийки матки та інфекції, що передаються статевим шляхом, не є обов’язковими перед початком прийому КОК [208]. Рекомендації щодо вибору контрацептивів у пацієнток з особливими характеристиками або медичними станами містяться в Медичних критеріях прийнятності використання контрацептивів у США (2016), які доступні у вигляді мобільного додатка для полегшення використання в клінічних умовах [209]. Обговорення потенційних переваг і ризиків КОК можуть відрізнятися залежно від показань: якщо КОК призначається для запобігання вагітності, його ризики і переваги слід порівнювати з ризиками небажаної вагітності; якщо КОК призначається виключно для лікування акне, його ризики і переваги слід порівнювати з ризиками і перевагами при акне.
Таким чином, акне є одним із найпоширеніших дерматологічних захворювань, яке має значний вплив на якість життя пацієнтів різних вікових груп. Оновлені рекомендації AAD 2024 року щодо лікування акне є важливим ресурсом для клініцистів, які займаються менеджментом цього захворювання.
|
ОСОБЛИВОСТІ МЕНЕДЖМЕНТУ АКНЕ ПІД ЧАС ВАГІТНОСТІ ТА ЛАКТАЦІЇ |
|
Місцева терапія Оновлені рекомендації акцентують увагу на безпеці місцевої терапії акне у вагітних. Згідно з настановами, ризик негативного впливу на плід при застосуванні азелаїнової кислоти, бензоїлу пероксиду, еритроміцину та кліндаміцину вважається низьким через обмежену системну абсорбцію [174, 175]. Саліцилова кислота може використовуватися під час вагітності на обмежених ділянках шкіри, проте її застосування на великих площах не рекомендоване [174]. Безпечність місцевого застосування дапсону і класкотерону під час вагітності та лактації не встановлена. Тазаротен протипоказаний вагітним на основі досліджень на тваринах та потенціалу системної абсорбції. Незважаючи на те що причинно-наслідковий зв’язок між застосуванням місцевих ретиноїдів та вродженими вадами розвитку не доведено, під час вагітності рекомендовано віддавати перевагу альтернативним засобам. Місцеве застосування міноцикліну не рекомендоване під час вагітності та лактації. Системна антибіотикотерапія Рекомендації підтверджують ефективність системних антибіотиків для лікування акне середнього та тяжкого ступеня. Пероральні антибіотики тетрациклінового ряду (доксициклін, міноциклін, сарециклін) розглядаються як препарати вибору. Механізм їх дії включає пригнічення синтезу білка в бактеріальних клітинах та протизапальні ефекти [176]. Важливо зазначити, що ці антибіотики протипоказані під час вагітності, лактації та дітям до 9 років через ризик ускладнень. У вагітних та пацієнтів із непереносимістю тетрациклінів рекомендації 2016 року розглядають можливість обмеженого застосування еритроміцину, азитроміцину або триметоприму/сульфаметоксазолу. Гормональна терапія КОК розглядаються як ефективний метод лікування акне у жінок. Рекомендації наголошують на антиандрогенних властивостях КОК, які зменшують вироблення андрогенів яєчниками, підвищують рівень глобуліну, що зв’язує статеві гормони, і знижують активність 5α-редуктази [192-195]. Перед призначенням КОК настанови рекомендують ретельний збір анамнезу та вимірювання артеріального тиску [206]. Наголошується на важливості виключення вагітності перед початком терапії [207]. Рекомендації також містять вказівки щодо розширення доступу до КОК за допомогою інструментів самостійного скринінгу пацієнток [208]. Обговорення потенційних переваг і ризиків КОК має враховувати показання до їх призначення: для контрацепції чи виключно для лікування акне [209]. |
Список літератури знаходиться в редакції.
Реферативний огляд підготувала Анна Хиць
За матеріалами: Reynolds R.V., Yeung H., Cheng C.E. et al. Guidelines of care for the management of acne vulgaris. J Am Acad Dermatol. May 2024; 90 (5): 1006.e1-1006.e30. doi: 10.1016/j.jaad.2023.12.017.
Тематичний номер «Акушерство. Гінекологія. Репродуктологія» № 4 (60) 2024 р.


