1 травня, 2017
Инфузионная терапия в период беременности
Беременные женщины представляют особую категорию пациентов не только для акушеров-гинекологов, но и для врачей общей практики. На сегодняшний день объективной реальностью стало широкое использование лекарственных средств во время беременности вследствие ухудшения здоровья женщин репродуктивного возраста и увеличения среднего возраста первородящих.
Глубокие качественные и количественные изменения метаболизма, увеличение нагрузки на все органы и системы (прежде всего сердечно-сосудистую) провоцируют развитие многих патологических состояний, ассоциированных с беременностью, а также манифестацию латентных нарушений. При этом физиологические и патологические изменения в организме беременной женщины способствуют модификации фармакодинамических и фармакокинетических свойств назначаемых лекарственных препаратов, что значительно осложняет необходимое медикаментозное лечение. Поэтому особенности фармакотерапии беременных представляют интерес для любого специалиста, которому приходится консультировать и лечить эту группу пациенток.
 15-16 марта в г. Виннице состоялась научно-практическая конференция «Терапевтические чтения 2017. Достижения и перспективы». Аспекты применения инфузионной терапии в акушерстве проанализировал член-корреспондент НАМН Украины, доктор медицинских наук, профессор Владимир Исаакович Медведь.
15-16 марта в г. Виннице состоялась научно-практическая конференция «Терапевтические чтения 2017. Достижения и перспективы». Аспекты применения инфузионной терапии в акушерстве проанализировал член-корреспондент НАМН Украины, доктор медицинских наук, профессор Владимир Исаакович Медведь.
– С общей точки зрения, беременность – это радостный, хоть и тревожный период в жизни женщины. С точки зрения врача-терапевта, беременность является периодом, при котором в организме происходят значительные фазные, гемодинамические, респираторные, гормонально-метаболические изменения. Все они являются обратимыми, что подчеркивает их физиологичность.
Вместе с тем нагрузка на органы и системы беременной существенно возрастает, в частности:
- объем циркулирующей крови (ОЦК) увеличивается минимум на 35-50%;
- происходит гиперволемическая гемодилюция за счет увеличения объема циркулирующей плазмы;
- появляется третий круг кровообращения с постоянным повышением объема кровообращения по мере увеличения срока гестации (на исходе беременности приблизительно 800 мл/мин, 20-25% минутного объема крови);
- увеличиваются потребление кислорода на 16%, минутный объем дыхания – на 40%;
- повышаются уровни эстрогенов (≥100 раз) и прогестерона (≥10 раз);
- в 1,5 раза усиливается скорость клубочковой фильтрации, при этом в норме концентрация креатинина снижается от I к III триместру.
Патологические состояния, ассоциированные с беременностью
Беременность обусловливает развитие определенных состояний, которые являются результатом адаптационных изменений в организме женщины:
- кетогенность и диабетогенность (лактоген, синтезируемый плацентой, регулирует метаболические процессы в организме матери, направленные на обеспечение роста и развития плода, и благодаря антиинсулиновому действию усиливает процессы гликонеогенеза в печени, снижая толерантность организма к глюкозе и усиливая липолиз; у 18-20% женщин, которые до беременности не имели нарушений толерантности к глюкозе, развивается гестационный диабет);
- тромбогенность (специфический гормональный фон определяет снижение венозного тонуса, физиологическое расширение стенок вен с возникновением клапанной недостаточности, сгущение крови и повышение концентрации факторов свертывания; риск венозной тромбоэмболии повышается в 12 раз);
- иммуносупрессивность (фетоплацентарный комплекс продуцирует факторы, способствующие подавлению активности иммунной системы женщины на протяжении беременности и усилению толерантности к плоду, который на 50% является аллотрансплантатом);
- аорто-кавальная компрессия (увеличение матки во время беременности сопряжено с повышением давления на магистральные сосуды брюшной полости, что может сопровождаться клиническими проявлениями синдрома нижней полой вены).
Все вышеописанные адаптационные изменения создают предпосылки к развитию осложнений, которые определяются как патология, ассоциированная с беременностью:
- гестационный диабет (18-20%);
- тромбоцитопения беременных (3-5%);
- послеродовая кардиомиопатия (средняя частота – 1 случай на 10 000 родов; клинически проявляется как крайне тяжелая дилатационная кардиомиопатия, которая тем не менее имеет обратимый характер с возможностью полного восстановления архитектоники миокарда);
- акушерский холестаз (внутрипеченочный холестаз беременных, встречаемость 1:500);
- острая жировая дистрофия печени (одно из наиболее тяжелых осложнений беременности, сопряженное с высокими показателями материнской и перинатальной смертности).
Особенности медикаментозной терапии в период беременности
Количественные и качественные изменения состояния организма во время нормально протекающей беременности обусловливают существенные изменения фармакокинетики лекарственных средств (ЛС):
- нарушения абсорбции (замедление всасывания ЛС в желудке и их пребывания в кишечнике из-за снижения моторной и секреторной функций желудочно-кишечного тракта – ЖКТ);
- увеличение объема распределения как липофильных, так и гидрофильных ЛС вследствие физиологической гемодилюции;
- уменьшение связывания ЛС с белками плазмы (в силу снижения связывающей способности альбумина и умеренной гипоальбуминемии);
- разнонаправленные изменения биотрансформации/метаболизма, экскреции/элиминации ЛС (увеличение свободной части ЛС сопровождается, с одной стороны, повышением тканевой диффузии и терапевтической активности препаратов, а с другой – ускорением их трансформации и выведения).
Появляются и принципиально новые факторы, влияющие на фармакокинетику ЛС:
- трансплацентарный переход препаратов (в амниотическую жидкость и организм плода);
- участие плаценты в метаболизме ЛС;
- влияние на тонус матки препаратов, которые назначаются с иной терапевтической целью;
- влияние на эмбрион/плод.
 Следует отметить, что патологическая беременность вносит дополнительные изменения в фармакокинетику ЛС.
Следует отметить, что патологическая беременность вносит дополнительные изменения в фармакокинетику ЛС.
Учитывая значение фармакокинетических особенностей медикаментозной терапии при беременности, а также наличие клинических ситуаций, при которых медикаментозная терапия не имеет альтернативы, FDA (Food and Drug Administration) в 1980 г. разработало классификацию ЛС в зависимости от степени риска и уровня тератогенности, что отражено в таблице 1.
На сегодняшний день ЛС категории А, которые могут применяться без ограничений в разные сроки беременности, в арсенале клиницистов крайне мало. ЛС, относящиеся к категории В, могут назначаться при беременности по соответствующим показаниям. Препараты, классифицирующиеся как категория С, могут ограниченно применяться у беременных в том случае, когда невозможно найти адекватную альтернативу. ЛС категории D могут использоваться по жизненным показаниям с обязательным информированием беременной о возможных последствиях их употребления. ЛС категории X абсолютно противопоказаны как беременным, так и женщинам, планирующим беременность.
К сожалению, следует заметить, что данное разделение препаратов на категории пока не нашло отражения в инструкциях к их применению. Так, в разделе «Противопоказания» производители часто указывают, что соотношение польза/риск при применении во время беременности должен оценить врач, хотя точных данных касательно указанного критерия для многих ЛС на сегодняшний день (в силу разных причин) не существует. Поэтому клиницисты, принимая решение о назначении определенных ЛС беременным женщинам, ориентируются на дополнительные признаки (в том числе и классификацию FDA).
Что касается растворов для инфузионной терапии (ИТ), кристаллоиды можно отнести к категории В, коллоидные растворы – С, широко используемые в клинической практике многоатомные спирты – с большей вероятностью к категории С, другие препараты специального действия – к категориям С и D.
Средства ИТ
 ИТ является одним из основных методов лечения патологических состояний и осложнений беременности. Стратегия ИТ направлена на нормализацию реологических и коагуляционных свойств крови, маточно-плацентарного кровообращения. Применение неинтенсивной ИТ у беременных способствует дезинтоксикации, улучшению микроциркуляции, газообмена, антиоксидантной защите.
ИТ является одним из основных методов лечения патологических состояний и осложнений беременности. Стратегия ИТ направлена на нормализацию реологических и коагуляционных свойств крови, маточно-плацентарного кровообращения. Применение неинтенсивной ИТ у беременных способствует дезинтоксикации, улучшению микроциркуляции, газообмена, антиоксидантной защите.
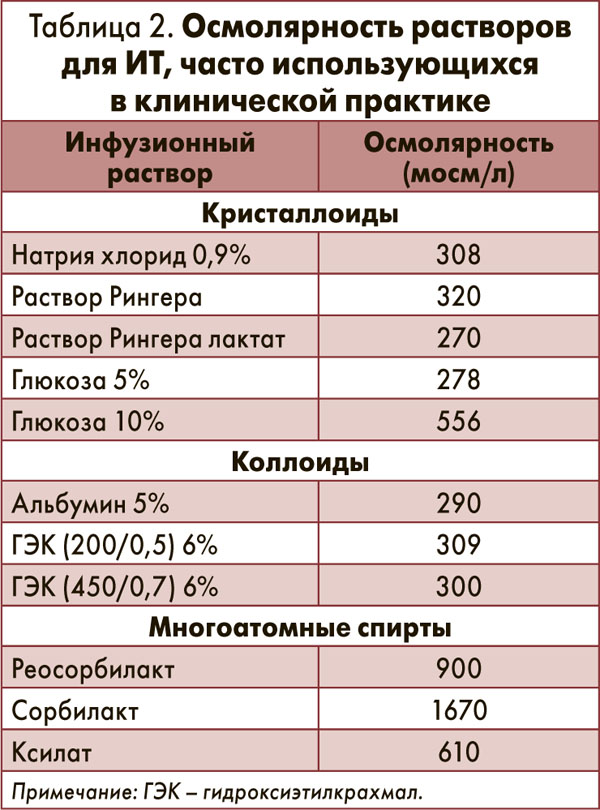
При назначении ИТ принципиальным вопросом является осмолярность раствора. Осмотическая активность (осмолярность) характеризует обмен жидкости между сосудом и тканью, определяется концентрацией ионов натрия, калия, хлора, глюкозы, мочевины и др.; нормальная осмолярность плазмы составляет 290 мосм/л. При беременности этот показатель снижается до 280 мосм/л за счет увеличения ОЦК, гемодилюции и уменьшения концентрации ионов и микроэлементов, что необходимо учитывать при ИТ для предупреждения развития нежелательных эффектов. Осмолярность инфузионных растворов, наиболее часто применяемых в ежедневной практике, указана в таблице 2.
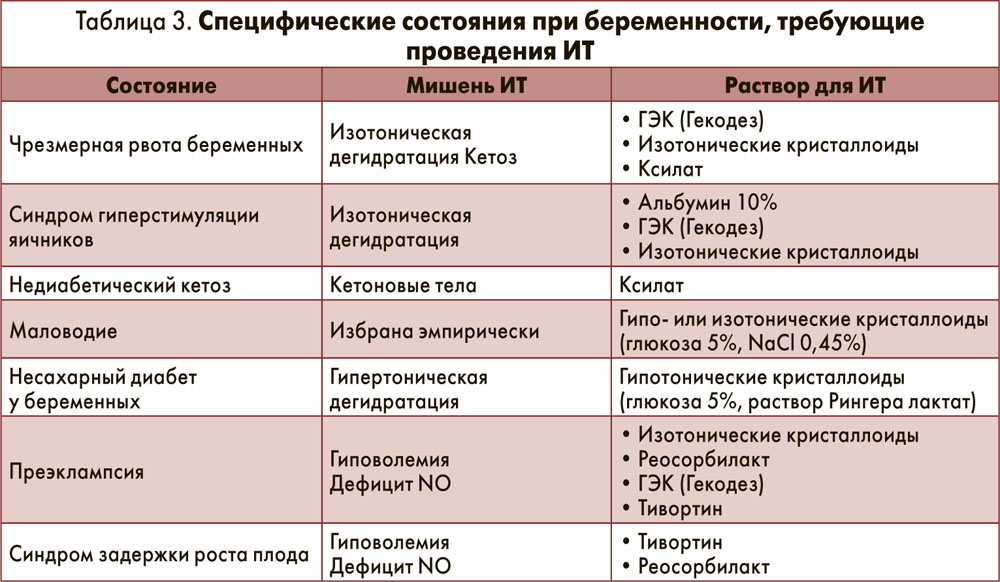
Для практического врача важно знать, что при ИТ изотоническими растворами (осмолярность равна осмолярности плазмы) 25% их объема остается в сосудистом русле, а 75% выходит за его пределы; при использовании гипотонических растворов (осмолярность ниже осмолярности плазмы) более 70% их объема распределяется во внеклеточном пространстве, а в случае применения гипертонических растворов (осмолярность выше осмолярности плазмы) жидкость из внеклеточного пространства поступает в сосудистое русло. Поэтому для обеспечения адекватной ИТ необходимо учитывать тип дегидратации, который наблюдается при том или ином осложнении беременности (табл. 3).
Следует отметить, что в Украине при общем упадке системы здравоохранения развитие вспомогательных репродуктивных технологий находится на европейском уровне, поэтому все чаще встречается синдром гиперстимуляции яичников – ятрогенное осложнение программ экстракорпорального оплодотворения (ЭКО). Основными патогенетическими механизмами данного синдрома являются:
- усиление ангиогенеза из-за образования множества желтых тел при стимуляции функции яичников;
- увеличение сосудистой проницаемости и массивный выход плазмы в брюшную, а в тяжелых случаях – в плевральную и перикардиальную полости.
Вследствие этого возникают уменьшение ОЦК, ишемия и нарушение функции тканей и органов, тромботические осложнения.
На сегодняшний день в программах ИТ осложнений беременности не рекомендуется использовать производные поливинилпирролидона (не выводится из организма должным образом), коллоиды на основе декстрана (неблагоприятное воздействие на систему гемостаза), 0,9% раствор NaCl (недостаточно сбалансирован) и 5% раствор глюкозы (за исключением некоторых случаев, когда его введение необходимо).
Собственный опыт применения средств неинтенсивной ИТ в отделении внутренней патологии беременных
С целью коррекции гиповолемии, дегидратации и дезинтоксикации, а также улучшения гемодинамики и реологических свойств крови при осложнениях беременности наиболее часто применяются Реосорбилакт, Ксилат, Гекодез, Тивортин.
Реосорбилакт (сорбитол, натрия лактат и др.) является одним из наиболее сбалансированных растворов, обеспечивающих комплексное фармакологическое воздействие. Гиперосмолярность раствора способствует выраженному дезинтоксикационному эффекту, улучшает микроциркуляцию и реологические свойства крови.
Ксилат (ксилит, натрия ацетат) – многокомпонентный гиперосмолярный раствор, оказывающий антикетогенное, азотсберегающее и липотропное действие. При этом ксилитол, содержащийся в растворе, не влияет на уровень глюкозы крови и способствует секреции эндогенного инсулина, а натрия ацетат обеспечивает коррекцию ацидоза без резких колебаний pH.
Гекодез является 6% раствором ГЭК (200/0,5) и используется в качестве плазмозаменителя с выраженным волемическим эффектом. Препарат способствует поддержанию онкотического давления плазмы, удерживая тем самым жидкость в сосудистом русле, снижает проницаемость стенок капилляров, что приводит к быстрой нормализации микроциркуляции и центральной гемодинамики.
Тивортин (L-аргинин) применяется в комплексной терапии токсикозов (гестозов) и других осложнений беременности. Аминокислота L-аргинин – субстрат для синтеза оксида азота в организме – принимает также важное участие в регуляции внутриклеточного метаболизма. При нормальном течении беременности со II триместра наблюдается увеличение содержания L-аргинина в крови, а при гестозах (особенно преэклампсии) – снижение, что провоцирует развитие различных осложнений. Применение Тивортина позволяет эффективно снизить частоту не только преэклампсии, но и других осложнений беременности (фетоплацентарная недостаточность, задержка роста плода, угроза преждевременных родов).
Таким образом, основными задачами ИТ в период беременности являются устранение дефицита ОЦК и возмещение патологических потерь жидкости, ионов, микроэлементов. При этом успех проведения ИТ во многом определяется своевременностью диагностики патологических состояний и адекватным выбором инфузионных растворов с учетом особенностей гомеостаза при беременности.
Подготовила Наталия Позднякова
Медична газета «Здоров’я України 21 сторіччя» № 7 (404), квітень 2017 р.