2 квітня, 2017
Эффективность комбинации консервативного и хирургического методов лечения гастроэзофагеальной рефлюксной болезни
Операция – это только этап,
эпизод в общем лечении больного.
М.П. Кончаловский, выдающийся профессор-терапевт
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) в силу большой распространенности названа болезнью XXI века. Согласно эпидемиологическим данным, до 50% взрослого населения с разной частотой испытывает те или иные симптомы ГЭРБ (прежде всего изжогу), причем 30% – не реже одного раза в неделю, а 10% – ежедневно, что негативно сказывается на качестве жизни пациентов. Ежегодный прирост заболеваемости (примерно на 5%) наблюдается не только в развитых странах Европы и Северной Америки (особенно в США), в которых за последние 10 лет отмечено не менее чем трехкратное увеличение частоты этой патологии, но и в странах Юго-Восточной Азии, в частности Японии, Сингапуре и Китае.
Тенденцию роста заболеваемости ГЭРБ объясняют увеличением продолжительности жизни, пандемией ожирения, коморбидными состояниями, способствующими возникновению заболевания (сахарный диабет, хронический панкреатит, неврологические расстройства, психосоматические нарушения), широким применением препаратов, расслабляющих нижний пищеводный сфинктер и замедляющих опорожнение желудка (спазмолитиков, блокаторов кальциевых каналов и др.). Установлено, что у больных с частыми симптомами ГЭРБ (особенно с изжогой) качество жизни ниже по сравнению с пациентами с дуоденальной язвой, стенокардией, сердечной недостаточностью и артериальной гипертензией. Осложнения ГЭРБ могут угрожать жизни пациентов. Кроме того, ГЭРБ является серьезной экономической проблемой для системы здравоохранения. Так, в США суммарные расходы на ведение пациентов с ГЭРБ занимают 1-е (!) место среди расходов на гастроэнтерологические заболевания.
В ингибиторах протонной помпы (ИПП), которые являются базисными средствами в лечении ГЭРБ, в настоящее время нуждается около 5% населения развитых стран.
Не решены проблемы своевременной диагностики и лечения ГЭРБ, поэтому в последние годы регулярно разрабатываются и обновляются международные соглашения по этим вопросам.
В консенсусе 2012 г. по диагностике и ведению больных ГЭРБ, разработанном Американским колледжем гастроэнтерологии (АСС) с учетом данных доказательной медицины, отражены основные положения, регламентирующие ведение больных с ГЭРБ. Еще раз подчеркнуто, что на сегодняшний день наиболее эффективным методом купирования симптомов ГЭРБ является подавление выработки или связывание кислоты по принципу «чем сильнее, тем лучше». С этой целью применяют антисекреторные (кислотоснижающие) средства, среди которых наиболее эффективными являются ИПП. Хотя все ИПП (омепразол, лансопразол, пантопразол, рабепразол, эзомепразол и декслансопразол) – эффективные средства для лечения ГЭРБ, которые рассматривают как общепризнанный золотой стандарт кислотоснижающей терапии, многие пациенты не дают адекватного терапевтического ответа на применение их стандартных доз. Так, приблизительно у 2/3 пациентов с рефлюксными симптомами после первой дозы ИПП адекватный контроль симптомов не достигается, а приблизительно половина пациентов продолжает испытывать изжогу после трех дней терапии стандартными дозами ИПП. По последним данным, адекватный ответ на стандартные дозы ИПП отмечают в среднем только 40% больных с ГЭРБ (около 37% больных с неэрозивной рефлюксной болезнью и около 55% больных с эрозивным рефлюкс-эзофагитом). У 5-23% больных с эрозивным эзофагитом в течение 8 недель приема стандартных доз ИПП заживления эрозий не происходит, а у 5-45% больных симптомы полностью не разрешаются. Таким образом, первичное лечение стандартными дозами ИПП во многих случаях оказывается недостаточно эффективным. Кроме того, даже после хорошего начального терапевтического ответа на прием ИПП у 10-45% пациентов с эрозивным эзофагитом в течение 52 недель возникают рецидивы, несмотря на постоянное поддерживающее лечение стандартными дозами ИПП. Несмотря на выраженную кислотосупрессивную активность и клиническую эффективность, в настоящее время ИПП не рассматривают как средства этиопатогенетической терапии ГЭРБ, а их применение зачастую требует дополнительной коррекции и оптимизации.
Все ИПП всасываются в кишечнике в виде пролекарства и активируются внутриклеточно в кислой среде (рН 0,8-1) секреторных канальцев париетальных клеток. Образующийся при этом циклический сульфенамид обеспечивает блокаду кислотной продукции клеток путем взаимодействия с протонной помпой. Скорость превращения, а следовательно, и быстрота наступления кислотоснижающего эффекта, у разных ИПП неодинакова и зависит от уровня внутриклеточного рН.
Пантопразол является наиболее рН-селективным ИПП. Другие препараты этой группы (омепразол, лансопразол, рабепразол) обладают более низкой рН-селективностью, что может обусловить развитие побочных эффектов, особенно при необходимости их длительного применения. Дело в том, что, кроме париетальных клеток, мишенями для неселективных ИПП могут стать другие клетки, в которых продуцируются Н+/К+АТФазы (эпителий дистальных отделов кишечника, желчных ходов, почечных канальцев, эндотелий сосудов гладких мышц, нейтрофилы, макрофаги, лимфоциты и др.). Неселективные ИПП могут оказывать побочные эффекты в виде торможения клеточных функций. Например, рабепразол, реализуя действие в лизосомах клеток неспецифической иммунной системы, составляющей первую линию защиты против бактериальных и вирусных инфекций, повышает частоту инфекционных и воспалительных побочных эффектов (ринит, фарингит, респираторные вирусные инфекции) на 2-5%. В отличие от рабепразола наилучшие результаты по переносимости среди ИПП показывает пантопразол: при его приеме незначительные побочные эффекты зафиксированы только у 1,1% пациентов. Известно также, что пантопразол, единственный из всех ИПП, вызывает необратимую блокаду протонной помпы, а не временное прерывание химической связи. При этом продукция хлористоводородной кислоты восстанавливается за счет синтеза новых протонных помп. Время для возобновления исходной кислотопродукции составляет для лансопразола около 15 ч, для омепразола и рабепразола – около 30 ч, для пантопразола – примерно 46 ч, то есть пантопразол имеет дополнительное преимущество в виде наиболее продолжительного кислотоснижающего эффекта.
Кроме того, пантопразол, в отличие от других ИПП, обладает наиболее низкой аффинностью к печеночной цитохром Р450 ферментной системе. При одновременном применении нескольких препаратов, метаболизирующихся цитохромом Р450, их эффективность может изменяться. Пантопразол не влияет на активность цитохрома Р450, поэтому не дает клинически значимых перекрестных реакций с другими лекарственными средствами. Это значительно расширяет область его использования с достижением хорошего профиля безопасности при длительном применении.
Отдельные разделы консенсуса АСС (2012) посвящены вопросам диагностики и лечения больных с атипичными (внепищеводными) проявлениями и рефрактерной формой ГЭРБ.
Внепищеводные проявления ГЭРБ отмечаются у 30% пациентов. Среди них выделяют легочные, желудочные, оториноларингологические, кардиальные, стоматологические. Синдром рефлюксной загрудинной боли относят к пищеводным симптомам, он требует дифференциальной диагностики с кардиальной патологией. Согласно рекомендациям АСС пациентов с некардиальной болью в груди, предположительно связанной с ГЭРБ, необходимо предварительно обследовать для исключения кардиальных причин боли. В 10-15% случаев ГЭРБ единственное проявление болезни – боль в грудной клетке, которую по клиническим характеристикам практически невозможно отличить от коронарной. По данным суточного внутрипищеводного рН-мониторинга при ГЭРБ прослеживается четкая корреляция между эпизодами загрудинной боли и эпизодами снижения рН ниже 4. Коронарография, проведенная при загрудинной боли у пациентов с подозрением на кардиальную патологию, в 30% случаев не выявляет изменений в коронарных артериях и часто обусловлена именно ГЭРБ.
При бронхолегочных заболеваниях патологический пищеводный рефлюкс выявляется в 50-65% случаев. ГЭРБ может выступать как индуктором, так и триггером таких заболеваний и состояний, как бронхиальная астма, хронический бронхит, пневмония, ателектаз, фиброз легкого и пароксизмальное ночное апноэ. Особенностью рефлюкс-индуцированной бронхиальной астмы является преобладание легочных симптомов над клиническими признаками патологии пищевода. В ряде случаев пациенты указывают, что обострение проявлений со стороны пищеварительного тракта предшествует обострению бронхиальной астмы.
Значительную часть атипичной клинической симптоматики ГЭРБ занимают проявления со стороны ЛОР-органов («рефлюкс-ларингит», фарингит, отит). Манифестация симптомов поражения глотки и гортани («комок в горле», персистирующий непродуктивный кашель, утренняя осиплость голоса, дисфония) связаны с достижением рефлюктата проксимального отдела пищевода, попаданием его в глотку и гортань, особенно в ночное время, когда снижается тонус нижнего пищеводного сфинктера.
Часто встречаются стоматологические проявления ГЭРБ. К числу наиболее характерных поражений полости рта и зубов при ГЭРБ относятся:
• поражение мягких тканей (афты слизистой оболочки полости рта, изменения сосочков языка, жжение языка);
• воспалительные заболевания тканей пародонта (гингивиты, пародонтиты);
• разнообразные нарушения состояния зубов (эрозии эмали, кариес);
• галитоз (неприятный запах изо рта).
Поступление желудочного содержимого в пищевод и далее в ротовую полость приводит к нарушению кислотно-щелочного равновесия с развитием ацидоза (в норме рН слюны 6,5-7,5). При рН 6,2-6 слюна приобретает деминерализующие свойства: происходит частичная очаговая деминерализация эмали зубов с образованием в них полостей (кариес), а также с образованием эрозий твердых тканей зубов – эмали и дентина. В 32,5% случаев поражаются верхние и нижние резцы.
У пациентов с гингивитом в 83% случаев при рН-мониторинге диагностируется ГЭРБ. Эрозии зубов – патологические изменения, проявляющиеся разрушением эмали и обнажением дентина, в возникновении которых (в отличие от кариеса) бактерии не имеют существенного значения. Эти эрозии необратимы и могут привести к потере зубов. С учетом данных суточной внутрипищеводной рН-метрии эрозии зубов могут стать для гастроэнтеролога указанием на наличие ГЭРБ у этих пациентов. Указанные изменения тесно связаны с длительностью течения заболевания, неадекватно подобранной терапией. Эффективное лечение ГЭРБ способствует уменьшению данных нарушений.
В последние годы отмечено увеличение частоты рефрактерных к лечению ИПП форм ГЭРБ. Рефрактерные формы (РФ) ГЭРБ отличаются значительным снижением качества жизни больного, высокой частотой возникновения пищевода Барретта, являющегося фоном для развития рака пищевода.
Так, по данным S. Ahlawat и соавт., у 10-42% больных ГЭРБ не удается полностью купировать или уменьшить выраженность симптомов при назначении стандартной дозы ИПП. Другие исследования свидетельствуют о том, что у 5-17% пациентов с ГЭРБ двойная доза ИПП является недостаточно эффективной, что предполагает констатирование в данной группе больных «рефрактерности». Как правило, под РФ ГЭРБ понимают заболевание, при лечении которого ИПП в двойной дозе или в комбинации с блокаторами Н2-гистаминовых рецепторов не удается достичь купирования клинических симптомов. Ряд авторов к рефрактерным проявлениям ГЭРБ относят случаи, когда желудочный рН<4 составляет более 50% времени регистрации на фоне приема ИПП. Подсчитано, что в среднем один из четырех пациентов не удовлетворен результатами терапии ГЭРБ с использованием ИПП. Чтобы эти случаи можно было в последующем классифицировать как РФ ГЭРБ, необходимо быть уверенным в том, что пациент соблюдает назначенную программу лечения и правильно принимает ИПП (за 30-60 мин до еды). Результаты исследования, проведенного в США, показали, что только 27% пациентов с ГЭРБ принимают назначенные ИПП за 60 мин до еды, и только 9,7% принимают препараты оптимально (за 30 мин до первого дневного приема пищи). При недостаточном эффекте рекомендуется увеличить дозу ИПП в 2 раза (перед завтраком и перед обедом), на что отвечают около 25% пациентов. Больных, которые при таком режиме приема ИПП не отмечают улучшения, можно включать в категорию РФ ГЭРБ. Таким образом, первым шагом ведения больных с РФ ГЭРБ должна быть оптимизация ИПП-терапии.
При разработке рекомендаций по консервативному ведению больных ГЭРБ в консенсусе ACG 2012 г. использовали только данные доказательных исследований. Для оценки уровня доказательств применяли систему GRADE, выделяющую высокий, средний и низкий уровень доказательств. Кроме уровня доказательств, все положения консенсуса представлены с учетом силы рекомендаций (сильные (строгие) и условные рекомендации). На этих критериях основана хирургическая концепция ведения больных с ГЭРБ. Хирургическое лечение рассматривают как одну из возможных стратегий для лечения ГЭРБ, однако оно не рекомендовано пациентам, не отвечающим на ИПП (сильные рекомендации, высокий уровень доказательств). Хирургическое лечение у тщательно отобранных пациентов так же эффективно, как и медикаментозное, если оно проводится опытным хирургом (сильные рекомендации, высокий уровень доказательств). У всех пациентов с неэрозивной ГЭРБ, которым планируется хирургическое лечение, перед операцией необходимо провести амбулаторный пищеводный рН-мониторинг, а также манометрию пищевода для исключения ахалазии кардии или склеродермии (сильные рекомендации, умеренный уровень доказательств). Хирургические методики, как правило, не рекомендуются пациентам с внепищеводными проявлениями ГЭРБ при отсутствии ответа на ИПП (сильная рекомендация, низкий уровень доказательности). Отмечено, что эффект правильно выбранной сбалансированной терапии выше, чем хирургического лечения.
Больным с ожирением и ГЭРБ, нуждающимся в операции, также рекомендуется бариатрическая хирургия (обычно – желудочное шунтирование; условные рекомендации, средний уровень доказательств). Применение эндоскопического лечения или трансоральной инцизионной фундопликации как альтернатива медикаментозному или традиционному хирургическому лечению в настоящее время не может быть рекомендовано (сильные рекомендации, умеренный уровень доказательств). В то же время FDA одобрила два новых лапароскопических метода лечения ГЭРБ – установку магнитного кольца (система LINX) в области нижнего пищеводного сфинктера при его несостоятельности и электрическую стимуляцию этого сфинктера с помощью специальной системы EndoStim.
Анализ литературных источников, посвященных хирургическому лечению ГЭРБ и грыжи пищеводного отверстия диафрагмы показывает, что авторы сходятся во взглядах по двум вопросам: 1) показанием к операции является тяжелый рефлюкс-эзофагит, не поддающийся консервативному лечению, или его осложнения; 2) операция должна заключаться в создании надежного антирефлюксного клапана на уровне пищеводно-желудочного перехода. Однако ни одна из существующих методик полностью не гарантирует отсутствие рецидива рефлюкс-эзофагита, который развивается после операции в 11-24% наблюдений. Установлены специфические осложнения антирефлюксных операций, требующие нередко повторных вмешательств. Как правило, антирефлюксная операция, проводимая опытным высококвалифицированным хирургом в специализированном стационаре, при неосложненном рефлюкс-эзофагите дает положительный результат в 80-95% наблюдений. Однако, если подобную операцию выполняет менее квалифицированный хирург, то частота положительных результатов значительно ниже – 40-50% в течение первого года после операции. Даже у опытного специалиста в отдаленный послеоперационный период количество больных с рецидивом симптомов рефлюкс-эзофагита может достигать 15-20%.
Бесспорно, неудачной следует признать антирефлюксную операцию, после которой сохраняются первичные симптомы (изжога, отрыжка, боль и т.д.) или появляются новые (дисфагия, боль, вздутие живота, диарея и др.). Сохранение симптомов рефлюкс-эзофагита или их скорый рецидив после фундопликации описаны у 5-20% больных после операции из лапаротомного доступа и у 6-30% больных после лапароскопической фундопликации.
В ряде публикаций приведены результаты повторных операций после неудачного антирефлюксного вмешательства. Наиболее частыми симптомами неэффективной антирефлюксной операции являются гастроэзофагеальный рефлюкс (30-60%) и дисфагия (10-30%), а также комбинация рефлюкса и дисфагии (около 20%). По данным литературы, эффективность первой адекватно выполненной антирефлюксной операции составляет 90-96%. Однако при рецидиве заболевания нередко необходима повторная операция. Хорошие результаты зафиксированы лишь у 80-90% больных, перенесших ранее одну операцию, у 55-66% больных, перенесших ранее две операции, и только у 42% – после трех и более неудачных операций. Таким образом, вероятность достижения хорошего результата хирургического вмешательства прогрессивно уменьшается с увеличением количества операций.
С учетом приведенных данных следует еще раз подчеркнуть, что большинство гастроэнтерологов отдают предпочтение правильно выбранной сбалансированной медикаментозной терапии, а не хирургическому лечению.
Приводим клинический пример РФ ГЭРБ в сочетании с внепищеводными проявлениями, основанный на истории болезни пациентки Б., 1975 г.р., обратившейся в клинику «Инто-Сана» (г. Одесса) в октябре 2016 г. с жалобами на ежедневную изжогу, регургитацию пищей или кислым содержимым, повышенную чувствительность зубов к холодной и горячей пище, наличие болезненных ощущений в них.
Из анамнеза установлено, что пациентка в течение нескольких лет страдает от интенсивной изжоги и регургитации с частичной положительной реакцией на прием ИПП в стандартной дозе (уменьшение, но не исчезновение симптомов). Беспокоит повышенная чувствительность зубов к холодной и горячей пище, кровоточивость десен. В январе 2016 г. при обследовании по месту жительства при эндоскопическом исследовании выявлен эрозивный эзофагит степени С (по Лос-Анджелесской классификации), признаки хиатальной грыжи. Больная в течение двух месяцев принимала ИПП в стандартной дозе в сочетании с прокинетиками с частичным положительным клиническим эффектом. Однако после самостоятельного прекращения приема препаратов симптомы болезни возобновились с прежней и даже большей интенсивностью, усилились болезненность и повышенная чувствительность зубов к раздражителям. Стоматолог диагностировал прогрессирующий кариес и эрозии зубной эмали, пародонтит, которые объяснил внепищеводными проявлениями ГЭРБ (с учетом результатов эндоскопии). В июле 2016 г. больная обратилась в специализированный гастроэнтерологический центр (г. Тель-Авив, Израиль) с целью дообследования и уточнения диагноза.
Консультация профессора-гастроэнтеролога (Израиль) 18.07.2016 г. Анамнез: жалуется на изжогу, регургитацию пищи, особенно после еды, повышенную болезненность и чувствительность зубов. Жалобы усугубляются после приема пищи и при наклонах туловища. Пациентка направлена на обследование перед операцией.
Результаты эндоскопического исследования от 18.07.2016. Пищевод: пройден на всем протяжении, в норме. Желудок: исследован полностью. Двенадцатиперстная кишка: луковица и залуковичный отдел в норме. Заключение: органических изменений нет.
Безусловно, читая настоящую статью, врачи обратят внимание на разницу в результатах эндоскопии в Украине и Израиле. Нам эту разницу объяснить сложно. Правда, между двумя исследованиями значительный период времени – около полугода. Объяснить заживление эрозий слизистой оболочки пищевода эффективной терапией вряд ли возможно, так как сохранялась и даже прогрессировала клиническая картина. Фото- и видеоматериалы данных эндоскопии в Украине отсутствуют. Результаты визуализации эндоскопических данных в Израиле пациенткой нам предоставлены и полностью соответствуют описанию (см. выше).
Клинический диагноз: ГЭРБ, внепищеводные проявления. С учетом различий между жалобами на регургитацию и нормальными результатами эндоскопии рекомендуется провести манометрию пищевода до принятия какого-либо решения об операции.
Консультация хирурга 18.07.2016 р. Пациентка 41 года, в течение нескольких лет страдает от тяжелой изжоги и регургитации, с частичной реакцией на препараты ИПП. Гастроскопия по месту жительства выявила хиатальную грыжу и эзофагит 3 степени. Гастроскопия, проведенная в Израиле, – норма. С учетом того, что клиническая картина явно соответствует ГЭРБ, однако нет инструментального подтверждения этому, решение о продолжении обследования и/или лечения будет принято после получения результатов манометрии.
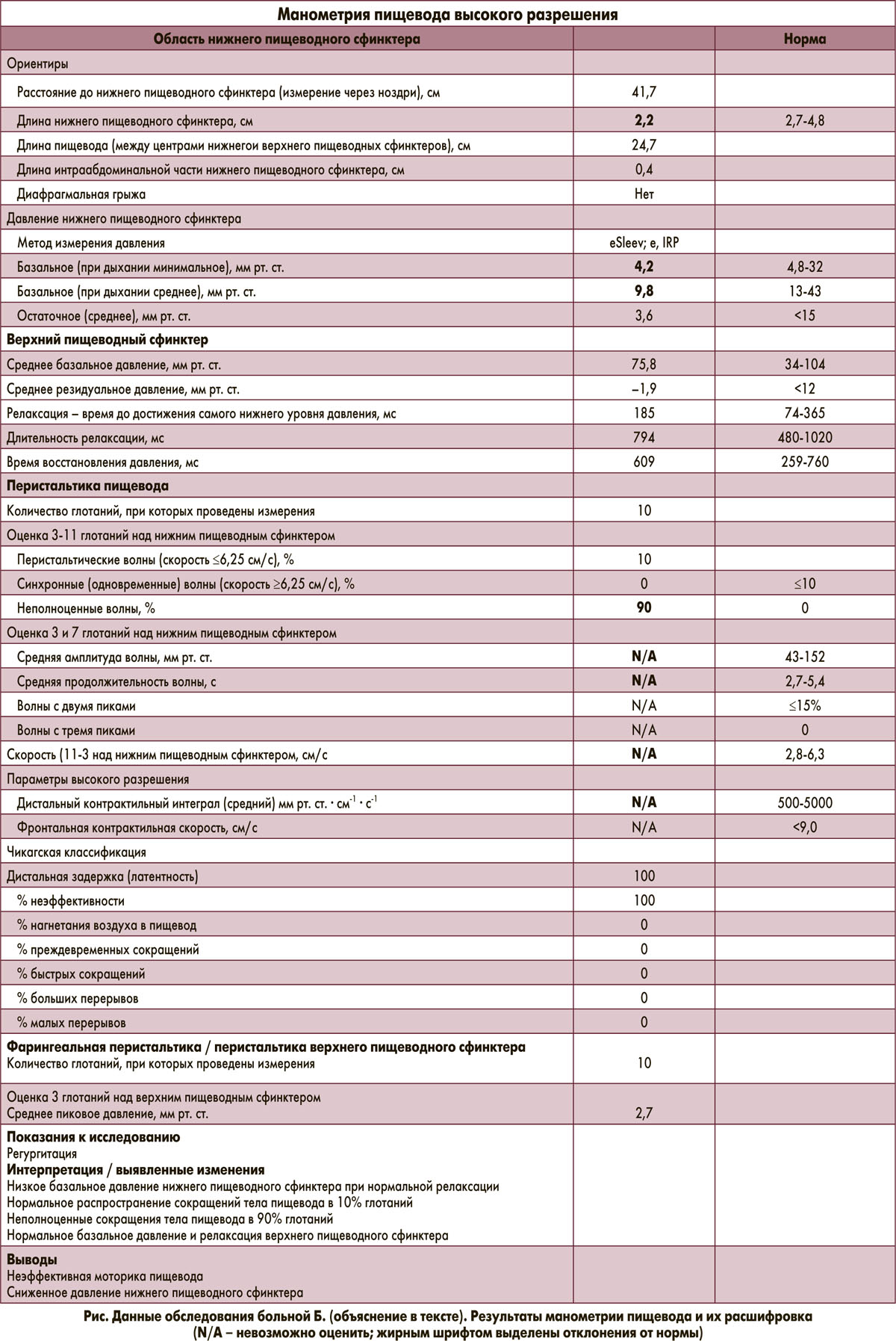
21.07.2016 г. выполнена эзофагеальная манометрия.
Результаты (рис.): низкое базальное давление нижнего пищеводного сфинктера с нормальной релаксацией. Нормально распространяющиеся сокращения пищевода в 10% глотаний. Нормальное базальное давление и релаксация верхнего пищеводного сфинктера. Заключение: Неэффективная моторика пищевода. Гипотензивный нижний пищеводный сфинктер.
Пациентке 07.08.2016 г. лапароскопически выполнена фундопликация по Тупе.
Проведенное хирургическое лечение не достигло желаемого результата и через 3 мес возник рецидив основных симптомов заболевания (изжоги, регургитации, повышенной чувствительности зубов). По нашему мнению, не было достаточно серьезных и аргументированных показаний к оперативному лечению. До операции на медикаментозном этапе лечения не были задействованы все его возможности, а именно персонифицированный подход к выбору базисного ИПП, его адекватной дозы и оптимальной длительности приема. Кроме этого, больная нарушала комплайенс и самостоятельно прекращала прием ИПП на основании субъективной оценки своего состояния.
Поскольку проведенное оперативное лечение не привело к устранению клинической симптоматики, предложенная нами схема лечения пациентки Б. предусматривала прием удвоенной дозы (80 мг/сут, разделенные на два приема за 30 мин до еды) препарата пантопразола (Нольпаза) как базисного ИПП в течение 3 мес с последующим переходом на стандартную дозу (40 мг/сут) этого препарата на длительный период, рамки которого будут определены на основании оценки эффективности лечения.
При оценке промежуточных результатов терапии (через 3 мес) отмечена значительная положительная клиническая динамика: купированы симптомы изжоги и регургитации, значительно снизилась чувствительность зубов. Клиническое наблюдение за пациенткой продолжается.
Наш выбор пантопразола (Нольпаза) в качестве базисного ИПП и такой тактики лечения был аргументирован следующими положениями.
Для достижения позитивного результата при курсовом лечении внепищеводных проявлений ГЭРБ требуется более мощная и более длительная антисекреторная терапия, чем при лечении по поводу типичной клинической картины заболевания. Считают, что это определяется устойчивостью сформировавшихся при внепищеводных проявлениях ГЭРБ ваго-вагальных рефлекторных взаимоотношений. Поэтому таким пациентам следует назначать ИПП в высокой дозе, а продолжительность лечения должна составлять не менее 3 мес. При купировании симптомов переходят на режим поддерживающей терапии, сроки которой могут значительно варьировать в зависимости от конкретных клинических обстоятельств. Только при неэффективности медикаментозной терапии может быть рекомендовано хирургическое лечение.
При типичном течении ГЭРБ ИПП применяют в стандартных дозах в активную фазу лечения на протяжении не менее 4-12 недель, затем – в половинных дозах с противорецидивной целью в течение 6-12 мес и более в разных режимах (постоянный, по требованию). Однако бывают ситуации, когда возникает необходимость применять ИПП длительно или постоянно, например, при пищеводе Барретта, редких гиперсекреторных состояниях (например, при синдроме Золлингера – Эллисона). К этому списку, по нашему мнению, можно отнести РФ ГЭРБ с внепищеводными проявлениями.
Возникает вопрос: не опасно ли применять ИПП длительно или постоянно, и какому конкретному ИПП в этом случае следует отдать предпочтение? Длительный опыт применения ИПП показал, что они являются одними из наиболее безопасных препаратов.
R. Lamberts и соавт. оценили влияние 10-летнего применения ИПП на экзокринную и эндокринную функцию желудка у больных с кислотозависимыми заболеваниями. Был сделан вывод о безопасности длительного лечения ИПП.
В исследовании G. Brunner и соавт. приведены данные о максимально длительном применении (15 лет) пантопразола с постоянным мониторингом лабораторных, эндоскопических и морфологических изменений. На основании результатов исследования сделано несколько важных заключений. Так, длительное применение пантопразола обеспечило высокую клиническую эффективность у больных с пептической язвой и рефлюкс-эзофагитом. Более чем у 90% больных отмечено отсутствие симптомов кислотозависимых заболеваний в течение всего времени наблюдения. Установлена благоприятная тенденция гистологической картины на фоне длительного лечения пантопразолом. Терапия приводила к уменьшению воспалительной лимфоплазмоцитарной инфильтрации слизистой оболочки желудка, отсутствию признаков усугубления метаплазии. Умеренное повышение степени атрофии в теле желудка в первое время лечения наблюдали только у Helicobacter pylori-положительных больных, оно было успешно устранено после эрадикации бактерий.
Таким образом, результаты многочисленных исследований показывают отсутствие негативного влияния длительного применения ИПП на слизистую оболочку гастродуоденальной зоны. В случае наличия сопутствующей инфекции Helicobacter pylori во избежание развития атрофических изменений слизистой тела желудка рекомендуется эрадикационная терапия. Наибольшая доказательная база безопасного влияния ИПП на слизистую оболочку гастродуоденальной зоны имеется для пантопразола, так как именно его безопасность была подтверждена в максимальном по продолжительности исследовании.
Приведенный нами клинический пример позволяет рекомендовать в индивидуальном порядке при РФ ГЭРБ с внепищеводными проявлениями прием удвоенной дозы ИПП сроком не менее 12 недель с последующим длительным (12-24 мес) постоянным использованием поддерживающей дозы. И в этом случае предпочтение следует отдать пантопразолу (Нольпаза, KRKA) как одному из наиболее безопасных ИПП, обладающим рядом преимуществ [3]:
• наиболее селективный из всех ИПП – ингибирует протонные помпы при рН 3, активизируется при внутриклеточном рН 1-2;
• минимальные побочные эффекты (в 0,12-0,14% случаев);
• восстановление кислотной продукции через 46 ч после отмены препарата, то есть наибольшая продолжительность действия по сравнению с другими ИПП;
• единственный генерический ИПП в Украине, подтвердивший свою эффективность и безопасность в Европе в ходе международного исследования PAN-STAR;
• относится к В-категории риска применения лекарств во время беременности FDA благодаря наименее потенциальной фетотоксичности;
• цена соответствует качеству, что положительно сказывается на приверженности пациента к лечению препаратом и обусловливает его высокий терапевтический эффект;
• метаболизм происходит без участия основных изоферментов цитохрома Р450, поэтому не влияет на метаболизм других препаратов – риск передозировки или уменьшения эффективности других препаратов сведен к минимуму; не требует титрации дозы (ее повышения) при ожирении за счет большей биодоступности и «ненагруженности» цитохрома Р450 в условиях неалкогольной жировой болезни печени;
• прием пантопразола (Нольпаза) не ассоциируется с риском повторного инфаркта миокарда у пациентов, принимающих ацетилсалициловую кислоту и/или клопидогрель;
• не требует коррекции дозы у пациентов пожилого возраста и у больных с выраженной почечной недостаточностью или циррозом печени;
• быстрее, чем другие ИПП, снимает дневные и ночные симптомы, явления бронхоспазма, вызванные ГЭРБ, и предупреждает развитие рецидива рефлюкс-эзофагита при длительной поддерживающей терапии в течение 12-24 мес.
В заключение приведем слова выдающегося терапевта и клинического фармаколога профессора Б.Е. Вотчала: «Современная медикаментозная терапия иной раз острее скальпеля хирурга». Эта мысль подтверждается многими клиническими наблюдениями, в том числе приведенными в настоящей статье.
Список литературы находится в редакции.
Статья печатается в сокращении.
Сучасна гастроентерологія, № 1 (93), 2017.
Статья опубликована при поддержке ООО «КРКА Украина».