15 березня, 2017
Дни аритмологии в Киеве: новые идеи и технологии интервенционного лечения аритмий сердца

17-18 ноября 2016 г. на базе киевского Института сердца состоялась традиционная конференция «Дни аритмологии в Киеве», организованная Ассоциацией аритмологов Украины совместно с Всеукраинской ассоциацией специалистов по аритмологии и электрофизиологии сердца и Национальной медицинской академией последипломного образования им. П.Л. Шупика. В течение двух дней проведены пленарное заседание «Современные технологии диагностики и интервенционного лечения аритмий», симпозиум по антитромбоцитарной терапии у пациентов с фибрилляцией предсердий (ФП), мастер-классы ведущих специалистов по ведению пациентов с нарушениями ритма и коморбидными заболеваниями. Две центральные темы научной программы – профилактика внезапной кардиальной смерти (ВКС) у пациентов с желудочковыми тахикардиями (ЖТ) и оптимизация лечения ФП. По теме ЖТ и ВКС выступили представители ведущих центров интервенционной кардиологии – Института сердца МЗ Украины (А.Н. Грицай), Национального института сердечно-сосудистой хирургии (НИССХ) им. Н.Н. Амосова (В.П. Залевский, А.З. Параций), Института общей и неотложной хирургии им. В.Т. Зайцева НАМН Украины (Д.Е. Волков).
 ЖТ ответственны за 62% случаев ВКС в популяции. Несмотря на некоторые успехи, связанные с установкой дефибрилляторов в общественных местах и транспорте в некоторых странах, низкая выживаемость при внезапной остановке кровообращения определяет приоритетность первичной профилактики аритмической ВКС – напомнил слушателям заведующий отделением нарушений ритма сердца ГУ «Институт сердца МЗ Украины», кандидат медицинских наук Александр Николаевич Грицай. Ишемическая болезнь сердца (ИБС) и сердечная недостаточность (СН), особенно в постинфарктный период, являются самыми частыми причинами развития опасной ЖТ и фибрилляции желудочков (ФЖ), а низкая фракция выброса левого желудочка (ФВ ЛЖ) остается единственным достоверным предиктором ВКС. Золотым стандартом первичной профилактики в настоящее время является имплантируемый кардиовертер-дефибриллятор (ИКД), показанный всем пациентам с ФВ ЛЖ ≤35% и симптомами СН, которые сохраняются несмотря на адекватную медикаментозную терапию.
ЖТ ответственны за 62% случаев ВКС в популяции. Несмотря на некоторые успехи, связанные с установкой дефибрилляторов в общественных местах и транспорте в некоторых странах, низкая выживаемость при внезапной остановке кровообращения определяет приоритетность первичной профилактики аритмической ВКС – напомнил слушателям заведующий отделением нарушений ритма сердца ГУ «Институт сердца МЗ Украины», кандидат медицинских наук Александр Николаевич Грицай. Ишемическая болезнь сердца (ИБС) и сердечная недостаточность (СН), особенно в постинфарктный период, являются самыми частыми причинами развития опасной ЖТ и фибрилляции желудочков (ФЖ), а низкая фракция выброса левого желудочка (ФВ ЛЖ) остается единственным достоверным предиктором ВКС. Золотым стандартом первичной профилактики в настоящее время является имплантируемый кардиовертер-дефибриллятор (ИКД), показанный всем пациентам с ФВ ЛЖ ≤35% и симптомами СН, которые сохраняются несмотря на адекватную медикаментозную терапию.
В отношении использования аппаратных и интервенционных методов лечения желудочковых аритмий в нашей стране мало что изменилось за последние годы. Несмотря на экономические трудности, с 2014 г. не прослеживается тенденции к уменьшению количества выполненных имплантаций кардиостимуляторов, ИКД, а также процедур катетерной абляции, но их количество еще очень далеко от реальных потребностей и показателей большинства европейских стран в пересчете на численность населения – отметил А.Н. Грицай.
В это же время в западном мире продолжается технологическая эволюция кардиостимуляции в сторону удешевления, продления срока службы устройств, повышения надежности контроля аритмий и безопасности процедур имплантации. ИКД V поколения позволяют приблизить операцию имплантации по сложности и травматичности к операции имплантации постоянного водителя ритма с использованием местной анестезии. Срок службы устройства приближается к 10 годам, а эффективность в купировании приступов ЖТ и профилактике ВКС – к 100%.
 Профессор кардиологии Джеффри Андерсон (Университет Юта, США) представил в своем докладе две инновационные технологии беспроводной кардиостимуляции. Первая – миниатюрное устройство Nanostim, которое имплантируется непосредственно в правый желудочек через эндоваскулярный доступ. Такой способ установки устраняет проблемы, связанные со смещением электродов или инфицированием. Согласно итогам исследования LEADLESS II аппарат был одобрен Управлением по контролю качества продуктов питания и лекарственных средств США (FDA), и на данный момент в США и других странах имплантировано уже более 1400 таких устройств. По мнению профессора Дж. Андерсона, это подходящий вариант для тех пациентов, которым показана однокамерная стимуляция правого желудочка (VVI-R).
Профессор кардиологии Джеффри Андерсон (Университет Юта, США) представил в своем докладе две инновационные технологии беспроводной кардиостимуляции. Первая – миниатюрное устройство Nanostim, которое имплантируется непосредственно в правый желудочек через эндоваскулярный доступ. Такой способ установки устраняет проблемы, связанные со смещением электродов или инфицированием. Согласно итогам исследования LEADLESS II аппарат был одобрен Управлением по контролю качества продуктов питания и лекарственных средств США (FDA), и на данный момент в США и других странах имплантировано уже более 1400 таких устройств. По мнению профессора Дж. Андерсона, это подходящий вариант для тех пациентов, которым показана однокамерная стимуляция правого желудочка (VVI-R).
К сожалению, в ноябре 2016 г. исследования были приостановлены из-за того, что 7 устройств потеряли связь с внешним программатором по причине проблем с батареей.
Вторая технология – ИКД с подкожными электродами (S-ICD) – также показала многообещающие результаты в клинических исследованиях. Это перспективная разработка для молодых пациентов с кардиомиопатиями, генетическими аритмогенными заболеваниями миокарда, которым требуется защита от ВКС без функции водителя ритма.
 Вместе с тем все специалисты признают, что ИКД – это «подушка безопасности», которая должна срабатывать как можно реже на фоне оптимально подобранной медикаментозной терапии ЖТ и основного заболевания сердца. Успешная катетерная абляция аритмогенного субстрата также не всегда означает радикальное устранения риска.
Вместе с тем все специалисты признают, что ИКД – это «подушка безопасности», которая должна срабатывать как можно реже на фоне оптимально подобранной медикаментозной терапии ЖТ и основного заболевания сердца. Успешная катетерная абляция аритмогенного субстрата также не всегда означает радикальное устранения риска.
Заведующий отделением ультразвуковой и клинико-инструментальной диагностики и мини-инвазивных вмешательств Института общей и неотложной хирургии им. В.Т. Зайцева НАМН Украины, кандидат медицинских наук Дмитрий Евгеньевич Волков в докладе «Желудочковые аритмии: абляция или устройства?» отметил, что ИКД и абляция – взаимодополняющие, но не самодостаточные методы лечения ЖТ. Постинфарктные аритмии лучше поддаются абляции, чем неишемические. В то же время постинфарктные ЖТ – самые опасные для жизни. Поэтому даже при возможности выполнения абляции необходимо имплантировать ИКД для профилактики ВКС, если пациент соответствует показаниям.
По-видимому, ИКД не являются универсальным средством долгосрочной профилактики ВКС для всех категорий больных со сниженной ФВ ЛЖ. Так, исследование DANISH, опубликованное в октябре 2016 г., не подтвердило пользы от имплантации ИКД в целях первичной профилактики ВКС пациентам с СН неишемической этиологии (не снижалась общая смертность).
Польза от ИКД сомнительна, если устройство срабатывает слишком часто. Частые дефибрилляторные разряды указывают на более тяжелое состояние больного и необходимость комплексного подхода (перепрограммирование ИКД, оптимизация медикаментозной терапии, рассмотрение возможности абляции).
В завершение Д.Е. Волков отметил парадоксы лечения ЖТ в Украине. Вопросы качества жизни важнее выживаемости: при отсутствии симптомов скрытая угроза в виде эпизодов ЖТ игнорируется. Абсолютное большинство пациентов получают в лучшем случае только антиаритмическую терапию. При практически полном отсутствии первичной и вторичной профилактики с помощью ИКД пациенты умирают внезапно и рано, не успевая попасть в поле зрения электрофизиологов. Отсюда замкнутый круг: мало ИКД – мало абляций.
 В унисон прозвучал доклад Алексея Зиновьевича Парация (лаборатория электрофизиологических, гемодинамических и ультразвуковых методов исследования с рентгеноперационной НИССХ им. Н.Н. Амосова), в котором специалист развенчивал мифы о работе ИКД и затронул вопросы оптимального программирования устройства.
В унисон прозвучал доклад Алексея Зиновьевича Парация (лаборатория электрофизиологических, гемодинамических и ультразвуковых методов исследования с рентгеноперационной НИССХ им. Н.Н. Амосова), в котором специалист развенчивал мифы о работе ИКД и затронул вопросы оптимального программирования устройства.
Дефибрилляция – не основная функция ИКД. В идеале высокоэнергетичные шоковые разряды для прерывания ФЖ наносятся редко. В остальное время устройство работает как антибрадикардитический (при необходимости) и антитахикардитический стимулятор, устраняя начинающиеся эпизоды ЖТ сериями низкоэнергетичных импульсов. Вместе с тем, как показал анализ серии исследований, неоправданно частые разряды сами по себе не ассоциируются с повышением смертности. «Частые разряды ИКД не убивают миокард, его убивает основное заболевание, которое нужно адекватно лечить. Для продления жизни пациента используйте все возможности терапии бета-блокаторами, антиаритмиками и предложите абляцию, если это возможно», – резюмировал докладчик.
 Заведующий лабораторией электрофизиологических, гемодинамических и ультразвуковых методов исследования с рентгеноперационной НИССХ им. Н.Н. Амосова Борис Богданович Кравчук представил последние данные о предикторах успеха радиочастотной абляции по поводу ФП.
Заведующий лабораторией электрофизиологических, гемодинамических и ультразвуковых методов исследования с рентгеноперационной НИССХ им. Н.Н. Амосова Борис Богданович Кравчук представил последние данные о предикторах успеха радиочастотной абляции по поводу ФП.
На сегодняшний день ФП остается одной из наиболее устойчивых к катетерному лечению аритмий, несмотря на почти 20-летнюю историю совершенствования технологии. Докладчик привел усредненные данные литературы с 2003 г. по сегодняшний день: при пароксизмальной ФП успешность первой процедуры составляет 60-100%, а частота рецидивов – до 40% в течение 5 лет; при персистирующей ФП – 40-70% и 60-100% соответственно.
Метаанализ 13 исследований, опубликованный в 2013 г. (A.N. Ganesan et al.), выявил наиболее значимые факторы, предрасполагающие к низкой вероятности удержания синусового ритма: дилатация левого предсердия, старший возраст пациента, длительный анамнез ФП, персистирующая ФП, наличие гипертонической болезни, клапанной патологии, ИБС, хроническая СН, неишемическая дилатационная кардиомиопатия.
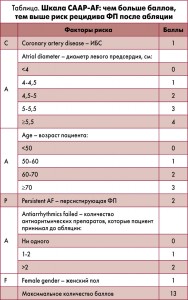
Последняя публикация на эту тему вышла в ноябре 2016 г. В совместном исследовательском проекте американских и британских кардиологов (R.A. Winkle et al.) на основе шести параметров и факторов риска была разработана шкала CAAP-AF (табл.).
Тестирование шкалы на когорте 937 пациентов, которым предстояла абляция по поводу ФП, подтвердило ее способность предсказывать двухлетние исходы. При оценках до 4 баллов включительно 90% пациентов и более оставались на синусовом ритме в течение двух лет после абляции. При оценке выше 10 баллов успешность процедуры составляла около 50%.
Подводя итоги, Б.Б. Кравчук выделил предикторы успеха абляции при ФП: короткий анамнез ФП, пароксизмальная форма, отсутствие или умеренная дилатация левого предсердия, молодой возраст, отсутствие структурных заболеваний сердца, гипертонической болезни, мужской пол. «Но мы очень редко имеем дело с «идеальными» пациентами, по-этому необходим индивидуальный подход к оценке соотношения потенциальной пользы и риска», – заключил докладчик.
 Доктор медицинских наук, профессор Юрий Иванович Карпенко (кафедра внутренней медицины № 1 с курсом сердечно-сосудистой патологии Одесского национального медицинского университета) представил интересный доклад по неаритмическим сферам применения радиочастотной катетерной абляции. Одной из них может стать лечение нейрокардиогенных (вазовагальных) синкопе путем абляции парасимпатических ганглиев, залегающих в стенках предсердий близко к эндокарду. Согласно данным T. Aksu и соавт. (2016) у 22 пациентов, пролеченных по этой методике, в течение 12 мес не наблюдалось обморочных состояний.
Доктор медицинских наук, профессор Юрий Иванович Карпенко (кафедра внутренней медицины № 1 с курсом сердечно-сосудистой патологии Одесского национального медицинского университета) представил интересный доклад по неаритмическим сферам применения радиочастотной катетерной абляции. Одной из них может стать лечение нейрокардиогенных (вазовагальных) синкопе путем абляции парасимпатических ганглиев, залегающих в стенках предсердий близко к эндокарду. Согласно данным T. Aksu и соавт. (2016) у 22 пациентов, пролеченных по этой методике, в течение 12 мес не наблюдалось обморочных состояний.
Перспективным направлением является симпатическая денервация почечных артерий для лечения резистентной артериальной гипертензии. В 2010 г. докладчик провел первую в странах СНГ абляцию почечных артерий, а на сегодняшний день одесскими нейрофизиологами выполнено уже 38 таких процедур по оригинальной методике. С использованием трехмерной навигации и под контролем внутрисосудистого ультразвука проводится полная изоляция обеих почечных артерий (12-16 точек абляции, 5-10 мин на каждый сосуд). В результате достигается клинически значимое снижение артериального давления у пациентов, которые плохо отвечали на терапию тремя и более гипотензивными препаратами.
 При радиочастотной редукции митрального клапана используется принцип короткой экспозиции. Кратковременное тепловое воздействие не приводит к повреждению ткани, а сокращает коллагеновые спирали, вызывая эффект стягивания фиброзного кольца клапана, чем достигается уменьшение площади митрального отверстия и улучшение смыкания створок. Профессор Ю.И. Карпенко поделился опытом проведения такой процедуры во время абляций по поводу ФП. Даже если не удается восстановить синусовый ритм, пациенты отмечают существенное улучшение самочувствия за счет уменьшения степени митральной регургитации и улучшения гемодинамики.
При радиочастотной редукции митрального клапана используется принцип короткой экспозиции. Кратковременное тепловое воздействие не приводит к повреждению ткани, а сокращает коллагеновые спирали, вызывая эффект стягивания фиброзного кольца клапана, чем достигается уменьшение площади митрального отверстия и улучшение смыкания створок. Профессор Ю.И. Карпенко поделился опытом проведения такой процедуры во время абляций по поводу ФП. Даже если не удается восстановить синусовый ритм, пациенты отмечают существенное улучшение самочувствия за счет уменьшения степени митральной регургитации и улучшения гемодинамики.
Еще одно перспективное и очень востребованное показание к катетерной абляции – это лечение легочной гипертензии путем циркулярной денервации легочной артерии. Правда, пока что по этой методике опубликованы лишь несколько экспериментальных работ и единичные клинические случаи.
Радиочастотная редукция межжелудочковой перегородки для снижения градиента давления в выносном тракте ЛЖ у пациентов с рестриктивной гипертрофической кардиомиопатией является удачной альтернативой открытым операциям на искусственном кровообращении или алкогольной абляции. Опубликованы серии случаев успешного применения этой методики как у взрослых, так и у детей. Одесские специалисты применили ее у 7 пациентов с гипертрофической кардиомиопатией, в 6 случаях достигнуто клинически значимое снижение градиента давления и улучшение качества жизни больных.
Подготовил Дмитрий Молчанов