18 квітня, 2017
Когнитивные нарушения: актуальность, причины, диагностика, лечение, профилактика
 В настоящее время когнитивные нарушения (КН) относятся к одной из важнейших медико-социальных проблем в современной клинической медицине. Наиболее тяжелой формой КН является деменция. В последние десятилетия интерес к деменции существенно возрос, что обусловлено значительным ростом числа больных с данной патологией и существенным социально-экономическим бременем, которое связывает пациентов, их семьи, общество и государство в целом. Ежегодно у 7,7 млн людей впервые диагностируют деменцию,
В настоящее время когнитивные нарушения (КН) относятся к одной из важнейших медико-социальных проблем в современной клинической медицине. Наиболее тяжелой формой КН является деменция. В последние десятилетия интерес к деменции существенно возрос, что обусловлено значительным ростом числа больных с данной патологией и существенным социально-экономическим бременем, которое связывает пациентов, их семьи, общество и государство в целом. Ежегодно у 7,7 млн людей впервые диагностируют деменцию,
а на сегодняшний день в мире насчитывается 35,6 млн пациентов с этим заболеванием.
По данным популяционных исследований, проведенных в странах Европы, деменцией страдают приблизительно 5% населения в возрасте до 65 лет и 25% населения после 85 лет. Согласно данным официальной статистики Министерства здравоохранения в Украине зарегистрировано более 20 тыс. пациентов с различными формами деменции. Эксперты Всемирной организации здравоохранения (ВОЗ) прогнозируют, что количество больных с деменцией к 2050 году утроится и составит 115,4 млн человек, 70% из них будут жителями развивающихся стран. Деменция ложится тяжелым экономическим бременем на общество. Только в США ежегодно на лечение и реабилитацию больных с деменцией расходуется 604 млрд долларов, что составляет 1% валового внутреннего продукта. Стоимость лечения одного больного в этой стране колеблется от 18,5 до 27 тыс. долларов США в год. О важности этой проблемы свидетельствует тот факт, что в январе 2011 года Европейским парламентом была утверждена Европейская инициатива по борьбе с деменцией. На исследования по деменции Европейский Союз выделил 159 млн евро. В США вступил в силу «Закон о создании Национального проекта по борьбе с болезнью Альцгеймера». Национальный институт здравоохранения США выделил на проведение исследований по деменции 480 млн долларов.
Актуальность проблемы КН, особенно деменции, неуклонно возрастает в связи с демографическими тенденциями, которые произошли за последние десятилетия, а именно: увеличение средней продолжительности жизни и возрастание в популяции доли лиц в возрасте старше 65 лет. В настоящее время в мире 15% населения составляют лица пожилого и старческого возраста, а каждый 10-й житель планеты – старше 60 лет. Украина также относится к «стареющим» странам – 27,9% населения нашей страны составляют лица пенсионного возраста. Ожидается, что в ближайшее время численность старших возрастных групп в мире еще больше возрастет.
Определение понятия «когнитивные функции»
Под когнитивными функциями (КФ) принято понимать наиболее сложные функции головного мозга, с помощью которых осуществляется процесс рационального познания мира и взаимодействия с ним. К данным функциям относятся:
• восприятие (гнозис) – способность распознавать информацию, поступающую от органов чувств;
• память – способность запечатлевать, сохранять и в нужный момент воспроизводить усвоенную информацию;
• праксис – способность планировать и осуществлять сложные двигательные акты;
• речь – способность понимать и выражать мысли с помощью слов;
• мышление (интеллект) – способность анализировать информацию, выявлять сходства и различия, выносить суждения и умозаключения;
• внимание – способность поддерживать оптимальный для умственной деятельности уровень психической активности.
КН могут иметь различную степень выраженности: легкие КН, умеренные и тяжелые (деменция).
При легкой степени КН наблюдается минимальный когнитивный дефицит: человек полностью ориентирован, хорошо выполняет психодиагностические тесты, определяющие состояние оперативной памяти, контролирует свое поведение и эмоции, легко выполняет дву-, трехсложные инструкции, но вместе с тем у него отмечается определенное снижение концентрации внимания, умственной работоспособности, запоминания нового материала.
При умеренной степени КН больной периодически путается во времени и пространстве. У таких пациентов отмечается умеренное снижение оперативной памяти. При выполнении двусложных инструкций больные допускают ошибки.
Выраженная степень КН – это деменция, при которой отмечаются разной степени нарушения памяти и интеллекта в сочетании с разной степенью социальной дезадаптации. Согласно МКБ‑10 деменция представляет собой приобретенные нарушения памяти и других КФ, которые оказывают клинически значимое влияние на поведение и повседневную активность пациентов. Для постановки диагноза деменции необходимо наличие органического поражения головного мозга, которое лежит в основе нарушений, ухудшение когнитивных способностей по сравнению с более высоким уровнем в прошлом. Таким образом, деменция – это синдром хронического органического поражения головного мозга, характеризующийся прогрессирующим нарушением множественных функций коры, в частности памяти, способности к обучению, речи, осмысления, навыков, обеспечивающих независимость в повседневной жизни. Деменция может быть легкой, средней и тяжелой степени выраженности.
Причины КН
Пожилой возраст является основной причиной развития нарушений КФ. Проведение масштабных эпидемиологических исследований показало, что почти 3/4 людей пожилого возраста жалуются на снижение памяти, внимания и других высших психических функций, которые обозначают понятием «когнитивные функции». Распространенность КН увеличивается с возрастом, что обусловлено изменениями в мозге, закономерно развивающимися по мере его старения. Так, за каждый год после 50 лет уменьшается число нейронов, их дендритов, синапсов, рецепторов, а также происходит утрата глиальных элементов. Вследствие этого происходит уменьшение объема мозга (в первую очередь лобной, височной доли, глубинных отделов), снижение уровня метаболизма и перфузии мозга. С возрастом в мозге уменьшается содержание основных нейромедиаторов (дофамина, норадреналина, ацетилхолина), выполняющих важную роль в сохранении КФ. Таким образом, нормальное старение сопровождается когнитивным снижением. Возрастные изменения КФ характеризуются уменьшением быстроты реакции (брадифрения), трудностью длительно концентрировать внимание (быстрая утомляемость), снижением оперативной памяти (трудности при обучении), сложностью менять программу действий (интеллектуальная «ригидность»), нарушением как минимум в одном из доменов (память, внимание, мышление, речь, зрительно-пространственные функции).
Однако если КН в пожилом возрасте прогрессивно быстро ухудшаются и достигают степени умеренного или выраженного снижения, то необходимо искать другую причину, а именно: наличие неврологической или соматической патологии, которая может вызывать КН, или выраженных психиатрических расстройств в виде депрессий, тревоги, делирия.
Наиболее частыми неврологическими заболеваниями, сопровождающимися КН, являются сосудистые заболевания головного мозга (мозговой инсульт – МИ, хроническая ишемия мозга), рассеянный склероз, болезнь Паркинсона, хорея Гентингтона, болезнь Коновалова-Вильсона, мультисистемная дегенерация, эпилепсия, черепно-мозговая травма.
Часто причиной КН может быть соматическая патология (эндокринная патология, хроническая почечная или печеночная недостаточность). Длительные болевые синдромы, тревожные, депрессивные расстройства могут сопровождаться нарушением КФ.
Стресс от госпитализации, особенно при патологических установках, дезадаптация при низких адаптивных возможностях, переутомление, некомфортная среда в стационаре также могут приводить к развитию КН.
Некоторые лекарственные препараты, такие как седативные и снотворные средства (бензодиазепиновые производные, барбитураты), аналгетики, психотропные, кардиальные (сердечные гликозиды, гипотензивные средства – бета-адреноблокаторы), противоопухолевые препараты, антиконвульсанты, холинолитики, противопаркинсонические препараты, кортикостероиды, могут приводить к нарушению КФ вплоть до деменции.
В части случаев КН выступают в качестве самостоятельной проблемы, однако часто они входят в структуру других заболеваний.
Снижение КФ может быть временным (обратимым) или устойчивым (хроническим). Установлено, что около 5% КН являются полностью обратимыми. К обратимым КН относятся нарушения, возникающие на фоне дисметаболических процессов (гипотиреоз, дефицит витамина В12 и фолиевой кислоты, печеночная, почечная недостаточность, хроническая гипоксия, злоупотребление алкоголем, психоактивными препаратами и др.), при нормотензивной гидроцефалии, тревожно-депрессивных расстройствах.
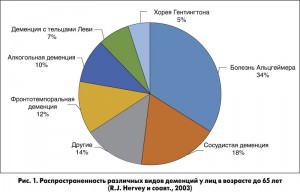
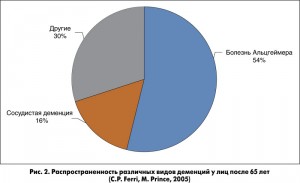
Отдельно необходимо выделить причины развития деменций. Наиболее частыми причинами деменции является болезнь Альцгеймера (БА), которая в структуре всех деменций составляет 34% у лиц в возрасте до 65 лет и 54% – после 65 лет. На рисунках 1, 2 представлена распространенность различных видов деменции в возрастных группах до и после 65 лет.
Второе место занимает сосудистая деменция (СД). Удельный вес СД в структуре всех деменций у лиц в возрасте до 65 лет составляет 18%, после 65 лет – 16%. По данным проведенных эпидемиологических исследований, заболеваемость СД колеблется от 6 до 12 случаев на 1000 населения старше 70 лет. Наибольший вклад в заболеваемость СД вносит перенесенный МИ. При этом все подтипы МИ (ишемический, внутримозговые, подоболочечные геморрагии) приводят к развитию СД. Перенесенный инсульт увеличивает риск развития деменции в 4-12 раз. СД может возникать вследствие поражения как крупных сосудов головы и шеи, так и мелких интракраниальных артерий. Вследствие поражения крупного сосуда СД чаще всего возникает у больных с большими размерами очага инсульта, а также при поражении в доминантном полушарии. Большое значение имеет локализация МИ. Так, при очагах, расположенных в таламусе, в нижней средней части височной доли, в ангулярной извилине, риск развития СД существенно повышается.
СД часто развивается и после лакунарных инфарктов мозга («немых» и симптомных), возникающих вследствие патологии малых сосудов мозга. Так, риск развития деменции после лакунарного инсульта (ЛИ) через год составляет 5%, а через три года – 11-23%. При этом большое значение имеет локализация ЛИ. После ЛИ в базальных ганглиях, лобной доле, таламусе, а также тех, которые сопровождаются поражением белого вещества головного мозга, СД развивается чаще.
Помимо МИ, к развитию СД могут приводить хроническая ишемия мозга, неспецифические васкулопатии, синдром CADASIL (церебральная аутосомно-доминантная артериопатия с субкортикальными инфарктами и лейкоэнцефалопатией).
Однако случаи «чистой» СД и «чистой» БА встречаются нечасто. В настоящее время в патогенезе развития деменции весомую роль занимает смешанный генез заболевания. В последние годы были проведены многочисленные исследования, которые установили взаимосвязь СД и БА. Нейровизуализационные, патоморфологические исследования, длительные наблюдения за больными показали, что инсульт может провоцировать БА или способствовать ее развитию. Вызванный инсультом ишемический каскад, включающий гипоперфузию, апоптоз, высвобождение цитокинов, воспаление и вызванную нарушением дисбаланса нейромедиаторов эксайтотоксичность, может запускать нейропатологические изменения, играющие центральную роль в развитии БА. БА сегодня признана не строго нейродегенеративным заболеванием. Установлено, что факторы сосудистого риска могут играть причинную роль в ее развитии. На сегодняшний день определены общие факторы риска и некоторые патогенетические механизмы развития цереброваскулярных заболеваний и БА.
Как видно из рисунков 1, 2, другие виды деменции встречаются реже. Так, на долю фронтотемпоральной деменции приходится 12%, болезни телец Леви – 7%. Другие виды деменции занимают от 10 до 30%.
Учитывая значительное количество заболеваний, сопровождающихся когнитивной дисфункцией, проблема КН находится не только в сфере интересов неврологов и психиатров, но и в поле деятельности врачей общей практики, поскольку именно семейный врач является ключевой фигурой в проведении лечебно-реабилитационных и профилактических мероприятий у таких пациентов.
Факторы риска КН
К факторам риска развития КН относятся генетические, сосудистого риска, образа жизни и др. Генетические факторы включают семейную предрасположенность (два или более членов семьи с данным заболеванием), высокий уровень аполипопротеина Е4 и др.
К факторам сосудистого риска относятся микро- и макроваскулопатия, сахарный диабет, артериальная гипертензия, ожирение и избыточная масса тела, гиперхолестеринемия, которые возникают в среднем возрасте.
К факторам образа жизни, повышающим риск развития КН, относятся гиподинамия, курение, злоупотребление алкоголем, особенности питания (употребление насыщенных жиров), гипергомоцистеинемия, дефицит витаминов В6, В12 и др.
Другие факторы, такие как депрессия, травматическое поражение мозга в анамнезе, профессиональные вредности (соли тяжелых металлов, воздействие низкочастотного электромагнитного излучения), инфекционные агенты (вирус простого герпеса, спирохеты и др.) также могут приводить к развитию КН.
Патогенез КН
Известно, что КФ формируются в результате интегративной деятельности разных отделов головного мозга. При этом площадь ассоциативных зон коры головного мозга многократно превышает площадь первичных двигательных и сенсорных зон. Каждый отдел головного мозга вносит свой специфический вклад в формирование КФ. Гиппокамп, мамиллярные тела, медиальные ядра таламуса и связанные с ними структуры (круг Пейпеца) отвечают за поддержание надлежащего уровня внимания и запоминание новой информации. Задние отделы коры (теменные, височные и затылочные доли) обеспечивают восприятие, обработку, распознавание и сохранение информации. Роль лобных долей головного мозга заключается в выборе цели деятельности, разработке программы для достижения поставленной цели и контроле за выполнением программы (так называемые управляющие функции). При поражении этих структур развиваются КН.
Базовые механизмы развития КН многочисленны. Основную роль играет воздействие факторов сосудистого риска – макро- и микроангиопатии и, как следствие, гипоперфузии мозга. Важную роль играет также нейродегенерация, церебральная атрофия. Весомое значение отводится воспалению, эндотелиальной дисфункции. У больных с МИ, черепно-мозговой травмой и другими заболеваниями КН развиваются вследствие гибели нейронов в зоне очага, повреждения аксональных трактов, нарушения корковых связей.
Диагностика КН
Диагностика КН основывается на данных клинического, инструментального, нейровизуализационного и лабораторных методов исследования.
Клиническое исследование включает подробный сбор жалоб, анамнеза болезни со слов пациента или его родственников. Заподозрить КН следует в случаях, когда пациент жалуется на снижение памяти или трудности концентрации внимания. Часто о проблемах с памятью больного сообщают его родственники или сослуживцы. При этом пациент не может самостоятельно или полно изложить собственный анамнез или правильно выполнять инструкции врача. Характерным является присутствие симптома «поворачивающейся головы»: в ответ на вопрос врача пациент поворачивает голову к сопровождающему его родственнику и переадресует вопрос ему.
Для подтверждения КН проводятся психодиагностические исследования, позволяющие объективно выявить когнитивные расстройства и предположить их возможную причину.
Вопросы диагностики и лечения больных с деменцией изложены в Унифицированном клиническом протоколе первичной, вторичной, третичной и паллиативной медицинской помощи больным с деменцией, который был утвержден приказом № 736 Министерства здравоохранения Украины от 19 июля 2016 года. Протокол был разработан мультидисциплинарной группой, в состав которой вошли неврологи, психиатры, медицинские психологи, юристы и др. В протоколе изложены этапность и объем оказания помощи больным с деменцией.
Как следует из протокола, скрининг КН проводится врачами общей практики, семейными врачами. В качестве скринингового исследования нарушений КФ может быть использован простой тест Mini-Cog. Данная методика не отнимает много времени и в то же время является скрининговой.
Врач семейной практики должен одновременно исключить заболевания, которые могут вызывать КН, включая депрессию, психоз, соматическую патологию.
При обнаружении выраженных когнитивных расстройств больной должен быть направлен на второй уровень оказания специализированной медицинской помощи (к неврологу или психиатру).
Диагноз деменции устанавливается врачом-неврологом или врачом-психиатром (в зависимости от ведущей симптоматики) после всесторонней оценки на основании задокументированных нарушений памяти, других КФ и психического состояния.
Этот этап обследования пациента включает проведение расширенного нейропсихологического исследования. Для определения степени выраженности КН и установления синдромального диагноза используют краткую шкалу оценки психического статуса (Mini-Mental State Examination – MMSE), батарею лобной дисфункции (Frontal Assessment Battery – FAB) и др. Эти инструменты дают возможность дифференцированно оценивать отдельные КФ: беглость речи, динамический праксис, концентрацию внимания, ориентацию в месте и времени и т.д. Использование этих шкал дает возможность определить степень тяжести когнитивных расстройств.
Определенную роль в постановке диагноза КН имеют результаты нейровизуализационных исследований – компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) головного мозга.
Кроме того, необходимо провести анализ медикаментозной терапии, которую получает пациент, для исключения ее влияния на КФ.
В случаях раннего начала, быстрого прогрессирования, при необходимости дифференциальной диагностики, при осложнениях, коморбидности, низкой приверженности к терапии, неустойчивой социальной адаптации с социально-опасными действиями и в других сложных ситуациях необходимо направление пациентов в учреждения здравоохранения, предоставляющее третичную медицинскую помощь. На этом уровне проводятся клинико-неврологические, клинико-психопатологические исследования, нейровизуализация (MРT, КТ), нейрофизиологические (электроэнцефалография, когнитивные вызванные потенциалы), расширенные психодиагностические исследования.
При проведении психодиагностического исследования, помимо перечисленных выше шкал, используются такие шкалы, как Монреальская, клиническая рейтинговая шкала деменции, общая шкала нарушений (Global Deterioration Scale). Сосудистый генез деменции подтверждается с помощью ишемической шкалы Хачинского. Могут использоваться другие клинические рейтинговые шкалы: нейропсихиатрический опросник (NPI), поведенческий опросник (Behave-AD), шкала оценки БА.
В ряде случаев необходимо проводить исследования эмоционального статуса, позволяющие выявить депрессию или тревожные расстройства. Для диагностики депрессии как одной из вероятных причин КН используют шкалу Гамильтона и шкалу оценки депрессии при деменции (Cornell Scale Depression in Dementia), гериатрическую шкалу депрессии (GDS).
Применение комплекса психодиагностических методик и клинических шкал в совокупности с клиническими, нейро-визуализационными, электрофизиологическими, лабораторными данными позволяет оценить тяжесть КН, ее клинический тип.
Лечение КН
В зависимости от причины, степени выраженности когнитивных расстройств и профиля переносимости препаратов рекомендуется назначение тех или иных лекарственных средств и немедикаментозных методов лечения.
Лекарственные препараты, использующиеся в лечении КН, делятся на несколько групп:
– средства, действующие на нейромедиаторные системы, – ингибиторы ацетилхолинэстеразы – АХЭ (донепезил, ривастигмин, галантамин); антагонисты НМДА-рецепторов (мемантин); дофаминергические и норадренергические препараты (пирибедил, ницерголин); цитиколин;
– средства метаболического действия – пирацетам, актовегин, церебролизин, L-карнитин;
– средства с вазоактивным действием – циннаризин, винпоцетин, пентоксифиллин, экстракт гинкго (EGb 761).
Так, при легких и умеренных КН эффективным является назначение средств метаболического действия, а также препаратов с вазоактивным действием. У больных с деменцией лечение необходимо начинать с препаратов, которые действуют на нейромедиаторные системы. Лекарственные препараты для лечения деменций назначаются психиатрами, неврологами. Роль семейного врача состоит в контроле за эффективностью и безопасностью назначаемых лекарственных средств, наблюдении за такими больными (не реже 1 раза в 3 мес) и оказании поддержки пациентам и людям, которые ухаживают за ними.
В настоящее время в качестве основной патогенетической терапии деменций, связанных с легкой и умеренной степенью тяжести БА, используются ингибиторы АХЭ (донепезил, галантамин, ривастигмин) и антиглутаматные препараты (мемантин).
Лечение ингибиторами АХЭ необходимо осуществлять с соблюдением следующих условий:
– лечение следует продолжать только тогда, когда оно оказывает положительный эффект на когнитивные, глобальные, функциональные или поведенческие симптомы;
– пациентов, продолжающих лечение, необходимо регулярно осматривать с использованием когнитивной, глобальной, функциональной и поведенческой оценки; при оценке состояния пациента в период контрольного наблюдения нужно учитывать мнение лиц, осуществляющих уход;
– при назначении ингибитора АХЭ (донепезила, галантамина или ривастигмина) лечение следует начать с препарата с наименьшей стоимостью (включая необходимую суточную дозу и цену одной дозы). Однако в случае необходимости можно назначить альтернативный ингибитор АХЭ, учитывая профиль нежелательных явлений, ожидания относительно приверженности, сопутствующую патологию, возможность взаимодействия препаратов и профиль дозирования;
– возможный профиль нежелательных явлений включает риск развития желудочно-кишечного кровотечения, особенно у пациентов с язвенной болезнью или у тех, кто принимает противовоспалительные препараты; брадикардии или блокаду сердца у больных с или без сердечной недостаточности, обострение астмы или другие заболевания легких; обструкцию оттока мочи, риск развития припадка; пролонгации эффектов сукцинилхолина (миорелаксанта).
Для лечения КН используются и другие лекарственные препараты.
Церебролизин можно применять при непереносимости или предполагаемой неэффективности лечения в случаях легкой и умеренно тяжелой деменции после попыток лечения пациента ингибиторами АХЭ или в случаях средней тяжести деменции после лечения мемантином.
Гинкго билоба следует применять при непереносимости или предполагаемой эффективности лечения в случаях легкой и умеренно тяжелой деменции после попыток лечения пациента ингибиторами АХЭ или в случаях средней тяжести после лечения мемантином.
Пациенты с деменцией, у которых развиваются некогнитивные симптомы или проблемное поведение, требуют лечения и постоянного наблюдения у психиатра.
Нефармакологические методы лечения КН включают проведение когнитивных тренингов, ароматерапию, музыкотерапию, арт-терапию, массаж, физические упражнения, психотерапию.
Комплексное воздействие с использованием психотерапии, нефармакологических методов, психообразовательных средств и тренингов психосоциальной реабилитации, фармакотерапии позволяют значительно улучшить качество жизни не только пациентов, но и людей, которые находятся рядом с ними.
Таким образом, можно определенно говорить, что сегодня в распоряжении врача имеются эффективные средства, позволяющие в большинстве случаев значительно повысить качество жизни больных с КН и облегчить жизнь их родственников, увеличить продолжительность активной жизни пациентов. Задачами ближайшего будущего являются разработка и внедрение в практику способов патогенетического лечения дегенеративных и сосудистых заболеваний головного мозга, которые могли бы остановить прогрессирование нарушений памяти и других КФ в пожилом возрасте.
Профилактика КН
Исходя из известных факторов риска развития КН, профилактические мероприятия должны быть направлены на коррекцию данных факторов. Они включают, в частности, снижение стресса, хороший сон, физическую активность, хорошие функции легких, активный отдых, стимулирующую умственную деятельность, социальное взаимодействие. Учитывая данные о меньшей заболеваемости деменцией лиц с высоким уровнем образования и интеллектуального труда, можно широко рекомендовать уже начиная с молодого и среднего возраста интеллектуальные нагрузки и тренировку памяти. Важное значение отводится здоровому питанию (средиземноморская диета: жирная рыба, обитающая в холодных водах, зеленые листовые овощи, мультивитамины, омега‑3 жирные кислоты, орехи).
Исходя из патогенетической роли артериальной гипертензии и других сосудистых факторов риска, своевременное и адекватное лечение сердечно-сосудистых заболеваний может считаться профилактикой КН.
В прошлом были указания на то, что курение сигарет, возможно, снижает риск развития БА. Однако в последующем было показано, что «нейропротективный» эффект курения обусловлен меньшей продолжительностью жизни курильщиков. В то же время курение как сильный и независимый фактор риска развития инсульта, безусловно, повышает риск возникновения сосудистой деменции.
Важным моментом в профилактике КН является своевременное и эффективное лечение гипотиреоза, печеночной недостаточности, дефицита витамина В12, депрессии.
Таким образом, КН являются актуальной проблемой современной клинической медицины. Своевременная диагностика, этиопатогенетическое лечение позволяют улучшить качество лечения больных и членов их семей. Необходимы дальнейшие исследования для определения выбора препаратов и длительности их применения при различных видах деменций.