5 березня, 2017
Новые возможности терапии ОРВИ в практике семейного врача
Холодное время года традиционно ассоциируется с ростом числа случаев острых респираторных вирусных инфекций (ОРВИ). На сегодняшний день известно более 200 видов возбудителей ОРВИ. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно в мире гриппом и ОРВИ заболевают примерно 100 млн человек, из которых почти 4 млн погибают вследствие осложнений, вызванных этими инфекционными заболеваниями.
Опасность ОРВИ заключается в нарушении устойчивости иммунитета, инициации роста распространения сердечно-сосудистых, аутоиммунных заболеваний, сахарного диабета. Вирусиндуцированная дисфункция фагоцитоза способствует хронизации процесса, возникновению осложнений и обострению сопутствующей патологии (увеличивает риск пневмонии, приводит к обострению хронических заболеваний респираторного тракта, сердечно-сосудистой системы). Большинство летальных исходов от гриппа и его последствий в промышленно развитых странах имеет место среди людей в возрасте 65 лет и старше. Неудивительно, что проблема выбора эффективной терапии гриппа и ОРВИ по-прежнему находится в зоне повышенного внимания врачей общей практики – семейной медицины.
ОРВИ – это массовое респираторное вирусное заболевание, передающееся воздушно-капельным путем и способное время от времени принимать характер пандемии или эпидемии. Высокая распространенность ОРВИ возводит эту проблему в ранг медико-социальных, поскольку данная группа заболеваний, во‑первых, сопряжена со значительной нагрузкой на экономику и систему здравоохранения страны, а во‑вторых, является фактором риска развития и прогрессирования большого числа хронических заболеваний. В 2013 г. была опубликована Инициатива ВОЗ по борьбе с ОРВИ, основные положения которой гласят:
- ОРВИ является причиной 30-50% случаев внебольничных пневмоний, 80% обострений бронхиальной астмы и 20-60% – хронического обструктивного заболевания легких.
- Существующие фармакологические вмешательства при ОРВИ представлены в основном вакцинами и противовирусными препаратами против гриппа при практически полном отсутствии таковых в отношении других возбудителей ОРВИ.
- Необходимой задачей является расширение вариантов лечения ОРВИ с разработкой эффективных противовирусных препаратов для наиболее значимых возбудителей и/или безопасных и эффективных модификаторов биологических реакций.
Современные подходы к ведению пациентов с ОРВИ достаточно подробно описаны в действующем рекомендательном документе «Унифицированный клинический протокол первичной медицинской помощи взрослым и детям. Острые респираторные инфекции» (приказ МЗ Украины от 16.07.2014 № 499). Согласно унифицированному протоколу в этиологии ОРВИ ведущее значение имеют вирусы 9 разных групп: грипп, парагрипп, адено-, РС-, пикорна-, корона-, рео-, энтеро- и герпесвирусы. Патогенез развития ОРВИ имеет несколько последовательных стадий:
- Поражение чувствительного эпителия. Попадание микроорганизма происходит преимущественно через слизистую оболочку верхних дыхательных путей; сопровождается симптомами раздражения респираторного тракта. Для части ОРВИ существует определенная «избирательность» поражения разных отделов верхних дыхательных путей, что позволяет клинически дифференцировать этиологию ОРВИ.
- Активное размножение вируса осуществляется во входных воротах – нос, носоглотка, гортань; сопровождается высвобождением вирионов, поражением клеток эпителия; клинически проявляется катаральным синдромом – ринорея, осиплость голоса, сухой кашель, симптомы незначительной интоксикации.
- Вирусемия или генерализация процесса – поражение сосудистых стенок, распространение вируса с током крови по организму, клинически сопровождается выраженной интоксикацией (общая слабость, озноб, головная боль, ломота в теле).
- Активация и формирование системного клеточного иммунного ответа – стимуляция развития серологической защиты; проявляется снижением выраженности интоксикационного синдрома.
- Устранение инфекционного процесса и реконвалесценция – очищение верхних дыхательных путей от пораженных вирусом слоев эпителия, установление серологической защиты, репаративные процессы, появление антител к вирусу; клинически наблюдается ринорея слизью, влажный кашель, астенический синдром.
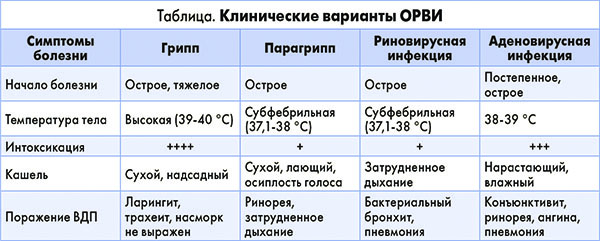
Клиническая картина ОРВИ часто зависит от типа вируса и имеет определенную специфику, связанную с рецепторно-лигандными взаимоотношениями, что позволяет определить этиологию ОРВИ без идентификации возбудителя. Клиническая характеристика наиболее распространенных ОРВИ представлена в таблице.
В случае наличия картины острого ринусинусита медицинская помощь должна осуществляться согласно унифицированному протоколу «Острый синусит» (приказ МЗ Украины от 11.02.2016 № 85).
В большинстве клинических случаев других ОРВИ нет необходимости в лабораторной идентификации возбудителя. Для постановки диагноза ОРВИ достаточно клинического обследования пациента – осмотр, передняя риноскопия, фарингоскопия, отоскопия, перкуссия, аускультация грудной клетки, пальпация региональных лимфоузлов. Однако доступными сегодня методами диагностики являются реакции иммунохроматографии (экспресс-метод с точностью до 96%) и иммунофлюоресценции, полимеразная цепная реакция, вирусологические методики. Но лечение ОРВИ необходимо начинать как можно раньше, не дожидаясь результатов лабораторных тестов.
Тем не менее, общепринятое клиническое лабораторное обследование пациентов (например, общий, биохимический анализ крови) необходимо проводить с целью уточнения диагноза и ранней диагностики осложнений. Поэтому целесообразно назначить больному клинический анализ крови, мазок со слизистой носа и зева на бактериологическое исследование, экспресс-диагностику гриппа.
Лечебные мероприятия ОРВИ должны начинаться с информирования пациента о естественном течении заболевания и его небольшой продолжительности. Наряду с этиопатогенетической терапией лечение ОРВИ часто требует симптоматического лечения и выбора стратегии назначения антибиотиков (при необходимости и по согласованию с пациентом). Согласно унифицированному протоколу среди симптоматических средств в лечении ОРВИ могут применяться комбинированные препараты, направленные на ликвидацию нескольких симптомов, антигипертермические средства – парацетамол (ацетаминофен), ибупрофен, ацетилсалициловая кислота (старше 18 лет), мефенаминовая кислота, метамизол натрия.
Поскольку специфическая противовирусная терапия отсутствует, в лечении ОРВИ широко применяются иммуномодуляторы как препараты, обладающие этиопатогенетическим действием. Иммуномодуляторы влияют на уровень интерферонов. Они способны вызывать в организме продукцию эндогенного интерферона лейкоцитами, макрофагами, эпителиальными клетками и т. д.
На сегодняшний день особое место в лечении ОРВИ занимают релиз-активные препараты, которые модифицируют функции нативных интерферонов и являются этиопатогенетическими средствами. Данная группа рассматривается как один из современных и актуальных классов лекарственных средств для лечения ОРВИ.
Значительный интерес в последние годы вызывает препарат Эргоферон (ООО «НПФ «Материа Медика Холдинг»), в состав которого входят антитела в сверхмалых дозах к интерферону-γ (анти-IFNγ), рецепторам Т-хелперов CD4+ (анти-CD4) и гистамину (анти-Н). Эффективность препарата обусловлена особой технологией его производства, в ходе которого достигается многократное уменьшение исходной концентрации каждого из компонентов (используются гомеопатические разведения С12, С30 и С50). Эргоферон оказывает влияние на функциональную активность взаимодействия интерферона-γ и гистамина с их рецепторами, регулирующее действие на молекулы-мишени CD4+, что обеспечивает комплексное противовирусное, противовоспалительное и антигистаминное лечебное действие. Основные эффекты компонентов Эргоферона:
- Анти-IFNγ – способствуют повышению продукции и рецепции эндогенных интерферонов; уменьшению концентрации вирусов в пораженных тканях, активации неспецифического иммунитета.
- Анти-CD4 – приводят к повышению функциональной активности Т-хелперов CD4+; ускоренному распознаванию вирусных антигенов; нормализации иммунорегуляторного индекса CD4/CD8, следовательно, к непосредственной активации специфического иммунитета.
- Анти-Н – нормализуют активность периферических и центральных Н1-рецепторов; уменьшают сопутствующие гистаминзависимые проявления (отек слизистых оболочек, повышенная проницаемость капилляров), что приводит к уменьшению симптомов болезни.
Проведенные в последние годы исследования свойств препарата Эргоферон свидетельствуют о его высокой эффективности и безопасности в лечении гриппа и ОРВИ. Так, в работе В. Веревщикова (2011), Е. Н. Охотниковой (2015), С. А. Крамарева (2014), М. П. Костинова (2011) показано активизирующее действие Эргоферона на продукцию эндогенных ИФН-α и ИФН-γ, а также нормализацию состава субпопуляций Т-лимфоцитов и уровня гистамина, что позволило сократить сроки развития клинических симптомов ОРВИ, предотвратить появление типичных осложнений и обострений хронической соматической патологии.
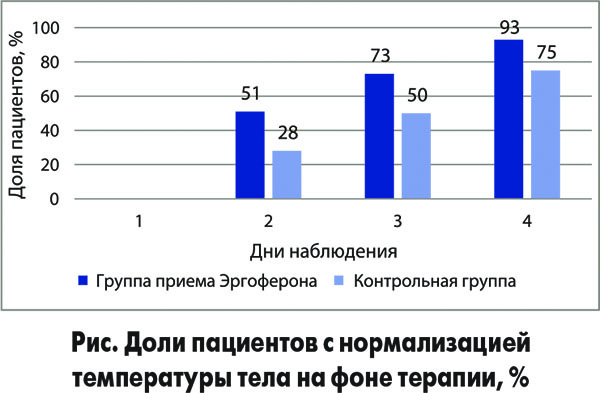 В исследовании Л. Степанищевой (2012) сообщается об эффективности Эргоферона в отношении предотвращения бактериальных осложнений и сокращения количества дней нетрудоспособности. На фоне лечения Эргофероном в 2 раза быстрее уменьшались катаральные и интоксикационные симптомы ОРВИ и гриппа. Доказано, что Эргоферон обладает усиленным противовирусным действием (за счет воздействия на различные звенья иммунитета) на широкий спектр патогенных микроорганизмов, что клинически выражалось в снижении температуры тела на фоне его приема. Так, уже к концу вторых суток лечения у 50% пациентов температура тела нормализовалась (рис.). Показатели в группах статистически значимо различались: р<0,05.
В исследовании Л. Степанищевой (2012) сообщается об эффективности Эргоферона в отношении предотвращения бактериальных осложнений и сокращения количества дней нетрудоспособности. На фоне лечения Эргофероном в 2 раза быстрее уменьшались катаральные и интоксикационные симптомы ОРВИ и гриппа. Доказано, что Эргоферон обладает усиленным противовирусным действием (за счет воздействия на различные звенья иммунитета) на широкий спектр патогенных микроорганизмов, что клинически выражалось в снижении температуры тела на фоне его приема. Так, уже к концу вторых суток лечения у 50% пациентов температура тела нормализовалась (рис.). Показатели в группах статистически значимо различались: р<0,05.
В исследовании В. Рафальского (2016) и исследовании А. Аверьянова (2012) сравнивались эффективность и безопасность Эргоферона и озельтамивира. В течение 2 эпидемиологических сезонов (2010-2011 гг. и 2011-2012 гг.) было обследовано 213 больных из 8 медицинских центров, обратившихся к врачу в первые 48 часов от начала заболевания с гриппоподобными симптомами. У 52 пациентов методом экспресс-диагностики QuickVue подтвержден грипп. Первичным критерием эффективности был удельный вес больных с нормализацией температуры тела на 2-5-е сутки лечения. Эргоферон назначался по следующей схеме: первые 2 часа приема – по 1 таблетке каждые 30 мин; в течение первых суток еще 3 таблетки через равные промежутки времени; со вторых суток – по 1 таблетке 3 р/день до полного выздоровления.
Максимальная эффективность Эргоферона проявлялась на вторые сутки лечения, когда почти половина (49%) исходно лихорадящих больных имела нормальную температуру тела (против 28% пациентов, получавших озельтамивир).
Средняя длительность лихорадки в группе Эргоферона составила 2,3±1,2 сут, в группе озельтамивира – 2,6±1,3 сут. Удельный вес больных, которым назначали жаропонижающие средства, на 2-й день лечения Эргофероном уменьшился в 3 раза и составил 17% (против 41% в группе озельтамивира). Тяжесть общесоматических и респираторных симптомов (со стороны носа/горла/грудной клетки) существенно снизилась на третьи сутки лечения в обеих группах, подавляющее число участников исследования либо имели минимальную степень выраженности симптомов гриппа, либо их не имели, что сочеталось с положительной динамикой качества жизни пациентов. В ходе исследования не было зарегистрировано ни одного случая ухудшения течения заболевания, не отмечено развития осложнений, требующих назначения антибиотиков или госпитализации; не было выявлено ни одного нежелательного явления, имеющего достоверную связь с приемом исследуемого препарата, не зафиксировано отклонений лабораторных показателей. Таким образом, по результатам проведенных многоцентровых сравнительных рандомизированных исследований можно сделать вывод, что Эргоферон сопоставим с озельтамивиром по клинической эффективности в лечении гриппа. Результаты исследования зарегистрированы на сайте ClinicalTrails.gov и опубликованы International Journal of Infectious Diseases.
При лечении пациентов с ОРВИ семейному врачу следует проводить этиопатогенетическую и симптоматическую терапию, направленную на основные механизмы и симптомы инфекции, с первых часов заболевания. Препаратом этиопатогенетической терапии может выступать Эргоферон, который воздействует на широкий спектр патогенных микроорганизмов. Его прием не сопровождается развитием резистентности, позволяет восстановить иммунный баланс, предотвратить вторичные бактериальные осложнения. Дополнительные противовоспалительный и антигистаминный эффекты позволяют обеспечить более быстрое и полное клиническое выздоровление.
Список литературы находится в редакции.
Медична газета «Здоров’я України 21 сторіччя» № 3 (400), лютий 2017 р.