4 лютого, 2017
Послеоперационная боль: рекомендации APS/ASRAPM/ASA

 Американское общество боли (APS) представило новое руководство по терапии болевого синдрома после хирургических вмешательств у детей и взрослых. Это первый документ APS, посвященный данному вопросу. Кроме APS над созданием руководства работали специалисты Американского общества анестезиологов (ASA) и Американского общества региональной анестезии и лечения боли (ASRAPM). В общей сложности в подготовке документа приняли участие 23 эксперта, специализирующиеся в области анестезии, лечения боли, хирургии, сестринского дела и других медицинских направлений. Были проанализированы более 6500 литературных источников и разработаны 32 практические рекомендации.
Американское общество боли (APS) представило новое руководство по терапии болевого синдрома после хирургических вмешательств у детей и взрослых. Это первый документ APS, посвященный данному вопросу. Кроме APS над созданием руководства работали специалисты Американского общества анестезиологов (ASA) и Американского общества региональной анестезии и лечения боли (ASRAPM). В общей сложности в подготовке документа приняли участие 23 эксперта, специализирующиеся в области анестезии, лечения боли, хирургии, сестринского дела и других медицинских направлений. Были проанализированы более 6500 литературных источников и разработаны 32 практические рекомендации.
 Предоперационное обследование, обучение и планирование ведения периоперационной боли
Предоперационное обследование, обучение и планирование ведения периоперационной боли
Рекомендация 1. Врач должен предоставить пациенту (при необходимости – и членам его семьи) информацию о методах и целях ведения послеоперационной боли, а также план аналгетической терапии (сильная рекомендация, низкое качество доказательств).
Рекомендация 2. Родители (другие родственники или опекуны) детей, подвергающихся хирургическим вмешательствам, должны получить инструкции о методах оценки боли, назначении аналгетиков и использовании других методов обезболивания (сильная рекомендация, низкое качество доказательств).

Рекомендация 3. Для оптимальной разработки плана ведения послеоперационной боли необходимо всестороннее обследование пациента перед операцией, включая оценку соматических и психических сопутствующих заболеваний, получаемых лекарственных препаратов, анамнеза хронической боли, злоупотребления наркотическими веществами, предшествующего лечения послеоперационной боли и ответа на это лечение (сильная рекомендация, низкое качество доказательств).
Рекомендация 4. План ведения послеоперационной боли следует корректировать с учетом адекватности обезболивания и наличия побочных эффектов (сильная рекомендация, низкое качество доказательств).
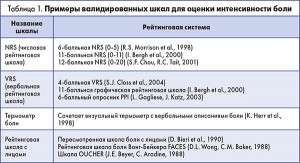
Рекомендация 5. Для отслеживания ответа на ведение послеоперационной боли и соответствующей коррекции плана лечения врач должен использовать валидированные инструменты для оценки боли (табл. 1) (сильная рекомендация, низкое качество доказательств).
Рекомендации по отдельным методам обезболивания
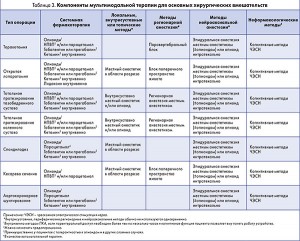
Рекомендация 6. Для ведения послеоперационной боли у детей и взрослых предпочтительно использовать мультимодальную аналгезию либо разнообразные аналгетические препараты и методы в сочетании с нефармакологическими вмешательствами (сильная рекомендация, высокое качество доказательств).
Рекомендация 7. Следует рассмотреть целесообразность чрескожной электрической стимуляции нерва в качестве техники, дополняющей другие методы ведения послеоперационной боли (слабая рекомендация, среднее качество доказательств).
Рекомендация 8. На сегодняшний день отсутствуют данные за или против применения акупунктуры, массажа или терапии холодом в качестве вспомогательных методов ведения послеоперационной боли (недостаточно доказательств).
Рекомендация 9. У взрослых пациентов следует рассмотреть целесообразность когнитивно-поведенческой терапии как компонента мультимодального подхода (слабая рекомендация, среднее качество доказательств).
Рекомендация 10. У пациентов, способных принимать пероральные препараты, для контроля послеоперационной боли пероральный путь назначения опиоидов является более предпочтительным, чем внутривенный (сильная рекомендация, среднее качество доказательств).
Рекомендация 11. В ведении послеоперационной боли не следует использовать внутримышечный путь введения аналгетиков (сильная рекомендация, среднее качество доказательств).
Рекомендация 12. Внутривенную пациент-контролируемую аналгезию следует использовать для системной послеоперационной аналгезии в случаях, когда есть потребность в парентеральном пути введения (сильная рекомендация, среднее качество доказательств).
Рекомендация 13. У пациентов, ранее не получавших опиоиды, рутинная базисная инфузия опиоидов при внутривенной пациент-контролируемой аналгезии не рекомендуется (сильная рекомендация, среднее качество доказательств).
Рекомендация 14. У пациентов, получающих системные опиоиды для послеоперационной аналгезии, врач должен организовать надлежащий мониторинг респираторного статуса, седации и других побочных эффектов (сильная рекомендация, низкое качество доказательств).
Рекомендация 15. Парацетамол и/или нестероидные противовоспалительные препараты (НПВП) рекомендуются в качестве компонента мультимодальной аналгезии для ведения послеоперационной боли у детей и взрослых, не имеющих противопоказаний к их назначению (сильная рекомендация, высокое качество доказательств).
Рекомендация 16. Взрослым пациентам, не имеющим противопоказаний, рекомендуется назначить предоперационную дозу целекоксиба (сильная рекомендация, среднее качество доказательств).
Рекомендация 17. В качестве компонента мультимодальной аналгезии рекомендуется использовать габапентин или прегабалин (сильная рекомендация, среднее качество доказательств).
Рекомендация 18. У взрослых пациентов следует рассмотреть целесообразность использования внутривенного кетамина как компонента мультимодальной аналгезии (слабая рекомендация, среднее качество доказательств).
Рекомендация 19. У взрослых пациентов, подвергающихся открытым или лапароскопическим хирургическим вмешательствам на брюшной полости и не имеющим противопоказаний, следует рассмотреть целесообразность назначения внутривенных инфузий лидокаина (слабая рекомендация, среднее качество доказательств).
Рекомендация 20. Локальную инфильтрацию анестетиком рекомендуется использовать при хирургических вмешательствах, в ходе которых этот метод продемонстрировал эффективность (слабая рекомендация, среднее качество доказательств).
Рекомендация 21. Перед операцией обрезания рекомендуется использовать топические местные анестетики в сочетании с блокадами нервов (сильная рекомендация, среднее качество доказательств).
Рекомендация 22. Для контроля боли после хирургических вмешательств на грудной полости интраплевральная аналгезия местными анестетиками не рекомендуется (сильная рекомендация, среднее качество доказательств).
Рекомендация 23. Методы периферической регионарной анестезии рекомендуется использовать при операциях, в ходе которых эти методы продемонстрировали эффективность (сильная рекомендация, высокое качество доказательств).
Рекомендация 24. Если ожидается, что потребность в аналгезии превысит длительность эффекта однократной инъекции, рекомендуется использовать методы периферической регионарной аналгезии местным анестетиком (сильная рекомендация, среднее качество доказательств).
Рекомендация 25. После периферической блокады, осуществленной путем однократной инъекции, для пролонгации аналгезии в качестве адъюванта можно использовать клонидин (слабая рекомендация, среднее качество доказательств).
Рекомендация 26. При обширных хирургических вмешательствах на органах грудной или брюшной полости, особенно у пациентов с риском кардиальных, легочных осложнений или длительной кишечной непроходимости, рекомендуется использовать нейроаксиальную аналгезию (сильная рекомендация, высокое качество доказательств).
Рекомендация 27. При ведении послеоперационной боли следует избегать нейроаксиального назначения магния, бензодиазепинов, неостигмина, трамадола и кетамина (сильная рекомендация, среднее качество доказательств).
Рекомендация 28. Пациентам, перенесшим нейроаксиальные вмешательства с целью периоперационной аналгезии, необходимо обеспечить надлежащий мониторинг (сильная рекомендация, низкое качество доказательств).
Организационные вопросы
Рекомендация 29. Учреждения, в которых проводятся хирургические вмешательства, должны иметь локальную организационную структуру, разрабатывающую и пересматривающую политику и протоколы безопасного и эффективного контроля послеоперационной боли (сильная рекомендация, низкое качество доказательств).
Рекомендация 30. Учреждения, в которых проводятся хирургические вмешательства, должны обеспечить клиницистам возможность консультации со специалистом-альгологом в случае неадекватно контролируемой послеоперационной боли или высокой вероятности такой ситуации (например, у пациентов с толерантностью к опиоидам или наркотической зависимостью в анамнезе) (сильная рекомендация, низкое качество доказательств).
Рекомендация 31. Учреждения, в которых используются нейроаксиальная аналгезия и длительные периферические блокады, должны иметь локальные протоколы, обеспечивающие безопасное выполнение этих процедур, и соответствующим образом обученных специалистов (сильная рекомендация, низкое качество доказательств).
Рекомендация 32. После выписки из больницы всем пациентам (детям и взрослым), а также врачам первичного звена, которые наблюдают этих пациентов, следует предоставить план ведения послеоперационной боли, включающий постепенную отмену аналгетиков (сильная рекомендация, низкое качество доказательств).
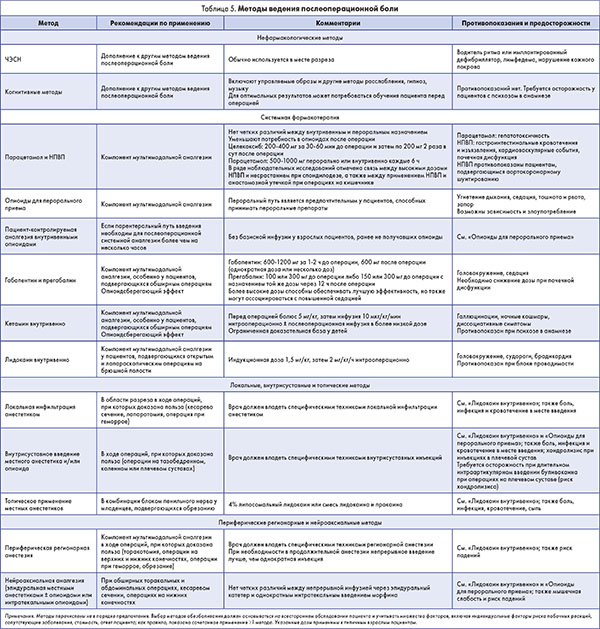
Авторы рекомендаций подчеркивают, что в настоящее время большинство хирургических пациентов не получают адекватного обезболивания, и это может приводить к увеличению риска затяжного послеоперационного болевого синдрома, эмоциональных расстройств и физических нарушений. Основной рекомендацией можно считать более широкое применение мультимодальных техник, например комбинации опиатов и неопиоидных аналгетиков, габапентина/прегабалина, кетамина, нейроаксиальной/периферической регионарной анестезии, а также нефармакологических методов. Мультимодальные техники позволяют достичь высокой аналгетической эффективности при использовании более низких доз опиоидов и, соответственно, более низком риске развития побочных эффектов, поскольку в этой ситуации воздействие на боль происходит за счет разнонаправленных механизмов.
Подготовил Александр Гладкий
Полный текст рекомендаций (на англ. языке):
Chou R., Gordon D.B., de Leon-Casasola O.A. et al. Guidelines on the Management of Postoperative Pain. A Clinical Practice Guideline From the American Pain Society, the American Society of Regional Anesthesia and Pain Medicine, and the American Society of Anesthesiologists’ Committee on Regional Anesthesia, Executive Committee, and Administrative Council. Journal of Pain, 2016: 17 (2): 131-157.