4 серпня, 2017
Современные возможности биологической терапии в лечении увеитов
25-26 мая в Одессе прошла научно-практическая конференция с международным участием «Филатовские чтения – 2017». В рамках мероприятия прозвучали доклады, посвященные терапии глаукомы и катаракты, ведению пациентов с поражением органа зрения на фоне диабета, возможностям лечения травм и ожогов глаз. Особое внимание было уделено результатам лечения увеитов с применением биологических препаратов.
 Проблему ведения пациентов с увеитами с точки зрения ревматолога осветила руководитель центра ревматологии клинической больницы «Феофания» Государственного управления делами (г. Киев), доктор медицинских наук, профессор Ирина Юрьевна Головач.
Проблему ведения пациентов с увеитами с точки зрения ревматолога осветила руководитель центра ревматологии клинической больницы «Феофания» Государственного управления делами (г. Киев), доктор медицинских наук, профессор Ирина Юрьевна Головач.
– Спондилоартриты (СпА) – достаточно часто встречающаяся в практике врача-ревматолога патология. Под СпА подразумевают группу воспалительных ревматических заболеваний, поражающих позвоночник, периферические суставы, связки и сухожилия. Одним из представителей данной группы является анкилозирующий спондилит (АС), или болезнь Бехтерева. Помимо АС к указанной группе относятся также нерентгенографический аксиальный СпА, псориатический артрит, реактивный артрит, недифференцированный артрит и артрит, ассоциированный с воспалительными заболеваниями кишечника (ВЗК).
Для СпА характерно поражение позвоночного столба, мелких периферических суставов и связочного аппарата (энтезиты). Внесуставные проявления СпА встречаются достаточно часто. Среди таковых ключевые позиции занимают увеиты (30-50%), псориаз (10-20%) и ВЗК (5-10%).
Известно, что генетические факторы играют важную роль в развитии СпА. Наиболее хорошо изучен HLA-B27. Как показал анализ 240 случаев СпА, частота HLA-B27-ассоциированных передних увеитов при СпА составляет 55%, при АС – 45% (Wang Y. et al., 2012). В настоящее время активно изучаются и другие генетические маркеры – гены Mic-A и NOD2 (ген, полиморфизм которого ассоциирован с болезнью Крона – БК), а также ген-промоутер фактора некроза опухоли-α (ФНО-α).
Острый передний увеит (ОПУ) является частым симптомом СпА (до 43%); нередко он выступает первым и единственным клиническим его проявлением. По данным Т. С. Milutescu и соавт., у пациентов со СпА клиническая манифестация в виде увеита встречается не так уж редко и занимает 3-е место после периферического артрита и псориаза. В таких случаях врачом первого контакта выступает офтальмолог.
ОПУ значительно чаще диагностируется у HLA-В27-позитивных пациентов со СпА и служит классификационным критерием для постановки диагноза СпА. Наличие увеита ассоциировано с более тяжелым течением СпА, высокой частотой радиографического поражения, обострений и более выраженными функциональными нарушениями. Вместе с тем при наличии СпА увеиты чаще имеют рецидивирующее течение и демонстрируют высокую склонность к обострениям.
Это неоднократно подтверждалось в ходе клинических исследований. По данным В. Vander Cruyssen и соавт. (2007), внесуставные проявления АС отсутствуют у 58%, но когда-либо наблюдались у 42% больных. На фоне внесуставных проявлений АС передний увеит отмечался у 51% пациентов, псориаз – у 20%, БК или неспецифический язвенный колит – у 19%, сочетание вышеуказанных состояний – у 10%. Исследование OASIS (Essers et al., 2014), в котором также изучалась частота внесуставных проявлений АС, показало сопоставимые результаты. В исследовании приняли участие 216 пациентов с АС. Анализ 12-летнего наблюдения за данной когортой больных показал, что частота увеитов достигала 32-42%, ВЗК – 15-19%, псориаза – 8-10%.
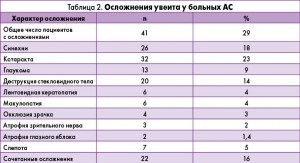
 А. А. Годзенко и соавт. (2014) осуществили масштабную работу (n=140) по изучению частоты увеита у больных АС. Было выявлено, что почти у 25% пациентов он протекает с частыми рецидивами – более 2 обострений в год, а у 13% принимает хроническое течение (табл. 1). Кроме того, у этих пациентов отмечался высокий риск развития осложнений, которые приводили к существенному снижению или утрате зрения (табл. 2).
А. А. Годзенко и соавт. (2014) осуществили масштабную работу (n=140) по изучению частоты увеита у больных АС. Было выявлено, что почти у 25% пациентов он протекает с частыми рецидивами – более 2 обострений в год, а у 13% принимает хроническое течение (табл. 1). Кроме того, у этих пациентов отмечался высокий риск развития осложнений, которые приводили к существенному снижению или утрате зрения (табл. 2).
Cогласно данным статистики, распространенность СпА в Украине среди взрослого населения в 2014 г. составляла (на 100 тыс. населения) 31,5 случая, в 2015 г. – 35 случаев, в 2016 г. – 31,6 случая (для сравнения: в Европе распространенность только АС составляет 238 случаев на 100 тыс. населения). Но даже если указанные показатели представить в абсолютных числах, выходит, что в нашей стране проживает не менее 3250 пациентов с увеитами, ассоциированными со СпА.
Установлено, что ФНО-α играет ключевую патогенетическую роль в развитии спондилита, артрита, увеита. Морфологическим субстратом для ФНО-α при СпА является связочный аппарат позвоночника, суставов и глаза (связки хрусталика, места прикрепления ресничного тела). Повреждение этих структур и определяет в конечном итоге клиническую картину заболевания.
Доказано, что повышение уровня ФНО-α ассоциировано с риском развития увеита (Murphy C. C. et al., 2004; Levi R. A. et al., 2011). Ключевая роль ФНО-α в патогенезе увеита при СпА продемонстрирована в лабораторных исследованиях на животных моделях. В эксперименте было показано повышение концентрации ФНО-α в витреальной жидкости (Demato E. M., 2012). Повышение уровня ФНО-α у пациентов с активным увеитом наблюдается как во влаге глазной камеры, так и в сыворотке крови. При этом уровень ФНО-α коррелирует со степенью активности заболевания (Cordero-Coma M. et al., 2015). Имеются данные, что уровни ФНО-α выше у пациентов с HLA-B27-ассоциированным увеитом по сравнению с увеитом при HLA-B27-негативном процессе (Perez-Guijo V. et al., 2004). Известно также, что существуют и другие триггеры и медиаторы заболевания, в частности интерлейкин-6, -17, -21, -23.
С учетом всех этих данных очевидно, что применение ингибиторов ФНО-α – патогенетически обоснованный терапевтический подход к лечению увеитов при СпА. К настоящему моменту все ингибиторы продемонстрировали положительный эффект в отношении снижения частоты обострения увеитов по сравнению с плацебо в рамках клинических исследований (Gao X. et al., 2012).
Адалимумаб – современный ингибитор ФНО-α, эффективность которого в лечении увеита была показана в международном открытом клиническом исследовании RHAPSODY (Review of Safety and Effectiveness with Adalimumab in Patients with Active Ankylosing Spondylitis, 2009) с участием 1250 пациентов с активным АС. Исследование проводилось с целью изучения частоты обострений переднего увеита у данной когорты больных на фоне терапии адалимумабом. Пациенты получали адалимумаб в дозе 40 мг 1 раз в 2 нед курсом до 20 нед.
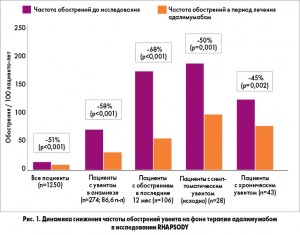 Наблюдение за участниками исследования продолжалось в течение 70 дней после завершения терапии, после чего сравнивали частоту развития обострений увеита с периодом, предшествующим лечению. В результате лечения адалимумабом достоверно снижалась частота развития обострений переднего увеита у пациентов с активным АС, причем это касалось и новых случаев увеита, и хронических форм (рис. 1).
Наблюдение за участниками исследования продолжалось в течение 70 дней после завершения терапии, после чего сравнивали частоту развития обострений увеита с периодом, предшествующим лечению. В результате лечения адалимумабом достоверно снижалась частота развития обострений переднего увеита у пациентов с активным АС, причем это касалось и новых случаев увеита, и хронических форм (рис. 1).
Сопоставимое по дизайну проспективное обсервационное исследование, в котором изучалось влияние адалимумаба на частоту обострений увеитов при АС, было осуществлено J. Christiaan van Denderen J. и соавт. (2014). 90 участников исследования получали лечение препаратом Хумира® в течение 52 нед. Средняя продолжительность наблюдения за пациентами составила 1,74 года, или 139 пациенто-лет. Как показал анализ результатов лечения, препарат Хумира® снизил частоту обострений увеитов на 80%. Адалимумаб способствовал быстрому исчезновению признаков активного воспаления в глазу, восстановлению или улучшению остроты зрения у пациентов с увеитом, уменьшению числа рецидивов увеита и предотвращению необратимых изменений органа зрения. Указанная терапевтическая тактика позволяет снизить потребность в применении местных и системных кортикостероидов либо вовсе их отменить.
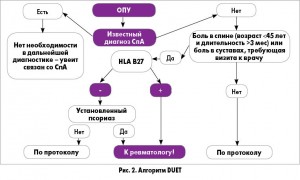
В 2015 г. были опубликованы результаты клинического и эпидемиологического исследования DUET (Dublin Uveitis Evaluation Tool). Само название звучит символично, как бы указывая на необходимость тесного сотрудничества ревматологов и офтальмологов. Целью исследования явилось создание междисциплинарного алгоритма диагностики ревматологических заболеваний с офтальмологическими проявлениями. Все включенные в наблюдение пациенты на первом этапе после сбора жалоб и анамнеза прошли офтальмологический осмотр и общеклинические тесты. На втором этапе всем пациентам, независимо от особенностей анамнеза и клиники, определяли HLA-B27-статус. На третьем – HLA-B27-позитивные пациенты были осмотрены и обследованы ревматологом для установления окончательного диагноза (СпА был диагностирован у 40% (!) участников, из них 96,5% имели АС и 3,5% – псориатический артрит).
Конечным результатом исследования стала разработка одноименного алгоритма DUET, предназначенного для ускорения верификации диагноза СпА у пациентов с увеитом (рис. 2).
На сегодняшний день исследование DUET является первой работой, в которой абсолютно все пациенты с ОПУ были протестированы на предмет возможного наличия СпА, что позволило обнаружить ранее недиагностированный СпА. Алгоритм DUET, вероятно, может служить основой для создания междисциплинарных рекомендаций по ведению данной категории больных. Он представляет собой простой в использовании инструмент, не требующий каких-либо дополнительных исследований (рентгенография, ультразвуковое исследование, магнитно-резонансная томография и др.) до принятия решения ревматологом.
Показания для консультации ревматолога:
- ОПУ, особенно при рецидивирующем течении;
- боль в спине у пациентов в возрасте <45 лет длительностью >3 мес или клинически значимая боль в суставах;
- позитивный HLA-B27-статус;
- наличие псориаза у пациента или его ближайших родственников.
Зачастую диагноз СпА устанавливается достаточно поздно – среднее время от начала симптомов до формулировки окончательного диагноза может занимать ≥6 лет. Увеиты нередко бывают первыми клиническими проявлениями СпА, в частности АС. Поэтому ключом к ранней диагностике СпА может стать тесное взаимодействие профильных специалистов – офтальмологов и ревматологов.
 Профессор кафедры офтальмологии Харьковского национального медицинского университета, доктор медицинских наук Николай Владимирович Панченко поделился результатами собственного исследования динамики отека зрительного нерва (ОЗН) при различных формах интермедиарных (срединных) увеитов.
Профессор кафедры офтальмологии Харьковского национального медицинского университета, доктор медицинских наук Николай Владимирович Панченко поделился результатами собственного исследования динамики отека зрительного нерва (ОЗН) при различных формах интермедиарных (срединных) увеитов.
– ОЗН – одно из наиболее частых осложнений воспалительного процесса при интермедиарном увеите и одна из основных причин снижения зрения. Частота ОЗН при интермедиарных увеитах варьирует, по данным разных авторов, от 5% (Deane J. S., 1997), 7,4% (Malinowski S. M., 1993) и 14,5% (Ness T., 2017), 17,8% (Зайцева Н. С., 1984) до 38,6% (Prieto J. F., 2001).
На клинической базе нашей кафедры выполнено исследование, целью которого было изучение частоты и особенностей ОЗН у пациентов с различными формами интермедиарных увеитов. В нем приняли участие 48 больных (16 мужчин и 32 женщины; 56 глаз). Все участники проходили клиническое обследование с выполнением визометрии, биомикроскопии, офтальмоскопии, В-сканирования, ультразвуковой биомикроскопии, оптической когерентной томографии.
В исследуемой группе частота ОЗН составила 53,5%: 41,3% – среди пациентов с пребазальным интермедиарным увеитом, 76,9% – у больных с базальным увеитом, 50% – в когорте участников с ретробазальным увеитом.
Средняя толщина слоя перипапиллярных нервных волокон составила 129 мкм при пребазальном интермедиарном увеите, 141 мкм – при базальном, 158 мкм – при ретробазальном увеите. Этот показатель резко возрастал при рецидиве патологического процесса, а также прогрессивно снижался у пациентов с формирующейся атрофией зрительного нерва, чего не наблюдалось у пациентов без атрофии.
В качестве основной терапии пациентов исследуемой группы нами был выбран адалимумаб (Хумира®). Общая продолжительность лечения составила 1,5 мес. На фоне терапии адалимумабом уменьшилась инфильтрация цилиарного тела, наблюдалось рассасывание воспалительного экссудата в пребазальной части и базальных отделах стекловидного тела. Уже после окончания курса лечения адалимумабом отмечалось значительное уменьшение толщины перипапиллярных нервных волокон.
Таким образом, частота ОЗН у пациентов с базальными интермедиарными увеитами в 1,8 раза выше таковой у пациентов с пребазальными и в 1,5 раза – с ретробазальными увеитами. Выраженность ОЗН зависела также от формы интермедиарного увеита: наиболее выраженный ОЗН наблюдался у пациентов с ретробазальным увеитом, наименее выраженный – у больных пребазальным увеитом. Адалимумаб эффективен в лечении интермедиарных увеитов и способствует регрессу ОЗН. Полученные данные требуют дальнейшего изучения особенностей ОЗН при различных формах интермедиарных увеитов и разработки дифференцированных подходов в лечении таких пациентов.
Подготовила Мария Маковецкая
Медична газета «Здоров’я України 21 сторіччя» № 13-14 (410-411), липень 2017 р.