1 жовтня, 2017
VII Научно-практическая конференция Ассоциации аритмологов Украины

18-19 мая в г. Киеве состоялась VII Научно-практическая конференция Ассоциации аритмологов Украины, которая была посвящена проблемам нарушения ритма сердца и проводимости на фоне коморбидных состояний. Научными организаторами мероприятия выступили ведущие специалисты ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины» и ГУ «Национальный институт сердечно-сосудистой хирургии им. Н.М. Амосова НАМН Украины». Таким образом, украинские ученые продолжили курс, взятый на повышение уровня образования семейных врачей, терапевтов и специалистов общей практики.
В ходе конференции также состоялось совместное заседание Ассоциации аритмологов Украины и Европейской ассоциации сердечного ритма (EHRA).
Мероприятие открыл академик НАМН Украины, директор ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины», профессор Владимир Николаевич Коваленко, который отметил, что, несмотря на большие усилия со стороны мирового кардиологического сообщества, проблема нарушений ритма сердца и проводимости остается одной из наиболее актуальных в кардиологии, и аритмии остаются одной из ведущих причин сердечно-сосудистой смертности во всем мире. В настоящее время в развитых странах акцент в лечении аритмий делается на высокотехнологических методах, которые освоены и украинскими специалистами. В нашей стране есть все предпосылки для широкого использования в клинической практике современных методик: катетерной абляции, имплантации искусственных водителей ритма (ИВР), кардиовертеров-дефибрилляторов. Эти методы были освоены в первую очередь специалистами ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины» и ГУ «Национальный институт сердечно-сосудистой хирургии им. Н.М. Амосова НАМН Украины», которые сегодня делают большой вклад в обучение врачей из региональных центров. На протяжении последних лет проведена большая работа по развитию в регионах специализированных центров и отделений с возможностями применения передовых методов лечения нарушений ритма сердца и проводимости. Сегодня процесс внедрения в клиническую практику высокотехнологических методов лечения аритмий замедлился в связи с тяжелой экономической ситуацией в Украине и событиями на юго-востоке страны, которые негативно отразились на финансировании медицинской отрасли. Однако и в этой ситуации есть возможность решать многие актуальные задачи, в числе которых – улучшение уровня диагностики аритмий на уровне первичного звена здравоохранения, обеспечение преемственности в оказании медицинской помощи пациентам с нарушениями ритма на всех уровнях системы здравоохранения, разработка дополнительных клинических протоколов по лечению аритмий.
Руководитель отдела нарушений ритма сердца и проводимости ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины», доктор медицинских наук, профессор Олег Сергеевич Сычев одно из своих выступлений посвятил проблемам развития инвазивной аритмологии в Украине, отметив, что в нашей стране на протяжении последних двух лет наблюдается увеличение уровня смертности при нарушениях сердечного ритма. В структуре смертности от аритмий ведущее место занимает внезапная сердечная смерть (ВСС), частота встречаемости которой за период с 2012 по 2015 г. увеличилась на 44%. Такое существенное увеличение частично обусловлено улучшением диагностики ВСС; с другой стороны, на этот показатель не могли не повлиять события на юго-востоке Украины и ситуация в стране в целом.
Тем не менее работа по улучшению диагностики и лечению аритмий продолжается, и в 2016 г. в Украине было выполнено почти 8 тыс. инвазивных вмешательств у пациентов с нарушениями ритма с диагностической и лечебной целями. Сегодня в Украине такие вмешательства проводятся в 41 специализированном центре, специалисты которых владеют всеми передовыми методиками, использующимися в мире. Большинство дорогостоящих процедур финансируется местными бюджетами, что соответствует требованиям времени. Основное количество вмешательств проводится в центрах НАМН Украины: ГУ «ННЦ «Институт кардиологии им. Н.Д. Стражеско» НАМН Украины» (г. Киев), ГУ «Национальный институт сердечно-сосудистой хирургии им. Н.М. Амосова НАМН Украины» (г. Киев) и ГУ «Институт общей и неотложной хирургии им. В.Т. Зайцева НАМН Украины» (г. Харьков).
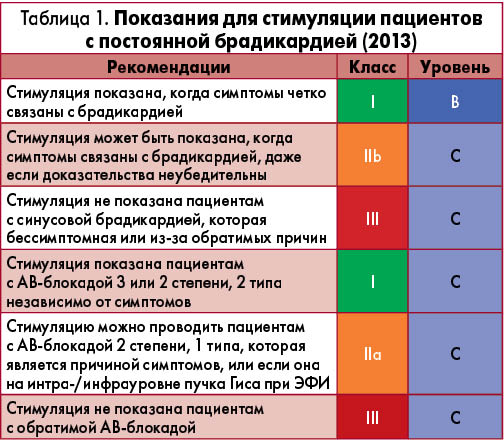
Профессор О.С. Сычев осветил некоторые аспекты рекомендаций Европейского общества кардиологов по кардиостимуляции и ресинхронизирующей терапии (2013), обратив внимание слушателей на то, что сегодня наиболее важное значение для принятия решения о необходимости имплантации электрокардиостимулятора (ЭКС) имеет корреляция между симптомами и брадиаритмией (табл. 1). При этом отсутствует четкое пограничное значение частоты сердечных сокращений (ЧСС), ниже которого имплантация ИВР показана на 100%. Своевременность установки ЭКС в значительной степени зависит от выявляемости брадикардии на уровне первичного звена здравоохранения, и это не связано с какими-либо трудностями: для установления диагноза брадикардии достаточно стандартной электрокардиографии (ЭКГ), если брадикардия постоянна. Если же брадикардия имеет интермиттирующий характер, то для ее регистрации необходима более длительная регистрация ЭКГ, проведение провокационных проб или электрофизиологического исследования (ЭФИ). Очень важно, чтобы терапевты и семейные врачи проявляли настороженность у пациентов с характерными симптомами: утомляемостью, головокружениями, синкопе, пресинкопе, внезапной одышкой и болью в груди без нагрузки, со сниженной толерантностью к нагрузкам, сердцебиениями и т.д.
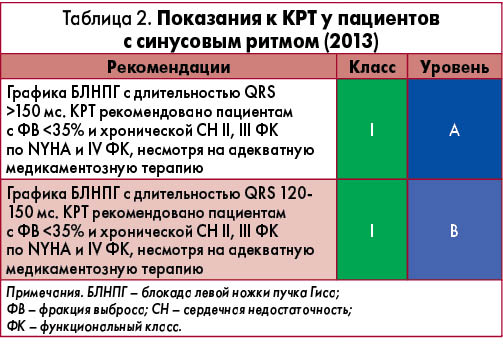
Показания к кардиоресинхронизирующей терапии (КРТ) представлены в таблице 2.
Проблемам нарушения ритма сердца при гипертрофической кардиомиопатии (ГКМП) был посвящен доклад заведующей кафедрой кардиологии и функциональной диагностики Харьковской медицинской академии последипломного образования, доктора медицинских наук, профессора Веры Иосифовны Целуйко.
ГКМП – заболевание, своевременная диагностика которого остается на неудовлетворительном уровне, а между тем существуют клинический вариант ГКМП, протекающий с фибрилляцией предсердий (ФП) и с характерными для ФП осложнениями, а также форма ГКМП с высоким риском ВСС (при этом ВСС может быть первым проявлением заболевания). Согласно данным недавнего метаанализа ФП диагностируется практически у каждого пятого пациента с ГКМП и существенно ухудшает прогноз этих больных, увеличивая уровень общей и кардиоваскулярной смертности (A. Masri et al., 2017). Показано, что даже при верхушечной форме ГКМП, которая характеризуется наиболее благоприятным течением, ФП встречается часто – в 25% случаев, и ее наличие связано с повышением риска кардиоваскулярной смерти и инсульта (S.-E. Lee, 2017). Факторами, влияющими на риск развития ФП у пациентов с верхушечной ГКМП, являются: наличие сердечной недостаточности (≥ІІ функционального класса по NYHA), размер и объем левого предсердия, возраст.
В другой работе – анализе данных регистра 1558 больных ГКМП с периодом наблюдения более 4 лет – показано, что симптомная ФП встречается у пациентов с ГКМП приблизительно в 20% случаев, влияя на качество жизни, трудоспособность и увеличивая риск эмболических осложнений. При этом существуют «немые» формы ФП, которые были диагностированы у 25% больных ГКМП (E.J. Rowin et al., 2017). Эти результаты – основание для более длительного мониторирования ЭКГ у пациентов с ГКМП для выявления эпизодов ФП и проведения профилактики инсульта.
Профессор В.И. Целуйко озвучила данные собственного небольшого регистра пациентов с ГКМП, которые совпадают с результатами зарубежных регистров: ФП была обнаружена у 49 из 200 больных ГКМП. При этом в 3% случаев ФП была выявлена при проведении суточного холтеровского мониторирования ЭКГ. Есть основания считать, что при увеличении периода мониторирования частота выявления ФП оказалась бы более высокой.
Что делать при выявлении ФП у пациентов с ГКМП? Этот вопрос крайне актуален для реальной клинической практики, поскольку на сегодняшний день мы располагаем недостаточным количеством данных для определения оптимальных подходов к лечению пациентов с ГКМП и ФП, и необходимым является проведение дополнительных клинических исследований в этой области. Тем не менее мы можем ориентироваться на европейские рекомендации по восстановлению синусового ритма при ГКМП, согласно которым при нестабильной гемодинамике и впервые развившейся ФП следует рассмотреть электрическую или медикаментозную (амиодарон) кардиоверсию. Амиодарон также показан для контроля ритма у этих больных после проведения кардиоверсии. Бета-блокаторы, верапамил (за исключением обструктивной формы ГКМП) рекомендованы для контроля частоты желудочковых сокращений у пациентов с персистирующей или постоянной формами ФП. Однако следует соблюдать осторожность при применении этих препаратов, поскольку гемодинамическая тахикардия у пациентов с ГКМП является компенсаторной реакцией, и урежение у них ЧСС до уровня <60 уд/мин приводит к снижению сатурации.
Что касается антикоагулянтной терапии, то, резюмируя результаты современных исследований в области применения антикоагулянтов при ГКМП и ФП, следует констатировать большое количество спорных моментов. Так, большинство авторов публикаций на эту тему считают, что шкала оценки риска инсульта CHA2DS2-VASc, используемая у пациентов с ФП, непригодна для больных ГКМП. Существует мнение, что риск тромбоэмболических осложнений (ТЭО) при ГКПМ во всех случаях очень высок и назначать антикоагулянты следует всем пациентам с этим заболеванием. Исключением является верхушечная ГКМП, при которой риск ТЭО несколько ниже, и может использоваться шкала CHA2DS2-VASc; у пациентов с количеством баллов по этой шкале <2 антикоагулянты можно не назначать (S. -E. Lee, 2017). В настоящее время предпринимаются попытки разработать специфические рекомендации по антикоагулянтной терапии при ГКМП. Так, в публикации 2015 г. A. Frontera и соавт. предлагают следующие критерии для назначения антикоагулянтной терапии: 1) размер левого предсердия >4,5 см; конечный диастолический объем >5,8 см; конечный систолический объем >4,0 см; обструкция выносящего тракта левого желудочка >3,8 см.
При выборе антикоагулянтов следует ориентироваться на современные европейские рекомендации по ведению пациентов с ФП, в соответствии с которыми при пароксизмальной, персистирующей и постоянной форме ФП назначаются антагонисты витамина К (варфарин) под контролем международного нормализованного отношения – МНО (2-3). При непереносимости варфарина или трудностях удержания МНО в терапевтическом диапазоне рекомендован прием новых пероральных антикоагулянтов – ингибитора тромбина дабигатрана или ингибиторов фактора Ха ривароксабана и апиксабана. Указывается также на необходимость пожизненного приема антикоагулянтов при ФП, даже при восстановлении синусового ритма.
Лектор отметила, что у каждого десятого пациента с ГКМП впоследствии развивается дилатационная кардиомиопатия, для которой характерен чрезвычайно высокий риск образования внутрижелудочковых тромбов, что требует применения новых пероральных антикоагулянтов.
Подробное освещение других докладов, позвучавших в рамках конференции, читайте на стр. 28.
Подготовила Наталья Очеретяная



