9 жовтня, 2017
Регматогенная отслойка сетчатки

 Первое описание отслойки сетчатки (ОС) как заболевания появилось еще в XVIII веке, после того как Maitre-Jan в 1707 г., обследовав при аутопсии глаза после контузии и проникающих ранений, обнаружил ОС либо ее отек.
Первое описание отслойки сетчатки (ОС) как заболевания появилось еще в XVIII веке, после того как Maitre-Jan в 1707 г., обследовав при аутопсии глаза после контузии и проникающих ранений, обнаружил ОС либо ее отек.
В 1741 г. De Saint Yves впервые описал клинический симптом ОС как появление тени в поле зрения больного в той области, где сетчатка «отошла» от сосудистой оболочки. Однако первое клиническое определение данного состояния появилось значительно позже, в 1817 г., когда Beer диагностировал ОС без офтальмоскопа.

Новая эра в изучении патологии глазного дна наступила в 1851 г., когда Гельмгольцем был описан принцип офтальмоскопии. В период с 1851 по 1919 год основу патогенеза ОС составляла теория диффузии жидкости из сосудистой оболочки под сетчатку, важная роль отводилась патологически измененному стекловидному телу (СТ) (наличие тяжей усиливало ОС). У пациентов с миопией причиной указанного нарушения считалось растяжение глазного яблока.
T. Leber в 1882 г., проанализировав собственные наблюдения разрывов сетчатки в 14 из 27 случаев ОС, сделал правильное заключение о роли витреальных тракций в формировании разрывов сетчатки, но, к сожалению, в дальнейшем изменил свое мнение.
И только Jules Gonin в 1919 г. смог доказать ключевую роль в возникновении ОС ее разрыва.
Типы ОС
Различают следующие типы ОС – регматогенная, экссудативная и тракционная. Регматогенную отслойку сетчатки (РОС) иногда называют первичной, а экссудативную и тракционную – вторичной, или нерегматогенной. Перечисленные виды нарушения не являются взаимоисключающими. Так, например, ОС в случае пролиферативной диабетической ретинопатии может сочетать элементы как тракционной, так и РОС.
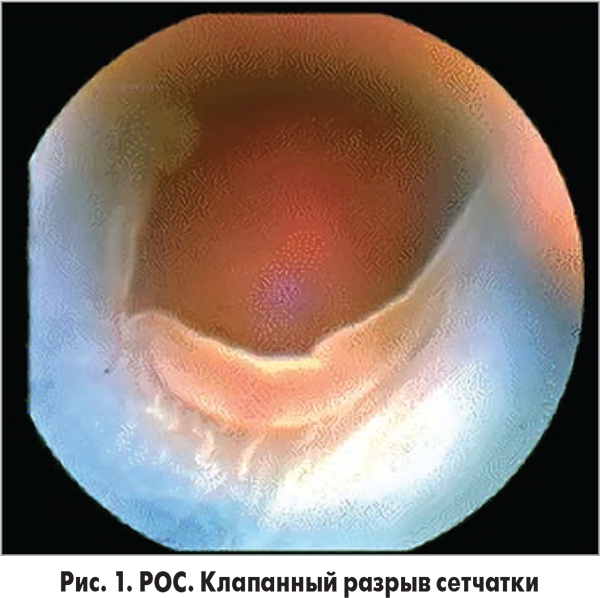
РОС (от греч. rhegma – разрыв) связана с наличием разрыва сетчатки, через который под нее проникает жидкость из СТ (рис. 1). Разрывы сетчатки при РОС наблюдаются в 100% случаев, а обнаруживаются при офтальмоскопии в предоперационном периоде в 90-95% случаев.
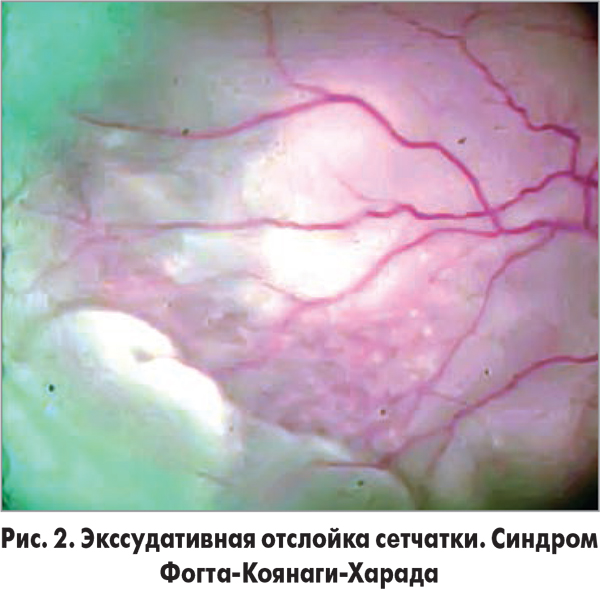
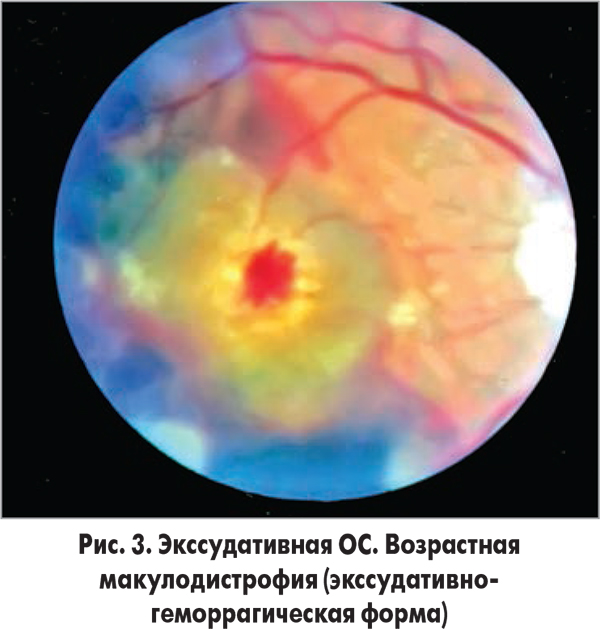
Экссудативная ОС является следствием различных заболеваний глаза, сопровождающихся накоплением жидкости под сетчаткой (в субретинальном пространстве) без образования разрыва сетчатки (рис. 2-3).
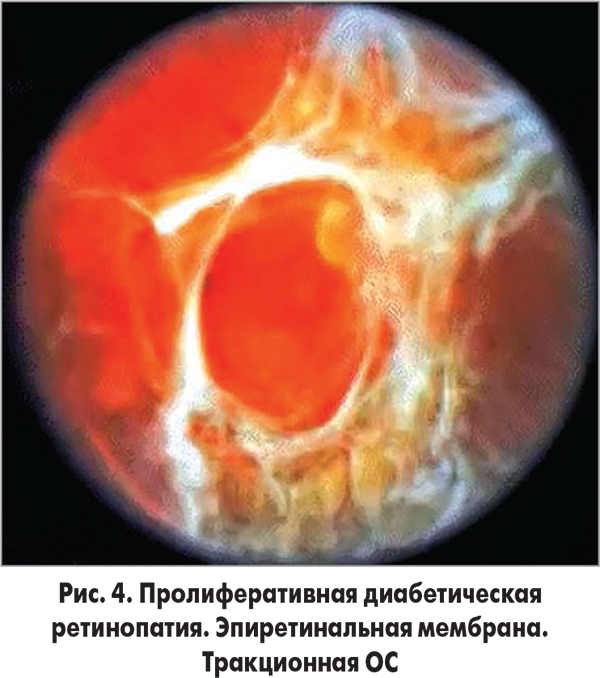
Тракционная ОС обусловлена выраженным натяжением со стороны СТ в области витреоретинальных сращений даже без образования разрыва (мест прочного контакта сетчатки со СТ) (рис. 4).
Эпидемиология РОС
Заболеваемость РОС в мире составляет 1 случай на 10 тыс. человек в год. По данным G. F. Hilton и соавт., в США средняя частота возникновения РОС также составляет 1 случай на 10 тыс. населения, увеличиваясь к 74 годам до 70 случаев на 10 тыс. человек. Распространенность РОС во взрослой популяции Украины – 3 случая на 10 тыс. человек.
Указанная патология наблюдается в основном у пациентов с миопией высокой степени (0,7-2%), афакией (2,2%), артифакией (1-2%) и решетчатой дистрофией сетчатки (0,3-0,5%). Несмотря на то что РОС может развиться у пациента любого возраста, чаще всего она регистрируется в возрастной категории 40-60 лет, преимущественно у мужчин (60%). Отмечено, что частота РОС относительно выше у представителей азиатской и еврейской популяции, относительно ниже – у представителей негроидной расы. Примерно одинаковая частота РОС у жителей европейских стран и США. Двустороннее поражение на факичных глазах наблюдается в 10-15%, на артифакичных – в 25-30% случаев.
Развитию ОС нередко предшествует отслойка задней гиалоидной мембраны (ЗГМ).
Причиной возникновения отслойки ЗГМ служит дегенерация или разжижение СТ в результате его старения (synchysis senilis), что схематически изображено на рисунке 5.
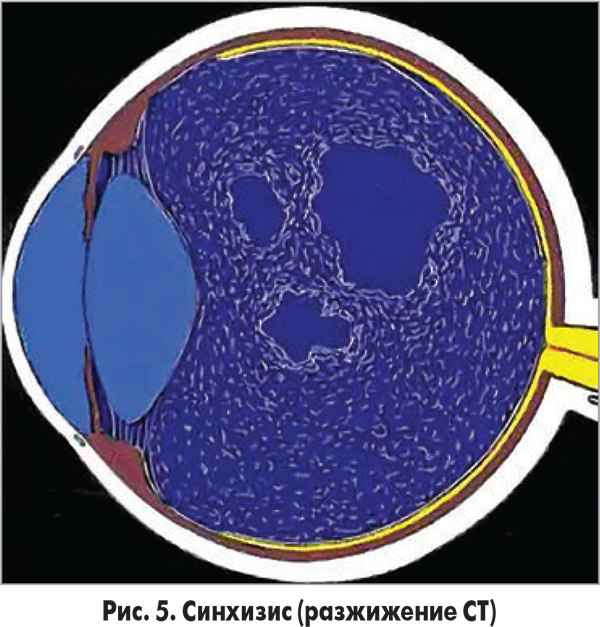
В основе разжижения лежит деполимеризация гиалуроновой кислоты, это приводит к структурным изменениям на микроскопическом уровне в центральной области СТ. В центральных и верхних отделах образуются лакуны с жидкостью, которые могут сливаться и увеличиваться до объема центральных отделов СТ. В результате дегенерации нарушается прикрепление СТ к диску зрительного нерва (ДЗН) и ретробазальным отделам сетчатки. Витреальный гель, по мнению авторов, может противостоять разжижению и синерезису (спадению СТ) лишь до определенного предела, затем происходит отслойка ЗГМ. Ее пусковыми факторами служат дефекты в задних слоях коры СТ в области макулы. Через эти разрывы разжиженное СТ выходит, отделяя корковый слой от сетчатки.
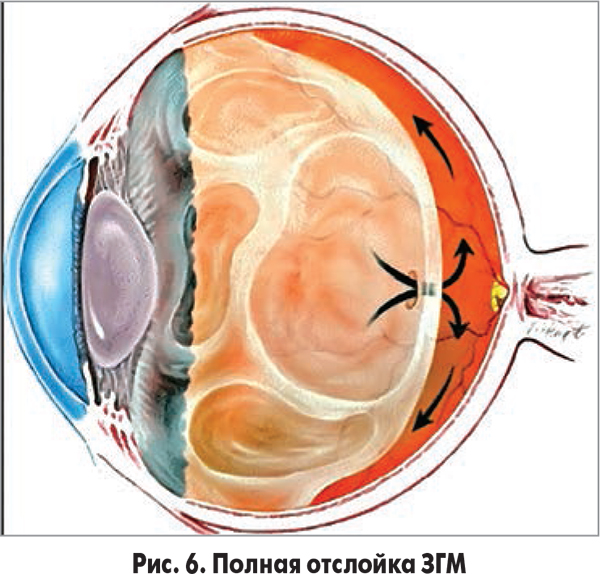
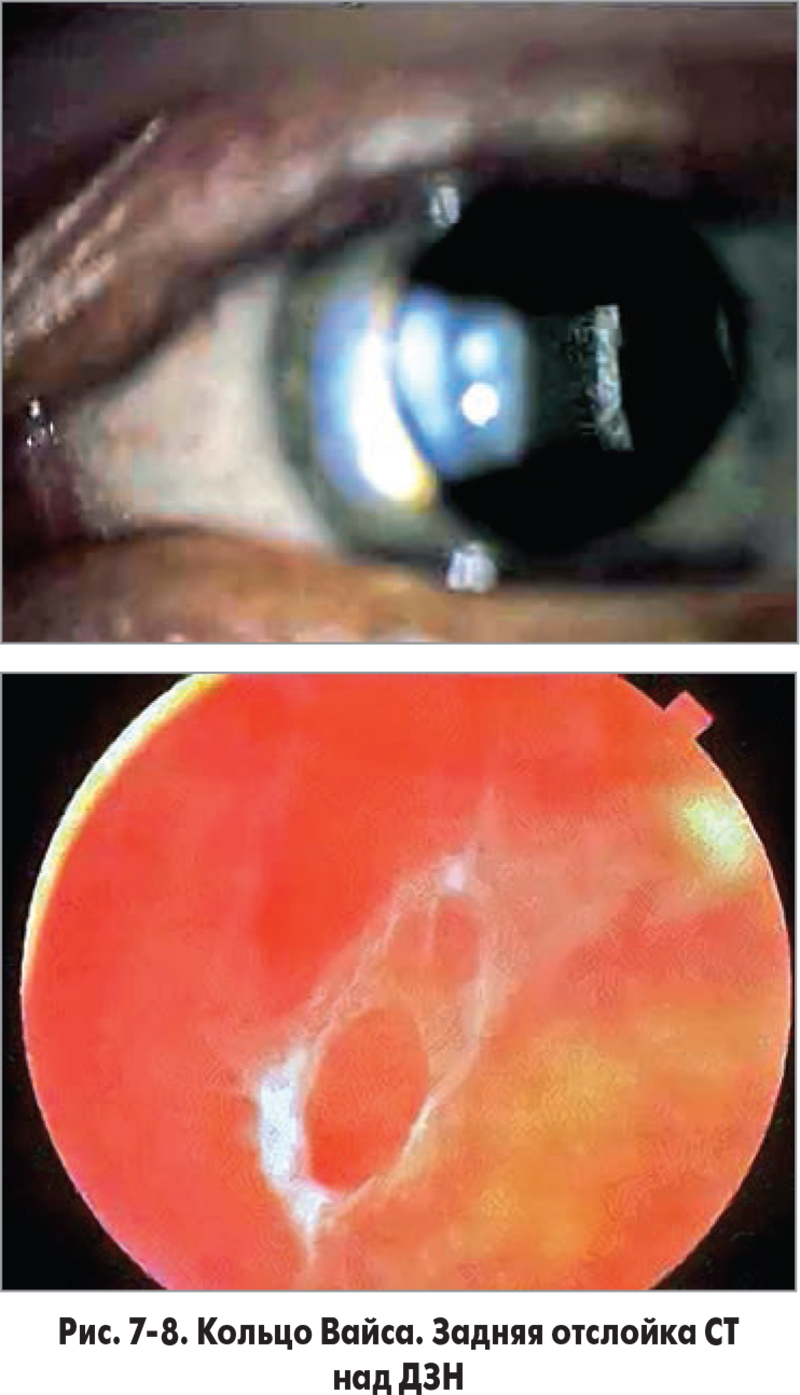
Частичная отслойка ЗГМ, возникая в области макулы, быстро распространяется до ретробазальных отделов, превращаясь в полную отслойку ЗГМ, формируя кольцо Вайса (рис. 6-8). За счет этой отслойки происходит натяжение подлежащей сетчатки, что, в свою очередь, ведет к образованию или проявлению активности уже существующего разрыва сетчатки. Жидкость из витреальной полости перемещается в субретинальное пространство через разрыв сетчатки, что обусловливает возникновение РОС.
При ОС происходит отделение слоя палочек и колбочек (т. е. отслоение нейросенсорной части сетчатки) от пигментного эпителия, что приводит к нарушению питания и функционирования наружных слоев сетчатки, потере зрения.
Факторы риска и клиническое течение РОС
К факторам риска возникновения ОС относится наличие участков прочного витреоретинального контакта, которые могут быть связаны как с вариантами анатомического строения, так и с дегенеративными изменениями.
Первыми симптомами формирующегося разрыва сетчатки являются фотопсии («вспышки света», «искры», «молнии»), возникающие в местах витреоретинальных сращений как следствие витреоретинальной тракции. Более 50% больных с ОС отмечают такие симптомы. На этом этапе при своевременном обращении пациента к офтальмологу возможно проведение блокирующей лазерной коагуляции вокруг разрыва сетчатки, что позволит предотвратить возникновение ОС.
Появление темной завесы в поле зрения свидетельствует об уже развившейся ОС; по локализации темного участка в поле зрения больного можно определить расположение разрыва сетчатки. Это соответствие наблюдается в 70-75% случаев.
Метаморфопсии (искривления очертаний, искажения предметов) свидетельствуют о распространении отслойки в макулярную область и диагностируются только в 20-25% случаев, так как часто не успевают быть замеченными пациентами вследствие быстрого прогрессирования патологического процесса.
Диагностика ОС
Основным методом обследования больных с ОС является офтальмоскопия (непрямая). При прозрачных оптических средах она позволяет установить тип разрыва, его локализацию, протяженность и высоту ОС. При непрозрачных оптических средах в случаях затруднения проведения офтальмоскопии основным в диагностике ОС является метод ультразвукового сканирования.
Типы разрыва сетчатки
Выделяют 3 основных типа разрыва сетчатки: дырчатый, клапанный и отрыв сетчатки от зубчатой линии.
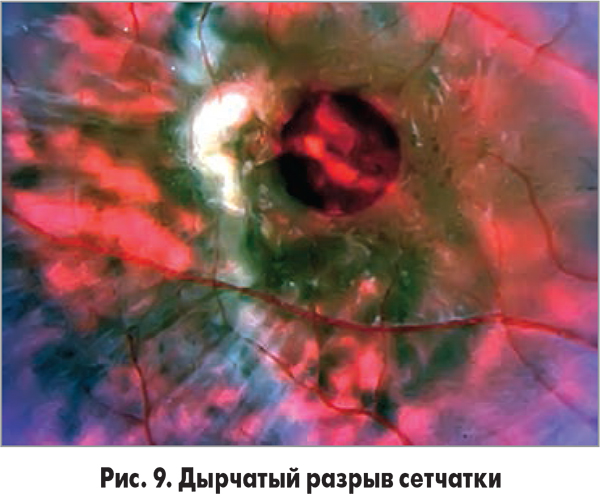
Дырчатый разрыв развивается вследствие дефектов сетчатки, не связанных с постоянной витреоретинальной тракцией, и обусловлен локальными интраретинальными аномалиями (рис. 9).
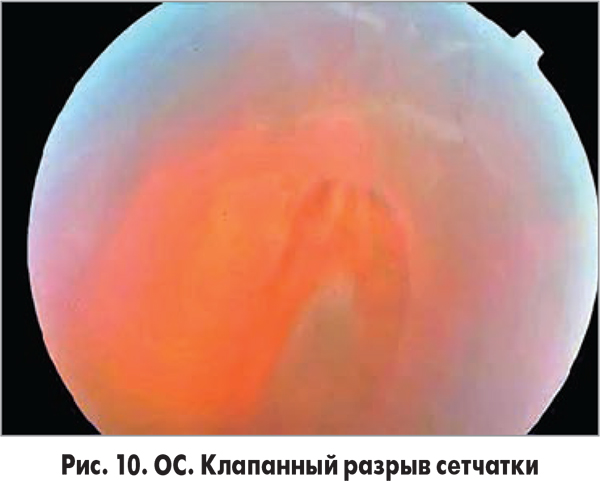
Клапанный разрыв возникает на фоне отслойки ЗГМ с последующей витреоретинальной тракцией в области витреоретинального прикрепления по краю разрыва (рис. 10).
Диализ сетчатки представляет собой линейный разрыв сетчатки вдоль зубчатого края. В большинстве случаев он является следствием тупой травмы глаза, но регистрируются и спонтанные отрывы от зубчатого края.
Разрывы сетчатки протяженностью более 90° принято считать гигантскими.
Чаще всего (в 70-73% случаев) встречаются клапанные разрывы, в 18-20% – дырчатые, на долю ретинальных приходится 8-12% случаев. Протяженность РОС непосредственно связана с длительностью ее существования и определяется такими факторами, как сила хориоретинального контакта, вязкость и количество субретинальной жидкости, локализация разрыва сетчатки. Верхневисочный квадрант – наиболее частая локализация ретинальных разрывов (около 60%). В верхненазальном и нижнетемпоральном квадрантах разрывы сетчатки встречаются в 15% случаев. Реже всего (в 10% случаев) ретинальные разрывы образуются в нижненазальном квадранте.
В 50% случаев ОС наблюдается несколько разрывов, расположенных в пределах 90°.
Лечение ОС
Пациенты с ОС, к сожалению, не всегда вовремя обращаются к офтальмологу. В связи с этим предотвратить развитие ОС путем лазерной коагуляции разрыва уже невозможно; единственным способом лечения таких больных остается хирургическое вмешательство. Используются преимущественно два метода – экстрасклеральные операции и эндовитреальное вмешательство.
Основная цель хирургического лечения ОС заключается в сближении слоя палочек и колбочек с пигментным эпителием и отграничение разрыва путем создания очагов слипчивого хориоретинального воспаления (местного асептического воспалительного процесса). При экстрасклеральном вдавлении, в частности, эта цель достигается путем создания вала вдавления (локального или кругового) в области разрыва сетчатки (т. е. проекции на склеру зоны ретинального разрыва), благодаря чему происходит сближение фоторецепторного слоя с пигментным эпителием сетчатки и уменьшение динамической витреоретинальной тракции в области локальной витреоретинальной спайки.
Революционным шагом в лечении РОС явилось внедрение в практику офтальмохирургии эндовитреальных вмешательств. R. Machemer и соавт. в 1970 г. впервые описали методику витрэктомии, общие принципы которой сохранились до настоящего времени.
Термином «витрэктомия» в современной научной литературе определяют комплексное эндовитреальное вмешательство, которое, кроме собственно трансцилиарной витрэктомии (удаления витреального геля), может включать факофрагментацию, удаление эпиретинальных мембран, ретинотомию, расправление сетчатки, эндолазеркоагуляцию, эндотампонаду витреальной полости.
Важным завершающим этапом эндовитреального вмешательства по поводу ОС является внутренняя тампонада разрывов сетчатки до формирования хориоретинальной спайки. Cегодня для этого применяются перфторуглеродные газы и силиконовые масла (СМ). Наиболее популярными газами для интравитреального введения являются шестифтористая сера (SF6) и перфторпропан (C3F8). SF6 и все перфторуглеродные газы имеют низкую растворимость в водной среде. Это обусловливает их расширение при интраокулярном введении и обеспечивает длительность нахождения газового пузыря в глазу. Расширение газа в глазу связано с диффузией в газовый пузырь азота из кровеносного русла. Расширяющиеся газы благодаря ряду преимуществ привлекают к себе все большее внимание хирургов. Эти соединения обладают способностью к саморассасыванию, что исключает необходимость повторной операции, связанной с удалением тампонирующего агента.
Относительными недостатками газовой тампонады можно считать необходимость строго соблюдать определенное положение головы в послеоперационном периоде, временное ограничение авиаперелетов и подъема в горы, так как при понижении атмосферного давления происходит значительное расширение газа в полости глаза, вплоть до окклюзии центральной артерии сетчатки. Пациентам с наличием газа в витреальной полости противопоказаны погружение на глубину, лечение методом гипербарической оксигенации и проведение анестезии с использованием закиси азота в связи с повышенным риском внутриглазной гипертензии. При газовых тампонадах отмечаются также значительные вариации временного изменения рефракции глаза.
По сравнению с газом СМ обладает меньшим поверхностным натяжением на границе с жидкостью и оказывает меньшее давление на сетчатку вследствие выталкивающей силы. В то же время в отличие от газа, способного рассасываться, СМ может находиться в витреальной полости неопределенно долго, обеспечивая длительную или постоянную тампонаду ретинальных разрывов, занимает постоянный объем, ограничивая распространение периферической ОС. После имплантации СМ не требуется соблюдать вынужденное положение головы для эндотампонады разрывов сетчатки, что делает возможным применение СМ в педиатрической практике. Еще одно преимущество силиконовой тампонады – отсутствие ограничений, касающихся авиаперелетов и подъема в горы. К тому же рефракция глаза изменяется значительно меньше. Недостатком силиконовой тампонады является то, что для ее удаления требуется повторное хирургическое вмешательство (при длительном контакте с тканями глаза СМ может приводить к развитию осложнений – катаракты, вторичной глаукомы, силиконовой кератопатии, эмульсификации СМ, перисиликоновой пролиферации).
В настоящее время практикуется бесшовная витреальная хирургия с применением тонких инструментов 23-го, 25-го и даже 27-го калибров.
Вклад Филатовской школы в решение проблемы лечения ОС
В 1946 г. в Украинском экспериментальном институте глазных болезней, возглавляемом академиком В. П. Филатовым, было создано отделение, которое в дальнейшем стало специализироваться на хирургическом лечении ОС.
Сегодня отдел витреоретинальной и лазерной хирургии ГУ «Институт глазных болезней и тканевой терапии им. В. П. Филатова НАМН Украины» – ведущий в Украине центр хирургического лечения ОС, диабетической ретинопатии, макулярных разрывов, возрастной дегенерации макулы, сосудистой патологии глаза и других заболеваний, требующих как интравитреальных, так и экстраокулярных методов терапии.
В отделе витреоретинальной и лазерной хирургии успешно применяют не только накопленный в мире опыт лечения больных с наиболее тяжелой патологией заднего отдела глаза, но также собственные инновационные разработки. Например, уникальные методики внутренней газовой тампонады витреальной полости, удаления эпиретинальных мембран; лечение послеоперационных гемофтальмов методом заместительной газовой тампонады; малоинвазивную хирургию субмакулярных кровоизлияний и отслойки макулы при ямке диска зрительного нерва; дифференцированный подход к лечению макулярных разрывов; новые способы нейроретинопротекции и др., что позволило существенно повысить эффективность лечения.
В отделе ведется разработка новых методов терапии осложненных форм РОС, поздних стадий пролиферативной диабетической ретинопатии, диабетического макулярного отека.
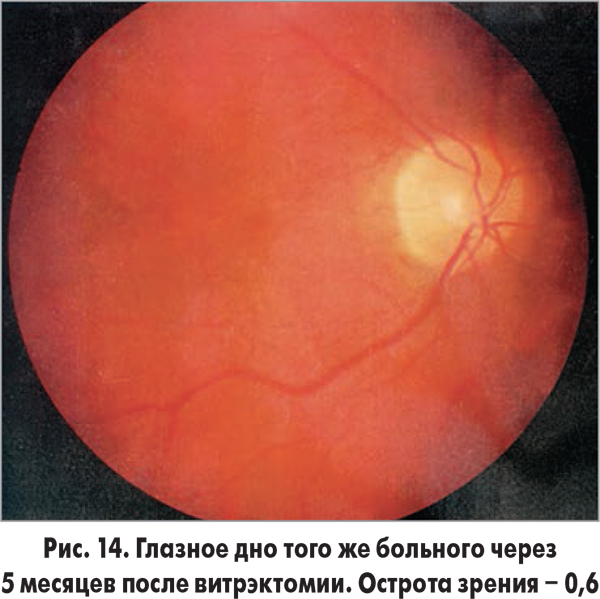
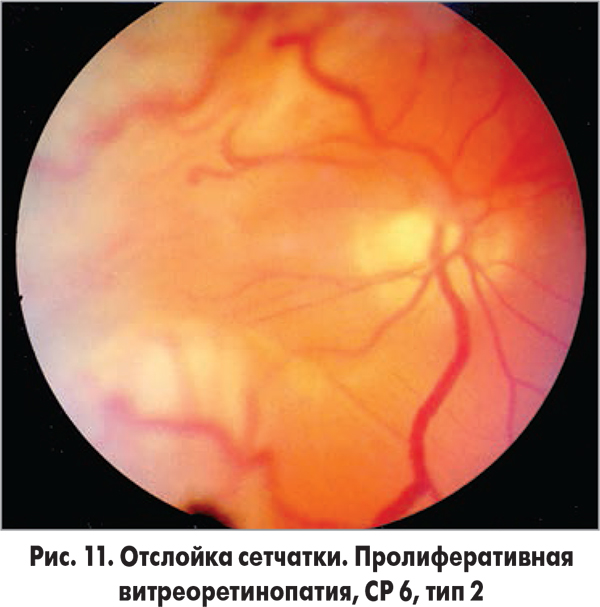
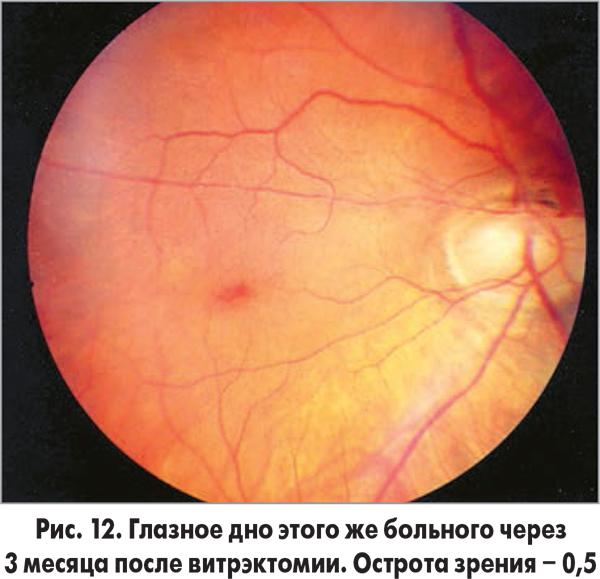
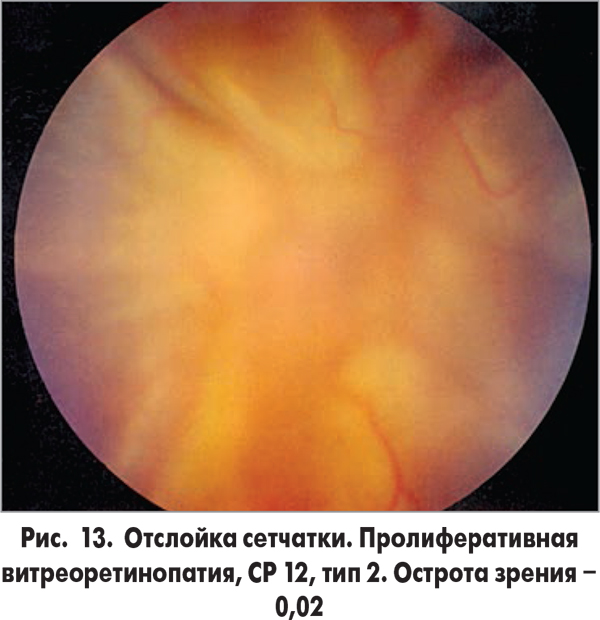
Высококвалифицированные специалисты, наличие современной материально-технической базы позволяют отделу занимать приоритетные позиции по всем направлениям витреоретинальной хирургии и возвращать зрение тысячам больным, до недавнего времени обреченным на слепоту (рис. 11-14).
Медична газета "Здоров'я України" № 17 (414) вересень 2017 p.


