30 жовтня, 2017
Проблемы антибактериальной терапии и антибиотикорезистентности в педиатрии
6-7 апреля 2017 года в г. Одессе прошла ежегодная научно-практическая конференция, посвященная памяти академика Б.Я. Резника, «Новые медицинские технологии в педиатрии и семейной медицине». Особое внимание в научной программе конференции было уделено проблемам все возрастающей антибиотикорезистентности и рационального применения антибактериальных препаратов.
 В своем докладе заведующий кафедрой педиатрии № 2 Одесского национального медицинского университета, доктор медицинских наук, профессор Александр Всеволодович Зубаренко акцентировал внимание на необходимости проведения рациональной антибиотикотерапии (АБТ) внегоспитальной пневмонии на амбулаторном и госпитальном этапах.
В своем докладе заведующий кафедрой педиатрии № 2 Одесского национального медицинского университета, доктор медицинских наук, профессор Александр Всеволодович Зубаренко акцентировал внимание на необходимости проведения рациональной антибиотикотерапии (АБТ) внегоспитальной пневмонии на амбулаторном и госпитальном этапах.
Антибиотики (АБ) – одни из наиболее широко используемых лекарственных средств. Однако согласно данным Всемирной организации здравоохранения (ВОЗ) по состоянию на 2011 год только 25-50% пациентов получали адекватную и рациональную АБТ. Около 97% населения хотя бы раз в жизни самостоятельно назначали себе АБ, чтобы не обращаться к врачу. Неправильное применение АБ привело к тому, что некоторые группы возбудителей стали устойчивыми к АБ, в связи с чем возникает необходимость в разработке новых молекул.
З.Х. Сорокина и соавт. (2011) утверждают, что наиболее частыми причинами летальных исходов при нерациональной АБТ является неадекватный выбор доз препаратов, схем их дозирования и метода введения (41%), несвоевременная смена АБ (33%), отсутствие учета чувствительности микрофлоры (26%), недостаточная или поздно начатая АБТ (18,6%), а также несоответствие АБТ современным клиническим рекомендациям (12%).
Кроме того, причиной нерациональной АБТ часто бывает неадекватная диагностика, назначение АБ «на всякий случай». Недостаток диагностических возможностей влечет за собой симптоматическое лечение. А пациент, в свою очередь, из-за социальной необеспеченности прекращает прием препарата досрочно, как только почувствует улучшение. АБ нередко назначают в дозах ниже терапевтических, что ведет к отбору нечувствительных микроорганизмов внутри каждой популяции. К сожалению, в нашей стране по-прежнему острой остается проблема неадекватного доступа к лекарствам, которые отпускаются без рецепта.
Бедность пациентов и лечебных учреждений приводит к тому, что часто назначаются некачественные или поддельные препараты, использование которых влечет за собой селекцию резистентных микроорганизмов. Избыточное назначение АБ обусловлено недостаточным знанием клиники острых респираторных заболеваний, спектра возбудителей и их чувствительности к АБ, а также отсутствием методов экспресс-диагностики бактериальных инфекций. Нередко избыточное назначение АБ связано с давлением администрации, самого пациента или его родственников на врача.
При назначении АБ в детском возрасте следует помнить, что выбор препарата определяется видом, штаммом и чувствительностью возбудителя (в начале лечения АБ назначается эмпирически), локализацией и степенью тяжести инфекционного процесса, возрастом ребенка, а также сопутствующими заболеваниями и преморбидным фоном. Разовая и суточная дозы, а также путь введения препарата подбираются с учетом возраста, массы тела ребенка, характера и тяжести инфекционного процесса.
В современной АБТ в педиатрии отдается предпочтение пероральным формам АБ, которые подбирают эмпирически с учетом клинико-
лабораторной характеристики заболевания. Если тяжесть состояния не позволяет назначить пероральный АБ, проводят ступенчатую терапию – начинают лечение с инъекционных препаратов с последующим переходом на пероральный АБ в рамках одной группы.
! С целью разумного использования АБ разработана программа SMART (Antibiotic Smart Use Program), которой пользуются врачи во всем мире:
Standart – соответствие национальным стандартам лечения
Mind – активность в отношении наиболее частого и опасного возбудителя
Adequate – адекватное дозирование и режим приема
Resistance – учет данных о локальной резистентности
Time – своевременное начало антибактериальной терапии, оптимальный по продолжительности курс лечения.
АБТ внебольничной пневмонии (ВП) регламентирована приказом Министерства здравоохранения (МЗ) Украины от 13.01.2005 № 18. Пациенты с ВП в возрасте старше 3 лет могут лечиться на дому при условии неосложненного течения заболевания, отсутствия дыхательной и сердечно-сосудистой недостаточности или тяжелых нарушений в других органах и системах. Важным критерием является достаточный уровень общей и санитарной культуры членов семьи и уверенность в четком выполнении родителями всех назначений врача.
Наиболее частым возбудителем ВП у детей является Streptococcus pneumoniae (70-80%), реже заболевание вызывают Haemophilus influenzae (15-20%), Mycoplasma pneumoniae (15%) и Chlamidophila pneumoniae (3-7%).
Согласно действующему приказу АБ для лечения ВП ранжированы следующим образом:
1. Полусинтетические пенициллины.
2. Полусинтетические пенициллины с клавулановой кислотой.
3. Цефалоспорины.
4. Макролиды.
5. Аминогликозиды II-III поколения (применение гентамицина нежелательно в связи с отсутствием чувствительности пневмококка к данному АБ).
6. Производные метронидазола.
7. В отдельных случаях по витальным показаниям могут быть назначены фторхинолоны (назначают детям в возрасте старше 12 лет).
В амбулаторных условиях для лечения ВП назначают только оральные формы АБ. Для стартовой терапии используют пероральные аминопенициллины и защищенные аминопенициллины, цефалоспорины I-II поколения. У детей в возрасте до 5 лет могут применяться только оральные жидкие формы АБ. Здесь на помощь практическому врачу приходят солютабные лекарственные формы АБ.
Антибиотики Солютаб представляют собой диспергируемые таблетки, которые легко растворяются в воде и обладают высокой биодоступностью. Так, препарат амоксициллина Флемоксин® Солютаб обеспечивает быстрое всасывание и создает в крови концентрации амоксициллина, сопоставимые с таковыми при парентеральном введении. За счет высокой биодоступности амоксициллина (93%) достигается требуемая эффективность терапии инфекций дыхательных путей и ЛОР-органов в ≥90% случаев.
Препарат амоксициллина/клавуланата Флемоклав® Солютаб имеет улучшенные параметры фармакокинетики клавулановой кислоты: высокую биодоступность, низкую вариабельность всасывания и остаточной концентрации в кишечнике. Диспергируемая форма амоксициллина/клавуланата повышает эффективность и безопасность терапии.
Макролиды при ВП назначают в случае неэффективности стартовой терапии, при непереносимости β-лактамных АБ, при атипичной этиологии ВП (Legionella spp., Mycoplasma spp.), а также в виде монотерапии или в комбинации с β-лактамами при микстинфекции.
Предпочтение следует отдавать макролидам с благоприятным профилем безопасности и минимальной частотой лекарственных взаимодействий. Таким макролидом является джозамицин. Вильпрафен® Солютаб (джозамицин) рекомендован пациентам при подозрении на атипичное течение заболевания или с отягощенным аллергоанамнезом (в том числе с аллергией на пенициллиновый ряд).
На стационарном этапе лечения ВП могут применяться парентеральные и оральные формы АБ. Для лечения используют аминопенициллины и защищенные аминопенициллины, цефалоспорины II-III поколения. Одним из современных подходов к АБТ, доказавшим свои преимущества в многочисленных исследованиях, является ступенчатая АБТ. Этот термин широко применяется только последние несколько лет, хотя существует давно и доказал свою целесообразность еще несколько десятилетий назад. Классическим примером ступенчатой АБТ является переход с парентерального на пероральный путь введения АБ одной группы.
Для детских стационаров ступенчатая терапия особенно перспективна, поскольку является щадящей и обеспечивает высокий комплайенс. Примером удачной ступенчатой терапии может служить внутривенное (при наличии венозного катетера) введение АБ в течение 3-5 дней с последующим переходом на таблетированную форму. Супракс® Солютаб – пероральный препарат цефиксима, который можно успешно применять в схемах ступенчатой терапии. Препарат имеет высокую антигемофильную активность и сохраняет 100% эффективность в отношении Haemophilus influenzae и Moraxella catarrhalis. К цефиксиму чувствительны даже те штаммы гемофильной палочки, которые резистентны к аминопенициллинам и цефалоспоринам I-II поколения.
Для взрослых и детей с массой тела более 50 кг суточная доза препарата Супракс® Солютаб составляет 400 мг в один прием. Таблетку можно проглотить, запивая достаточным количеством воды (не менее 50 мл), или развести в воде и выпить полученную суспензию сразу после приготовления.
Таким образом, разумное применение АБ необходимо для предупреждения дальнейшего роста антибиотикорезистентности. В лечении ВП на амбулаторном этапе необходимо использовать пероральные формы защищенных и незащищенных аминопенициллинов, цефалоспоринов I-II поколения. На госпитальном этапе возможно назначение парентеральных форм защищенных и незащищенных аминопенициллинов, цефалоспоринов II-III поколения с последующим переходом на пероральный АБ в рамках одной группы (ступенчатая терапия).
 Заведующий кафедрой оториноларингологии Одесского государственного медицинского университета, доктор медицинских наук, профессор Сергей Михайлович Пухлик в своем докладе подробно остановился на проблеме АБТ острого тонзиллита.
Заведующий кафедрой оториноларингологии Одесского государственного медицинского университета, доктор медицинских наук, профессор Сергей Михайлович Пухлик в своем докладе подробно остановился на проблеме АБТ острого тонзиллита.
– Острый тонзиллит – одно из частых заболеваний среди детей и подростков. 50% пациентов с острым тонзиллитом – дети в возрасте 5-15 лет. В последние годы наблюдается стабильная картина в показателях заболеваемости, однако они достаточно высоки. Несмотря на то что острый тонзиллит регистрируется круглый год, максимальные цифры заболеваемости отмечаются с января по апрель. Острый стрептококковый тонзиллит опасен в первую очередь своими осложнениями. Острой ревматической лихорадкой в мире ежегодно заболевает около 500 тыс. человек, из них у 300 тыс. заболевание заканчивается формированием порока сердца. Хронической ревматической болезнью сердца страдают по меньшей мере 15,6 млн человек, требующих частых госпитализаций. Значительная часть таких больных нуждаются в кардиохирургическом вмешательстве уже через 5-10 лет от начала заболевания.
Изолированное воспаление миндалин без вовлечения в патологический процесс слизистой оболочки глотки встречается достаточно редко. В связи с этим используют термин «острый тонзиллофарингит». В западных странах этим термином обозначают и бактериальные, и вирусные тонзиллиты. В Украине под острым тонзиллофарингитом понимают вирусный процесс, а бактериальную инфекцию обозначают термином «острый тонзиллит». Рецидивирующим острым тонзиллитом называют повторное проявление острого тонзиллита после бессимптомного промежутка времени. Термин «хронический тонзиллит» больше не будет использоваться.
Острый тонзиллофарингит (острый фарингит), как уже было сказано, вызван вирусной инфекцией – аденовирусами, вирусом Эпштейна-Барр, вирусами гриппа, риновирусами, энтеровирусами, коронавирусами и т.д. Острый тонзиллит в большинстве случаев вызван β-гемолитическим стрептококком группы А (БГСА), реже – стрептококками групп C и J, Haemophilus influenzaе, Corynebacterium, Neisseria gonorrhoeae.
Диагноз острого тонзиллита устанавливают на основании клинических данных – жалоб пациента, анамнеза, объективных симптомов с учетом субъективной оценки тяжести болезни самим пациентом. У лиц с рецидивирующим острым тонзиллитом следует обращать внимание на количество рецидивов и тяжесть их течения, качество предшествующего лечения, наличие осложнений.
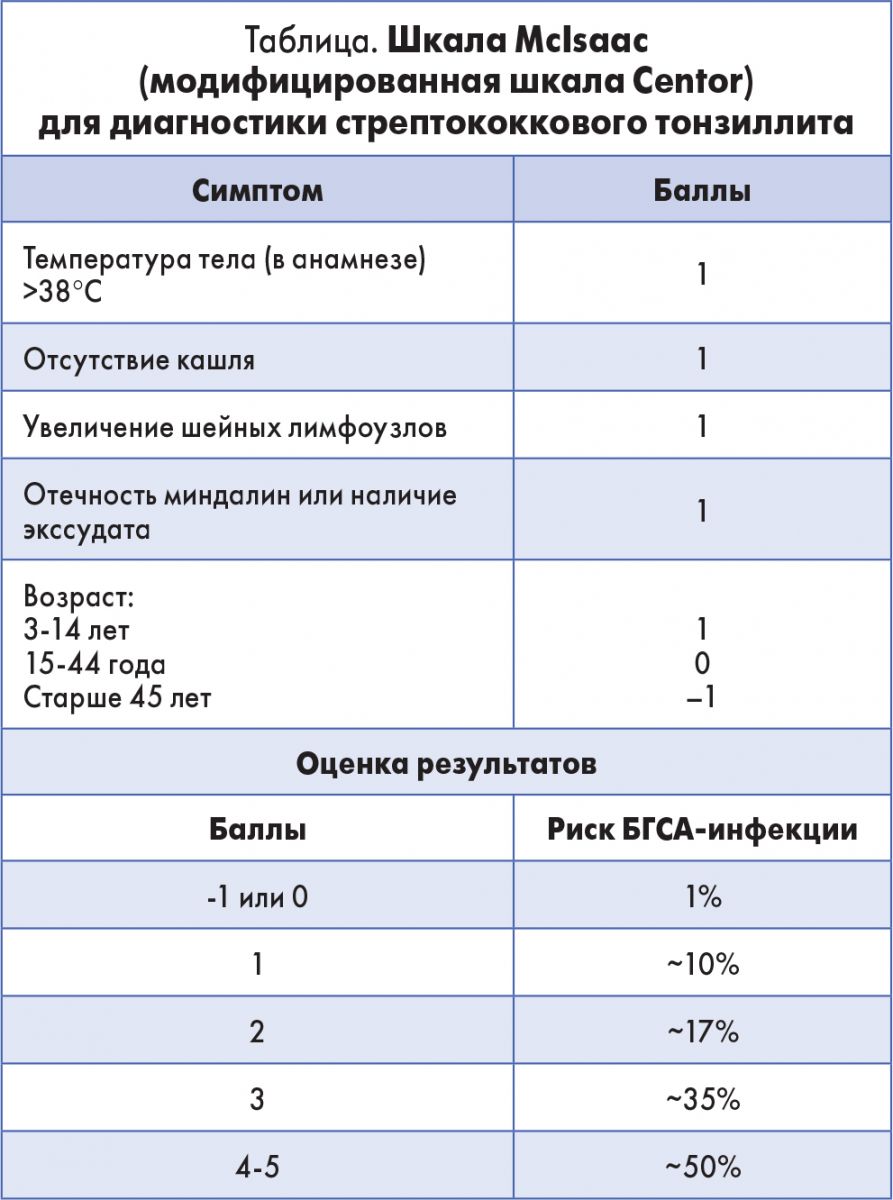
Для дифференцирования вирусного тонзиллофарингита и острого бактериального тонзиллита используют диагностическую шкалу McIsaac (табл.). Если пациент набирает ≥3 баллов по этой шкале, необходимо взять мазки из зева для экспресс-анализа или культурального исследования на БГСА. После острого БГСА-тонзиллита не требуются плановый текущий контроль мазков из зева, общеклинические анализы и ЭКГ. Определение титра антистрептолизина и других титров антистрептококковых антител в диагностике острого и рецидивирующего тонзиллита также является неинформативным.
Для своевременного выявления БГСА могут использоваться методы экспресс-тестов, так называемые RADT (rapid antigen detection tests – тесты быстрого обнаружения антигенов). Большинство экспресс-тестов оптимизированы исключительно для выявления БГСА и не выявляют стрептококки других групп. Чувствительность и специфичность экспресс-тестов колеблется в пределах 65,6-99,3% в зависимости от производителя и техники их выполнения. Забор материала для проведения экспресс-теста необходимо проводить с задней стенки глотки и обеих миндалин.
Дифференциальный диагноз БГСА-тонзиллита следует проводить с вторичными тонзиллитами при инфекционных заболеваниях (коклюш, ветряная оспа, скарлатина, менингококковый назофарингит, инфекционный мононуклеоз) и болезнях крови (лейкоз, агранулоцитоз, алейкемия).
Степень тяжести течения острого тонзиллита оценивают по выраженности интоксикационного синдрома, в частности, по температурной реакции:
1 степень (легкое течение) – ≤38°С;
2 степень (течение средней тяжести) – 38-39°С;
3 степень (тяжелое течение) – ≥39°С.
Это обязательно следует учитывать при установлении диагноза и принятии решения о дальнейшей тактике лечения.
Прежде чем назначить схему лечения, необходимо предоставить пациенту информацию о ходе болезни, вероятных осложнениях и современных методах лечения, которые имеют доказанную эффективность. Также врачу следует предупредить пациента о возможных рисках появления побочных реакций на лекарственные средства.
Быстрое излечение не является целью системной АБТ острого тонзиллита: в исследованиях показано, что АБТ сокращает продолжительность симптомов на 16 ч, то есть несущественно. Основные цели назначения АБ при остром тонзиллите – микробиологическая эрадикация возбудителя, предотвращение дальнейшего распространения инфекции (уже через 24 ч после окончания курса АБТ ребенок может посещать детский коллектив) и профилактика осложнений, таких как пери- и паратонзиллярные абсцессы, ревматизм, гломерулонефрит.
Наиболее часто встречающиеся типичные ошибки при АБТ острого тонзиллита:
• неправильный выбор АБ без учета основных возбудителей и спектра активности АБ;
• нерациональный путь введения (парентеральное введение вместо назначения внутрь или ступенчатой терапии);
• неправильный подбор дозы без учета веса пациента;
• нарушение режима приема препарата (назначение без соблюдения равных промежутков времени между приемами).
Пенициллины служат препаратами выбора при инфекциях, вызванных БГСА, уже 50 лет. За это время БГСА не развил устойчивости к пенициллинам, не отмечено возрастания минимальной подавляющей концентрации АБ для этого возбудителя. В исследовании ПЕГАС в течение 10 лет не было выявлено ни одного штамма пиогенного стрептококка, резистентного к пенициллину (О.В. Азовскова и соавт., 2012). Амоксициллин (Флемоксин® Солютаб) – широко применяемый пенициллиновый АБ, который имеет доступные детские лекарственные формы и является препаратом выбора для стартовой терапии БГСА-тонзиллитов. Высокая биодоступность и низкая степень связывания с белками плазмы обеспечивают высокую концентрацию амоксициллина в тканях при пероральном приеме, что позволяет достичь эрадикации возбудителя.
Очень важно выяснить, не страдает ли больной или его родственники каким-либо аллергическим заболеванием. Наличие у больного бронхиальной астмы, поллиноза, аллергического ринита, крапивницы и других аллергических заболеваний является противопоказанием для назначения препаратов с выраженными аллергенными свойствами, например пенициллина. У 7-8% больных развиваются острые аллергические реакции уже при первом введении пенициллина. При непереносимости β-лактамных антибиотиков следует назначать макролиды. Препарат джозамицина Вильпрафен® Солютаб не уступает по клинической эффективности (90%) пенициллину при лечении острого тонзиллита и демонстрирует высокую эффективность даже при коротком 5-дневном курсе АБТ.
Частые рецидивирующие тонзиллиты должны навести врача на мысль о целесообразности тонзиллэктомии.
Согласно современным данным показаниями к тонзиллэктомии следует считать:
1. Не менее 7 эпизодов острого тонзиллита за последние 12 мес, 5 эпизодов в год за последние 2 года или 3 эпизода в год за последние 3 года (критерии J.L. Paradise, 2014).
2. Синдром PFAPA – периодическая лихорадка, стоматит, фарингит и шейный лимфаденит – соответствует признакам тонзиллогенной интоксикации.
3. Паратонзиллярный абсцесс, синдром Лемера (заглоточный абсцесс, сопровождающийся сепсисом) или осложненный тонзиллит.
4. Постстрептококковый синдром.
5. Аллергии на антибиотики.
6. Расстройства дыхания во время сна, проблемы с глотанием или произношением.
7. Девиантное поведение, плохая успеваемость и отставание в учебе, энурез, отставание в росте.
! Таким образом, острый тонзиллит – одно из самых распространенных заболеваний в детской амбулаторной практике. Препаратом первой линии для лечения бактериального тонзиллита остается амоксициллин (Флемоксин® Солютаб), препаратом второй линии – Вильпрафен® Солютаб (джозамицин). Основными принципами выбора препаратов являются доказательная медицина и личный опыт врача.
Подготовила Мария Маковецкая
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 3 (40), жовтень 2017 р.