1 листопада, 2017
Подвійна бронходилатація в терапії хронічного обструктивного захворювання легень
Хронічне обструктивне захворювання легень (ХОЗЛ) являє собою поширену хворобу, що характеризується персистуючими респіраторними симптомами та обмеженням швидкості повітряного потоку, що виникають внаслідок аномалій дихальних шляхів і/або альвеол, як правило, викликаних суттєвим впливом шкідливих часток або газів (GOLD –Global Strategy for the Diagnosis, Management and Prevention of COPD, 2017). Актуальність ХОЗЛ серед усіх глобальних медико-соціальних проблем зумовлена не лише значною поширеністю захворювання, а й високим ризиком серйозних ускладнень, які призводять до інвалідизації і смертності, у тому числі серед працездатного населення. За даними Всесвітньої організації охорони здоров’я, сьогодні ХОЗЛ є третьою серед провідних причин смерті у світі (D.L. Hoyert; J. Xu, 2011). Щорічно від ХОЗЛ помирають близько 2,8 млн осіб, що становить 4,8% всіх причин смерті (GOLD, 2017). Примітно, що за період з 1990 по 2000 р. летальність від серцево-судинних захворювань та інсульту знизилася на 19,9 і 6,9% відповідно, тоді як летальність від ХОЗЛ зросла на 25,5% (D.M. Mannino, 2002). Наразі засобами першої лінії в лікуванні ХОЗЛ залишаються бронходилататори. Сьогодні ми поговоримо про можливості сучасної комбінованої бронходилатаційної терапії ХОЗЛ.
У сучасних рекомендаціях із лікування ХОЗЛ бронходилатація відіграє ключову роль (GOLD, 2017; M. Decramer, 2016; A. Qaseem, 2011). β2-агоністи довготривалої дії (БАТД) і довготривалі антихолінергічні препарати (МХТД) є засобами вибору в сучасній фармакологічній терапії ХОЗЛ стабільного перебігу (GOLD, 2017). При цьому довготривалі бронходилататори для базисної терапії ХОЗЛ є ефективнішими за короткодіючі (рівень доказів А) (M. Decramer, 2016).
Вони забезпечують стабільну бронходилатацію протягом 24 годин, покращують легеневу функцію, зменшують легеневу гіперінфляцію, внаслідок чого зменшується задишка й поліпшується переносимість фізичних навантажень, а також підвищується якість життя і знижується частота загострень. Як відомо, БАТД і МХТД мають різні механізми дії. МХТД інгібують вплив ацетилхоліну на мускаринові рецептори, а БАТД через дію на циклічний аденозинмонофосфат сприяють стимуляції β2-адренергічних рецепторів. Комбіноване застосування БАТД й МХТД дає змогу досягти синергічного посилення бронходилатації й істотно підвищити якість життя хворих. Такий ефект, імовірно, може пояснюватися зменшенням бронхоконстрикторних ефектів ацетилхоліну, які додатково підсилюють бронходилатацію, зумовлену дією β2-агоніста, а також взаємодією між пострецепторними міжклітинними провідними шляхами для М3-холінорецепторів і β2-адренорецепторів, що справляє потужний бронходилатаційний ефект (H. Kume, 2013; H. Meurs, 2013).
Патофізіологічні ефекти синергізму для БАТД та МХТД були продемонстровані й на експериментальних моделях, і в пацієнтів із ХОЗЛ (M. Cazzola, 2015; 2016). Відомо, що вибір стартової терапії ХОЗЛ залежить від ступеня тяжкості захворювання, наявних симптомів і динаміки виникнення загострень в анамнезі. На сьогодні у клінічній практиці застосовують 4 комбінації довготривалих бронхолітиків: індакатерол/глікопіроній, вілантерол/умеклідіній, олодатерол/тіотропій і формотерол/аклідіній, три з яких наразі зареєстровані в Україні.
! Комбінація індакатерол/глікопіроній (110/50 мкг) схвалена до застосування у понад 90 країнах світу. Наразі щодо ефективності цього засобу накопичена найбільша доказова база, яка демонструє переваги його застосування у пацієнтів із ХОЗЛ від средньотяжкого до тяжкого ступеня стосовно впливу на задишку, функцію легень і частоту загострень (I. Barjaktarevic, 2015).
Програма клінічних досліджень IGNITE (J.E. Frampton, 2014) включає 11 досліджень III фази, участь у яких взяли майже 12 тис. пацієнтів. Варто відзначити, що на відміну від досліджень ефективності інших фіксованих комбінацій БАТД/МХТД усі дослідження програми IGNITE наразі завершено (M. Matera, 2015), більшість із них опубліковані й демонструють позитивні результати застосування комбінації індакатеролу і глікопіронію порівняно з плацебо, монокомпонентними засобами (індакатеролом і глікопіронієм), тіотропієм, комбінацією сальметерол/флутиказон. У всіх зазначених дослідженнях комбінацію індакатерол/глікопіроній застосовували за допомогою однодозового порошкового інгалятора Бризхайлер®. Препарат призначали 1 р/добу, одна капсула містила 110 мкг індакатеролу й 50 мкг глікопіронію.
У дослідженні SHINE 2144 пацієнти з ХОЗЛ середнього і тяжкого ступеня (постбронходилатаційний ОФВ1 – від 30 до 80% від належних значень) були рандомізовані на 5 груп терапії:
1) індакатерол/глікопіроній (475 пацієнтів);
2) індакатерол 150 мкг (477 пацієнтів);
3) глікопіроній 50 мкг (475 пацієнтів);
4) тіотропій 18 мкг (483 пацієнти);
5) плацебо (234 пацієнти (E.D. Bateman et al., 2013).
Дослідження тривало 26 тижнів; усі види терапії пацієнти отримували 1 р/добу або за допомогою інгалятора ХендіХалер (пацієнти групи тіотропію), або інгалятора Бризхайлер® (усі інші групи). Серед хворих на ХОЗЛ, включених у дослідження, переважали чоловіки (75,4%); у більшості пацієнтів протягом 1 року перед включенням у дослідження не було загострень ХОЗЛ (74,6%). До початку дослідження всі п’ять груп пацієнтів порівняли між собою за функціональними показниками.
Згідно з результатами дослідження терапія комбінацією індакатерол/глікопіроній на 26-му тижні істотно покращувала мінімальний (пребронходилатаційний) і піковий ОФВ1, пікову швидкість видиху. Крім того, терапія комбінацією індакатерол/глікопіроній порівняно із застосуванням плацебо, тіотропію і глікопіронію через 12 тижнів і порівняно з плацебо й тіотропієм через 26 тижнів достовірно зменшувала вираженість задишки, оціненої за допомогою транзиторного індексу задишки (TDI). Наприкінці дослідження терапія комбінацією індакатерол/глікопіроній демонструвала перевагу перед застосуванням плацебо і тіотропію стосовно поліпшення якості життя (оціненого за допомогою стандартної шкали SGRQ). Також порівняно з чотирма групами зіставлення терапія індакатеролом/глікопіронієм супроводжувалася достовірним зменшенням потреби у прийомі короткодіючих бронходилататорів.
Основним завданням мультицентрового подвійного сліпого рандомізованого дослідження ILLUMINATE стало порівняння ефективності комбінації індакатерол/глікопіроній і комбінованого препарату БАТД/інгаляційний кортикостероїд, ІКС (сальметерол 50 мкг / флутиказону пропіонат 500 мкг, який призначали 2 р/добу) (C.F. Vogelmeier, 2014). Дослідження тривало 26 тижнів, у нього було включено 523 пацієнти із ХОЗЛ середнього і тяжкого ступеня (постбронходилатаційний ОФВ1 – від 40 до 80% від належних значень, усі колишні або актуальні курці без анамнезу загострень упродовж попереднього року). Порівняно із застосуванням комбінації сальметерол/флутиказон терапія індакатеролом/глікопіронієм виявилася значно ефективнішою за впливом на ОФВ1, причому різниця була помітною вже в перший день дослідження й набула максимального вираження через 12 і 26 тижнів. Комбінація індакатерол/глікопіроній також продемонструвала перевагу перед комбінацією БАТД/ІКС за впливом на зниження прийому короткодіючих бронходилататорів й зменшення задишки (за шкалою TDI).
Також у кількох дослідженнях було показано, що, крім високої ефективності, за впливом на клінічні і функціональні показники комбінація індакатерол/глікопіроній демонструє привабливий терапевтичний профіль, який характеризується дуже швидким початком бронходилатаційного ефекту, що проявляється вже через 5 хв після першої інгаляції препарату (D.A. Mahler, 2014; C.F. Vogelmeier, 2013; R. Dahl, 2013). Ця особливість комбінації є дуже важливою, оскільки її прийом забезпечує негайне полегшення симптомів, що має особливо велике значення для багатьох пацієнтів із ХОЗЛ у ранковий час після прокидання. Загалом ефективність індакатеролу/глікопіронію порівнянна з ефективністю комбінованого призначення монокомпонентів в окремих інгаляційних пристроях (R. Dahl et al., 2013).
У дослідженні BEACON, яке включило 193 пацієнти з ХОЗЛ, було показано, що терапія комбінацією індакатерол/глікопіроній і одночасне застосування окремих препаратів індакатеролу і глікопіронію приводить до подібного поліпшення ОФВ1, зменшення симптомів і потреби в прийомі короткодіючих бронходилататорів.
!Дуже важливою характеристикою ефективності засобів для лікування ХОЗЛ є їхня здатність запобігати виникненню загострень хвороби.
Саме з цієї причини основним завданням подвійного сліпого рандомізованого дослідження SPARK, що проводили у 27 країнах світу (362 дослідних центри), порівняли вплив комбінації індакатерол/глікопіроній, глікопіронію і тіотропію на кількість загострень ХОЗЛ протягом 64 тижнів (J.A. Wedzicha et al., 2013). У дослідження включили 2224 пацієнти з тяжким і дуже тяжким ХОЗЛ із постбронходилатаційним ОФВ1 менше 50% від належного, які мали як мінімум одне загострення протягом 1 року перед включенням у дослідження. Порівняно із застосуванням глікопіронію і тіотропію терапія комбінацією індакатерол/глікопіроній привела до зниження загальної кількості загострень ХОЗЛ (від легких до тяжких) на 15 і 14% відповідно.
Результати недавнього досить відомого метааналізу також продемонстрували, що використання індакатеролу/глікопіронію збільшує час до настання наступного загострення на 35% (D. Banerji et al., 2014). Крім того, результати дослідження SPARK також продемонстрували перевагу застосування комбінації індакатерол/глікопіроній перед монотерапією глікопіронієм і тіотропієм за критеріями досягнення стійкого поліпшення добронходилатаційного ОФВ1 і покращення якості життя, оціненого за допомогою шкали SGRQ.
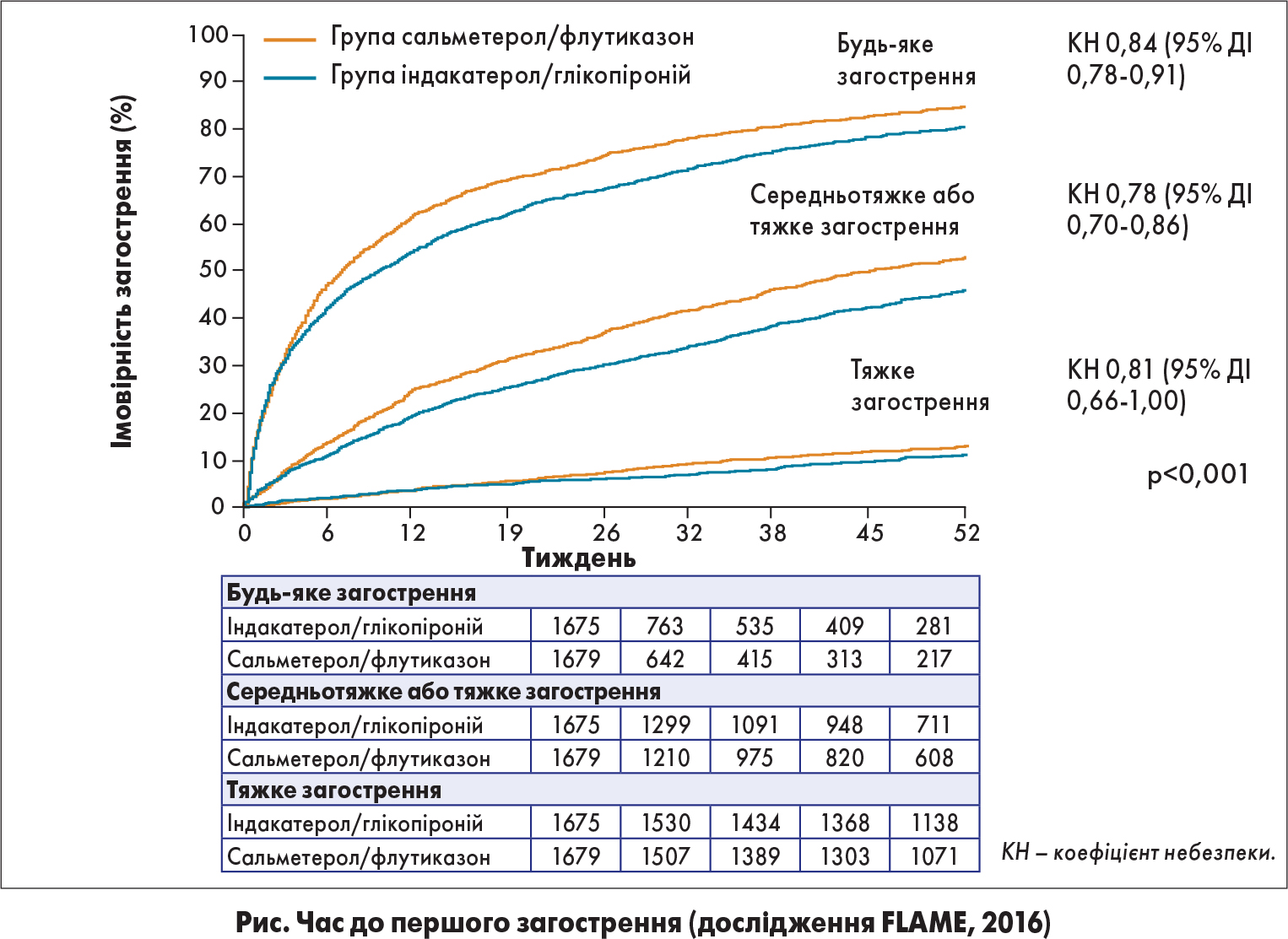
У дослідженні FLAME порівнювали ефективність комбінацій індакатерол/глікопіроній і сальметерол/флутиказон стосовно зниження ризику виникнення загострень ХОЗЛ. У дослідження було включено 3362 пацієнти з ХОЗЛ із вираженою задишкою (≥2 балів за стандартною шкалою MRC) і з анамнезом загострень протягом останнього року (J.A. Wedzicha et al., 2016). Результати дослідження FLAME свідчать, що перша комбінація є більш ефективною за такими характеристиками, як зменшення кількості всіх загострень (відмінність – 11%; p=0,0003; рис.), а також середніх і тяжких загострень (відмінність – 17%; p<0,001). Незважаючи на те що частота виникнення тяжких загострень достовірно не відрізнялася між групами терапії через невелику кількість цих подій, час до першого тяжкого загострення був значно більшим у групі індакатерол/глікопіроній порівняно з групою зіставлення (зниження ризику на 19%; p=0,046).
! За даними численних досліджень, комбінація індакатерол/глікопіроній добре переноситься пацієнтами і має сприятливий профіль безпеки, який можна порівняти з безпечністю застосування монотерапевтичних засобів.
Згідно з висновками об’єднаного аналізу даних щодо безпечності застосування комбінації індакатерол/глікопіроній протягом 6 місяців, заснованому на результатах досліджень SHINE, ILLUMINATE, ENLIGHTEN і ARISE (n=3153), пропорція пацієнтів із ХОЗЛ, що отримували терапію комбінацією індакатерол/глікопіроній і в яких траплялися кардіоваскулярні та цереброваскулярні події, була подібною до такої в пацієнтів, що отримували терапію тіотропієм (1,8 і 1,7% відповідно), і нижчою, ніж у пацієнтів, які приймали плацебо (2,6%) (G. Ferguson, 2014). Пропорція пацієнтів, у яких на тлі терапії комбінацією індакатерол/глікопіроній були відзначені серйозні кардіоваскулярні та цереброваскулярні події, становила 0,6%; такий результат є зіставним або навіть нижчим порівняно із хворими, які отримували інші види активної терапії.
В іншому об’єднаному аналізі, заснованому на даних 14 клінічних досліджень, у які було включено загалом 11 404 пацієнти з ХОЗЛ, порівняли безпечність терапії комбінацією індакатерол/глікопіроній і терапії індакатеролом, глікопіронієм, тіотропієм і плацебо (J.A. Wedzicha, R. Dahl, R. Buhl, 2014). Було показано, що ризик виникнення небажаних явищ на тлі терапії комбінацією індакатерол/глікопіроній не відрізняється від такого при застосуванні плацебо (ризик летальних небажаних явищ – 0,93 (95% довірчий інтервал,
ДІ 0,34-2,54); серцево-судинних подій – 0,60 (95% ДІ 0,29-1,24); пневмонії – 1,10 (95% ДІ 0,54-2,25); загострень ХОЗЛ – 0,60 (95% ДІ 0,40-0,91) і миготливої аритмії – 1,03 (95% ДІ 0,49-2,18). Одноразове призначення комбінації індакатерол/глікопіроній загалом добре сприймається пацієнтами з ХОЗЛ (G.J. Rodrigo, V. Plaza, 2014; С.Н. Авдєєв, 2016).
Додатковим фактором привабливості фіксованої комбінації індакатерол/глікопіроній є інгаляційний пристрій доставки (доставковий пристрій). Інгалятор Бризхайлер® характеризується низьким опором повітряному потоку, що дає змогу активувати пристрій навіть за невисокого інспіраторного зусилля (R. Pavkov, 2010). Ця особливість робить доступним використання Бризхайлер® навіть для пацієнтів із тяжкими формами ХОЗЛ, які є першочерговими кандидатами для призначення комбінованої терапії БАТД/МХТД. Справді, у пацієнтів із ХОЗЛ величина пікового струс-потоку поступово знижується в міру прогресування захворювання. Однак Бризхайлер® можна використовувати практично у всіх категорій пацієнтів із ХОЗЛ, навіть у найбільш тяжких чи літніх хворих. Крім того, Бризхайлер® надає додаткові переваги у вигляді можливості контролювати вивільнення препарату за допомогою слухового, смакового і візуального сприйняття, що дає пацієнтові змогу бути впевненим у правильності інгаляції. Усі вказані переваги, а також одноразове використання протягом доби гарантують високий рівень комплаєнса пацієнта з ХОЗЛ до лікування фіксованою комбінацією індакатерол/глікопіроній.
! Отже, подвійна бронходилатаційна терапія ХОЗЛ за допомогою сучасної комбінації індакатерол/глікопіроній із використанням інноваційного пристрою доставки Бризхайлер® – це нове слово в терапії хворих на ХОЗЛ. Застосування комбінації індакатерол/глікопіроній як базисної терапії захворювання не лише забезпечує стабільну бронходилатацію протягом 24 годин, покращує легеневу функцію, зменшує задишку й підвищує якість життя, а й істотно знижує частоту загострень ХОЗЛ.
Підготувала Олена Риженко
Тематичний номер «Пульмонологія, Алергологія, Риноларингологія» № 3 (40), жовтень 2017 р.