8 листопада, 2017
Проблемні питання статинотерапії: кому призначати, який статин і в якій дозі?

Значимість статинотерапії для поліпшення прогнозу пацієнтів із серцево-судинними захворюваннями (ССЗ) неможливо переоцінити – саме ці препарати суттєво знижують ризик інфаркту міокарда, мозкового інсульту та смерті. На сьогодні існують переконливі докази ефективності статинотерапії в попередженні серцево-судинних катастроф у ракурсі не тільки вторинної, а й первинної профілактики [1]. Більше того, результати 20-річного спостереження пацієнтів, які брали участь у дослідженні WOSCOPS, показали, що статинотерапія протягом перших 5 років сприяє поліпшенню прогнозу в наступні 20 років: зменшенню рівня загальної смертності на 13% (р=0007), переважно за рахунок зменшення на 21% (р=0,0004) серцево-судинної смертності [2]. Варто зауважити, що в цьому випробуванні статинотерапія застосовувалася з метою первинної профілактики серцево-судинних подій.
Сучасні підходи до призначення статинотерапії визначаються індивідуальним ризиком серцево-судинних ускладнень у пацієнта, а ніяк не рівнем загального холестерину. Такий підхід зумовлений тим, що вірогідність розвитку серцево-судинних катастроф зростає зі збільшенням кількості факторів ризику, а їх комбінація може зумовити неочікувано високий загальний ризик у пацієнта. Саме тому стратифікація загального серцево-судинного ризику (ССР) лежить в основі обрання тактики лікування – чим вищим є ризик, тим інтенсивнішим має бути лікування. Наразі актуальним є виявлення хворих з високим або дуже високим ризиком серцево-судинних ускладнень з метою інтенсифікації як немедикаментозної, так і медикаментозної терапії.
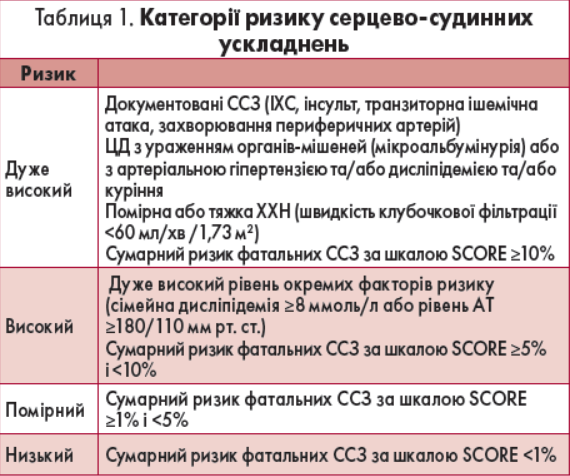
Рекомендації Європейського товариства кардіологів та Європейського товариства з атеросклерозу (ЄТК/ЄТА) з лікування дисліпідемій (2016 р.) для стратифікації ССР передбачають розподіл пацієнтів на дві категорії:
1. Пацієнти, у яких діагностовано такі захворювання та стани, автоматично відносяться до категорії високого або дуже високого ССР:
• документовані ССЗ (ішемічна хвороба серця – ІХС, інсульт, транзиторна ішемічна атака, захворювання периферичних артерій);
• цукровий діабет (ЦД) 1 і 2 типів з мікроальбумінурією;
• хронічна хвороба нирок (ХХН);
• дуже високий рівень окремих факторів ризику (загальний холестерин ≥8 ммоль/л або рівень АТ ≥180/110 мм рт. ст.).
2. Усім іншим особам рекомендовано проводити стратифікацію ризику за шкалою SCORE.
Система SCORE оцінює 10-річний кумулятивний ризик розвитку першої фатальної атеросклеротичної події, а саме інфаркту міокарда, мозкового інсульту або іншого артеріального тромбозу, а також раптової кардіальної смерті. Ця система стратифікації ризику була розроблена на основі досліджень в європейській популяції та має окремі шкали для країн з низьким та високим ризиком (Україна належить до останньої категорії). Крім того, варто пам’ятати, що шкала SCORE рекомендована для стратифікації ризику в осіб >40 років без наявних ССЗ (ІХС, інсульт в анамнезі тощо), ЦД, ХХН або сімейної гіперхолестеринемії (як уже зазначалося, такі пацієнти автоматично відносяться до категорії високого або дуже високого ризику).
Таким чином, з урахуванням наявних ССЗ або стратифікації ризику за шкалою SCORE розрізняють чотири категорії ризику: дуже високий, високий, помірний та низький (табл. 1).
Необхідність статинотерапії для конкретного пацієнта визначається індивідуальним ССР та рівнем холестерину ліпопротеїнів низької щільності (ХС ЛПНЩ). На відміну від попередніх, рекомендації ЄТК/ЄТА 2016 пропонують розглядати призначення статинів пацієнтам з помірним та низьким загальним 10-річним ССР у разі неефективності модифікації способу життя щодо контролю ХС ЛПНЩ. Пацієнтам з низьким ризиком застосування статинотерапії розглядається при рівні ХС ЛПНЩ ≥4,9 ммоль/л, з помірним – при ХС ЛПНЩ ≥2,6 ммоль/л. Пацієнтам з високим або дуже високим ризиком статини призначають паралельно з модифікацією способу життя.
Крім питання застосування статинотерапії, категорія ризику пацієнта визначає також цільові рівні ХС ЛПНЩ за принципом «чим вищий ризик, тим нижчий цільовий рівень»:
• дуже високий ССР – ХС ЛПНЩ <1,8 ммоль/л;
• високий ССР – ХС ЛПНЩ <2,6 ммоль/л;
• помірний/низький ССР – ХС ЛПНЩ <3,0 ммоль/л.
Алгоритм, передбачений рекомендаціями ЄТК/ЄТА 2016, після стратифікації ССР і визначення цільового рівня ХС ЛПНЩ пропонує розрахувати відсоток зниження ХС ЛПНЩ задля досягнення мети і обрати статин та його дозу, що забезпечить необхідний ліпідзнижуючий ефект.
 На відміну від європейського, американський підхід [3] значно спрощує вибір статину і його дози. Він ґрунтується на принципі вибору інтенсивності статинотерапії, який розроблено на основі розрахунку необхідного в середньому зниження ХС ЛПНЩ у хворих з різними категоріями ССР та з урахуванням ліпідзнижуючого потенціалу різних статинів (табл. 2). Ще однією перевагою такого підходу є можливість призначення терапії без визначення базового рівня ХС ЛПНЩ із подальшим контролем ефективності лікування.
На відміну від європейського, американський підхід [3] значно спрощує вибір статину і його дози. Він ґрунтується на принципі вибору інтенсивності статинотерапії, який розроблено на основі розрахунку необхідного в середньому зниження ХС ЛПНЩ у хворих з різними категоріями ССР та з урахуванням ліпідзнижуючого потенціалу різних статинів (табл. 2). Ще однією перевагою такого підходу є можливість призначення терапії без визначення базового рівня ХС ЛПНЩ із подальшим контролем ефективності лікування.
Відповідно до цих рекомендацій, високоінтенсивна статинотерапія показана всім хворим з документованими ССЗ (гострий коронарний синдром, ІХС, інфаркт міокарда в анамнезі, стабільна та нестабільна стенокардія, реваскуляризація, інсульт, транзиторна ішемічна атака, захворювання периферичних артерій), пацієнтам ≤75 років, пацієнтам із ЦД і високим ССР, особам з рівнем ХС ЛПНЩ ≥4,9 ммоль/л, тоді як помірно інтенсивна статинотерапія рекомендована як захід первинної профілактики ССЗ пацієнтам з високим ССР або хворим на ЦД з помірним ризиком.
Підсумовуючи, слід наголосити, що всі пацієнти дуже високого й високого ССР мають отримувати статини з метою вторинної або первинної профілактики ССЗ. Як правило, хворі дуже високого ризику потребують високоінтенсивної статинотерапії (розувастатин 20-40 мг/добу або аторвастатин 40-80 мг/ добу), а пацієнти високого ризику – помірно інтенсивної терапії (розувастатин 5-10 мг/добу або аторвастатин 10-20 мг/добу чи симвастатин 20-40 мг/добу).
Незважаючи на існуючі міжнародні рекомендації та вітчизняні протоколи, які регламентують призначення статинів різним категоріям хворих, ситуація із застосуванням цих препаратів в Україні незадовільна. Про це свідчать як дані аптечних продажів, так і результати обсерваційних досліджень. Масштабне дослідження СИСТЕМА, яке проводилося в 11 областях України і охопило 2964 пацієнта з АГ (62% мали супутню ІХС, 22% – ЦД, 16% – ХХН <3 ст.), показало, що частота призначення статинів у цій когорті становила в середньому 39,5%. При цьому лише в 47% випадків статини було рекомендовано хворим на ІХС, а частота статинотерапії за наявності ЦД, ХХН, ССЗ та інсульту в анамнезі варіювала від 39,8 до 45,7%. Тобто більше половини пацієнтів дуже високого ССР взагалі не отримують препарати, які чинять чи не найбільший вплив на прогноз [5].
Для порівняння, за результатами дослідження EUROASPIRE IV, у країнах Європи 86% пацієнтів дуже високого ризику отримують статинотерапію, проте тільки 21% з них досягають ХС ЛПНЩ <1,8 ммоль/л [6]. У нашій країні ситуація ще гірша: за даними цього ж дослідження, лише 15% хворих дуже високого ризику досягають цільового рівня ХС ЛПНЩ [7].
З одного боку, проблема полягає в низькій прихильності хворих до статинотерапії, яка зумовлена як факторами, безпосередньо пов’язаними з пацієнтом, так і системними чинниками (відсутність системи медичного страхування, самозабезпечення ліками і т. п.). Першим кроком для подолання існуючих перешкод є запровадження урядової програми «Доступні ліки», в якій передбачено реімбурсацію вартості лише одного препарату з класу інгібіторів КоА-редуктази – симвастатину.
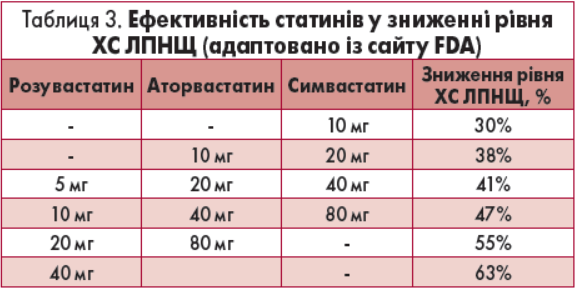
Проте, з іншого боку, низький рівень ефективності статинотерапії зумовлений також лікарською інерцією і використанням переважно низьких та помірних доз статинів, що не дозволяє досягти цільового ліпідзнижуючого ефекту. Особливо це стосується лікування пацієнтів дуже високого ССР, які потребують високоінтенсивної терапії статинами задля зниження ХС ЛПНЩ на ≥50%. У цій ситуації препаратами вибору є розувастатин або аторвастатин, оскільки саме ці статини в субмаксимальних та максимальних дозах можуть забезпечити ≥50% ліпідзнижуючий ефект (табл. 3).
Наочною ілюстрацією поліпшення ефективності статинотерапії у хворих на ІХС при використанні розувастатину є результати відкритого проспективного дослідження «Чисті судини» [8].
На етапі включення із 9317 пацієнтів з ІХС з усіх областей України більшість отримували аторвастатин (68,5%), переважно в дозі 20 мг (у 58,5% випадках); розувастатин використовували 19,4% хворих, як правило, у дозі 10 мг (74,8%); симвастатин – 12,1%. На тлі такого лікування лише в 10,4% учасників спостерігалося досягнення цільового рівня ХС ЛПНЩ (<1,8 ммоль/л), що ще раз засвідчує недостатню ефективність застосування низьких та середніх доз статинів у пацієнтів з ІХС. Призначення їм розувастатину (Клівас, Асіно Фармастарт) у дозі 20 мг протягом місяця сприяло зниженню на 20,6% (р<0,001) рівня ХС ЛПНЩ та збільшенню до 68,3% кількості пацієнтів із цільовими значеннями ХС ЛПНЩ.
Доцільність застосування розувастатину в пацієнтів, які потребують суттєвого зниження концентрації ХС ЛПНЩ, зумовлена потужним ліпідзнижуючим потенціалом засобу, а також хорошим профілем безпеки, про що переконливо свідчать результати програми GALAXY. Вона включила 28 досліджень за участю >67 тис. пацієнтів [9], у яких доведено не тільки високу ліпідзнижуючу ефективність та прогнозмодифікуючу дію розувастатину, а й мінімальний ризик розвитку печінкових та м’язових побічних ефектів при тривалому (протягом 2-5 років у дослідженнях AURORA, CORONA, JUPITER) застосуванні.
Суттєвими перевагами в плані безпеки розувастатину є низька ліпофільність та практично повна відсутність взаємодії із системою цитохрому Р450, за участю якого метаболізується значна кількість ліків, у тому числі й інші статини. Саме цей факт зумовлює низький ризик медикаментозних взаємодій при застосуванні розувастатину (на відміну від інших представників цього класу препаратів).
Так, саме з міркувань безпеки ще 2011 року FDA [10] рекомендувала обмежити максимальну дозу симвастатину до 40 мг/добу та переглянула дози симвастатину в разі сумісного використання з верапамілом і ділтіаземом (не перевищувати дозу 10 мг), а також з аміодароном, амлодипіном і ранолазином (не перевищувати дозу 20 мг). Усі ці обмеження зумовлені збільшенням ризику міопатій та рабдоміолізу при використанні симвастатину в дозі 80 мг та в комбінації з вищезазначеними препаратами.
Крім того, розувастатин ефективний у поліпшенні прогнозу пацієнтів не тільки високого, а й помірного ССР, що показано в дослідженнях JUPITER та HOPE‑3 [11]. Так, у дослідженні HOPE‑3 застосування 10 мг розувастатину сприяло зменшенню рівня ХС ЛПНЩ на 26,5%, що супроводжувалося зниженням частоти інфаркту міокарда на 35% (р=0,02) і мозкового інсульту на 30% (р=0,02) у пацієнтів без наявних ССЗ лише із двома факторами ССР.
На сьогодні статини є невід’ємним компонентом терапії пацієнтів високого та дуже високого ризику серцево-судинних ускладнень; їх призначення доцільно розглядати в осіб з помірним ризиком при неефективності немедикаментозного лікування. При виборі статину варто враховувати необхідний відсоток зниження ХС ЛПНЩ.
Список літератури знаходиться в редакції.
CLIV-PUB-072017-009
Медична газета «Здоров’я України 21 сторіччя» № 19 (416), жовтень 2017 р.


