12 листопада, 2017
Онкологические заболевания у лиц пожилого возраста

Руководство Национальной онкологической сети США (NCCN, 2017)
Обзор
 Предполагается, что к 2030 г. около 70% всех онкологических заболеваний будут диагностированы у пациентов в возрасте ≥65 лет. Постарение населения и увеличение продолжительности жизни приводят к тому, что онкологические заболевания становятся все более распространенной проблемой среди лиц пожилого возраста. Пожилые пациенты онкологического профиля не всегда подлежат включению в клинические исследования, посвященные изучению новых методов лечения. Следовательно, объем научно обоснованной информации о возможностях лечения таких пациентов ограничен.
Предполагается, что к 2030 г. около 70% всех онкологических заболеваний будут диагностированы у пациентов в возрасте ≥65 лет. Постарение населения и увеличение продолжительности жизни приводят к тому, что онкологические заболевания становятся все более распространенной проблемой среди лиц пожилого возраста. Пожилые пациенты онкологического профиля не всегда подлежат включению в клинические исследования, посвященные изучению новых методов лечения. Следовательно, объем научно обоснованной информации о возможностях лечения таких пациентов ограничен.
Комплексная гериатрическая оценка
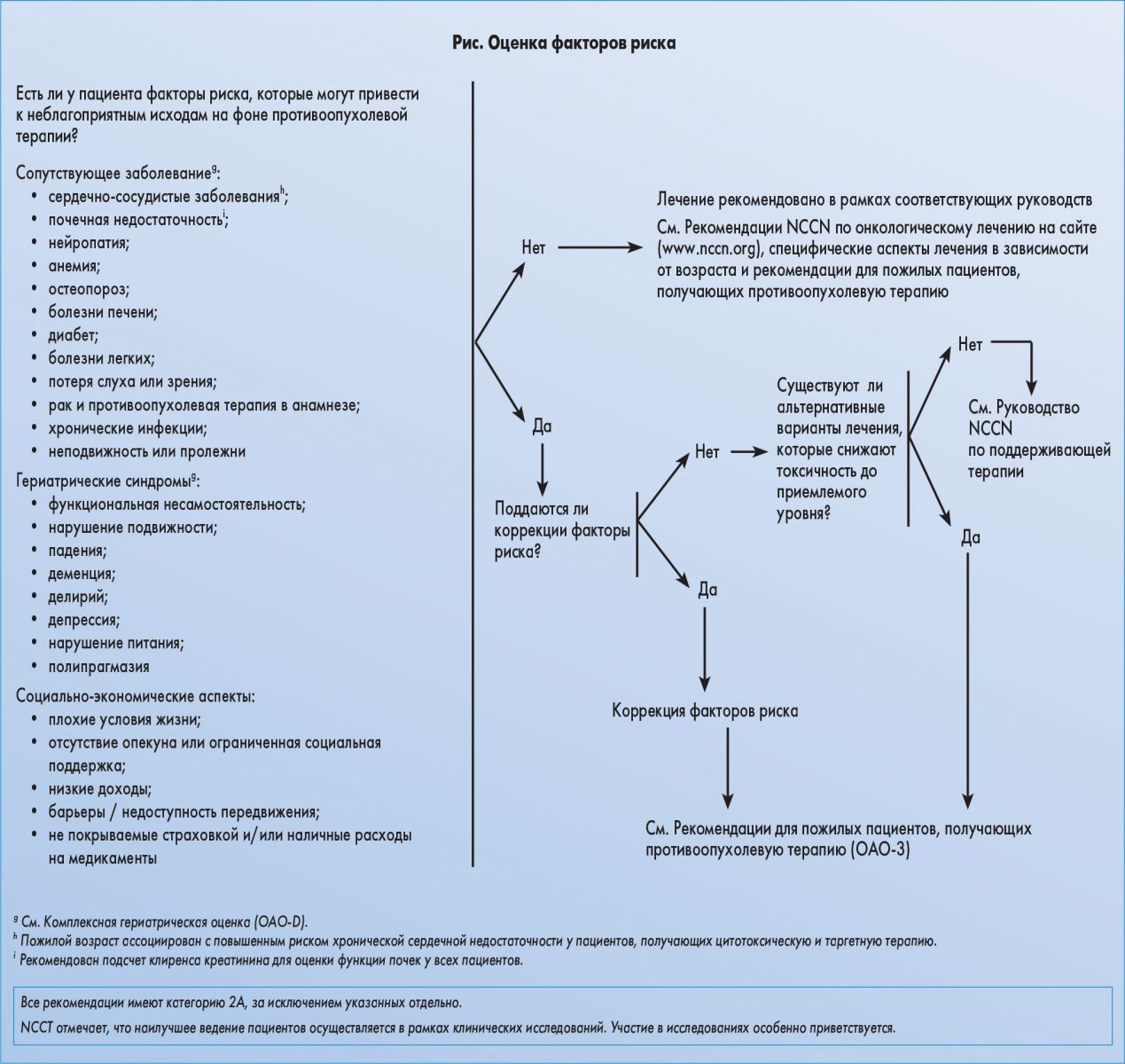
Комплексная гериатрическая оценка – это междисциплинарный диагностический процесс, основанный на определении объективного состояния здоровья пациента, который охватывает ряд аспектов, влияющих на онкологический прогноз и выбор допустимых вариантов лечения у пациентов пожилого возраста. В этот процесс включены методы, позволяющие прогнозировать функциональный возраст пациентов онкологического профиля, оценивать наличие сопутствующих заболеваний, препятствующих проведению противоопухолевой терапии, а также полипрагмазию, нутритивный и психологический статус, когнитивные функции, гериатрические синдромы, учитывать социально-экономические аспекты (рис.).
Функциональный статус
Функциональный статус пациентов онкологического профиля может быть оценен по материалам самоотчета или путем измерения конкретных физических показателей. Данные самоотчета основываются на оценке активности в повседневной жизни (базовых навыков, необходимых для удовлетворения бытовых потребностей), а также инструментальной активности в повседневной жизни (сложных навыков, позволяющих сохранять самостоятельность в обществе). Необходимость посторонней помощи при выполнении последних сопровождается ухудшением переносимости терапии и более низкой выживаемостью пожилых пациентов онкологического профиля. Для оценки функционального статуса и состояния здоровья пациентов пожилого возраста используются также физические показатели, такие как скорость движения (скорость ходьбы) и тест на вставание и ходьбу (TUG).
Последний является скрининговым методом для оценки мобильности и общей моторной функции у пожилых людей. Расчетные значения при проведении этого теста – время в секундах, в течение которого пациент должен встать с кресла без помощи рук, сделать 10 шагов в своем привычном ритме, развернуться, дойти обратно и сесть. Пациент может использовать вспомогательные приспособления, например трость или ходунки, но не может прибегать к помощи других лиц. Результат в 13 с и больше при проведении теста связан с повышенным риском падения. Для этих пациентов следует рассмотреть вопрос о более тщательной оценке функционального статуса.
Сопутствующие заболевания
Сопутствующие заболевания, распространенность которых возрастает в пожилом возрасте, способны влиять на прогноз онкологического заболевания и переносимость противоопухолевой терапии. Наиболее часто наблюдаются сердечно-сосудистые нарушения (включая хроническую сердечную недостаточность), сахарный диабет, почечная недостаточность, деменция, депрессия, анемия, хронические инфекции, остеопороз, язвенная болезнь, а также онкологические заболевания и онкологическое лечение в анамнезе.
При наличии сопутствующих заболеваний противоопухолевая терапия способна изменить функциональный статус и усугубить их течение. Кроме того, сопутствующее заболевание может влиять на ожидаемую продолжительность жизни (независимо от наличия онкологической патологии), и это влияние необходимо оценивать до начала терапии.
Когнитивные функции
Онкологические пациенты пожилого возраста с когнитивными нарушениями подвержены повышенному риску функциональной несамостоятельности, депрессии и смерти. Нарушения когнитивной функции также являются предиктором несоблюдения предписаний независимо от диагноза и сложности режима терапии. Ведение пациентов с когнитивными расстройствами должно осуществляться опытной мультидисциплинарной гериатрической онкологической командой и сопровождаться оптимальной поддерживающей терапией.
Применение определенных классов лекарственных препаратов (антихолинергических, антипсихотических, безодиазепинов, кортикостероидов и опиоидов) связано с развитием когнитивных нарушений в пожилом возрасте. Прием антипсихотических препаратов также ассоциирован с более высокими показателями смертности пациентов с деменцией. Периодически (в том числе при внесении изменений в план лечения) следует проводить повторную оценку когнитивной функции у всех пациентов, включая лиц, у которых когнитивные нарушения ранее не выявлялись.
Нутритивный статус
Дефицит питательных веществ, или мальнутриция, – распространенное серьезное состояние, которое у пожилых пациентов онкологического профиля недостаточно диагностируется. Мальнутриция увеличивает вероятность развития сильной токсичности или плохой переносимости химиотерапии (ХТ), увеличивает длительность госпитализации и риск смерти. Такие параметры, как индекс массы тела менее 22 кг/м2, внезапное уменьшение массы тела более чем на 5% в течение последних 6 мес, позволяют идентифицировать пациентов с повышенной вероятностью индивидуализированного лечения или дополнительных вмешательств.
Полипрагмазия
Понятие «полипрагмазия» может быть определено различными способами, включая прием чрезмерного количества (≥5) лекарственных средств либо большего, чем клинически необходимо; использование потенциально нежелательных препаратов, недостаточное применение лекарственных средств и дублирование препаратов. Полипрагмазия может наблюдаться во всех возрастных группах, однако наиболее выражена она у пожилых пациентов в связи с увеличением количества сопутствующих заболеваний.
Использование нескольких лекарственных препаратов может привести к увеличению количества побочных реакций (что может обусловить ухудшение функционального статуса или развитие гериатрических синдромов), лекарственному взаимодействию и несоблюдению режима терапии. Среди пациентов, получавших системную противоопухолевую терапию по поводу солидных опухолей, в 27% случаев наблюдалось одно и более лекарственное взаимодействие; этот показатель увеличивался до 31% у пациентов, получавших паллиативную терапию.
Оценка полипрагмазии
У пожилых пациентов рекомендуется оценивать приверженность к терапии и периодически пересматривать назначаемые препараты для проверки дублирования, надлежащего приема препаратов, доступности менее дорогостоящих альтернативных средств и потенциальных лекарственных взаимодействий. Хотя оптимальное контрольное значение количества препаратов для прогнозирования клинически значимых осложнений у пожилых пациентов онкологического профиля остается не ясным, прием ≥5 препаратов требует тщательного анализа.
Двумя наиболее распространенными методами оценки потенциально нежелательного использования лекарственных препаратов у лиц пожилого возраста являются критерии Бирса и индекс рациональности лекарственных средств (MAI). Также недавно разработаны дополнительные критерии, позволяющие оценить межлекарственное взаимодействие, осуществить проверку дублирования препаратов (инструмент скрининга лекарственных назначений у пожилых пациентов, STOPP) или недостаточного их использования (инструмент скрининга необоснованно не назначенных лекарственных средств, START).
Критерии Бирса
Критерии Бирса основаны на информации о токсичности и потенциальном влиянии на коморбидные заболевания у онкологических пациентов пожилого возраста. Эти критерии применяются у пациентов старше 65 лет и включают оценку степени тяжести побочных эффектов, а также краткую информацию о лекарственном препарате.
В 2012 г. при поддержке Американской гериатрической ассоциации критерии Бирса были обновлены. В обновленных критериях лекарственные препараты были разделены на три категории:
1) препараты, применения которых следует избегать у пожилых пациентов;
2) препараты, применения которых следует избегать при определенных сопутствующих синдромах и заболеваниях, тяжесть которых на фоне терапии может повыситься;
3) лекарственные препараты, которые у пожилых пациентов следует применять с осторожностью.
Для определения обоснованности применения тех или иных препаратов разработан индекс рациональности назначения лекарственных средств (MAI). Он представляет собой валидированный и надежный инструмент выявления в плане лечения не рекомендованных к применению лекарственных средств, а также целесообразности назначения нескольких препаратов одновременно как в стационаре, так и в амбулаторных условиях.
Гериатрические синдромы
Наиболее распространенными у лиц пожилого возраста с онкологическими заболеваниями являются падения, деменция, делирий, депрессия, дистресс, остеопороз, усталость и слабость. Гериатрические синдромы чаще наблюдаются у онкологических больных пожилого возраста, чем у их здоровых сверстников. Так, у пациентов онкологического профиля в сравнении с лицами без онкологических заболеваний значительно чаще наблюдаются нарушения слуха, недержание мочи, депрессия и остеопороз.
Падения
Наличие онкологического заболевания (особенно в первые 6 мес после постановки диагноза) и проведение ХТ связаны с повышенным риском падений. Снижению риска и/или частоты падений у пациентов пожилого возраста способствуют многофакторная оценка рисков и последующая их коррекция, физические упражнения, терапия витамином D, отмена психотропных препаратов, модификация образа жизни. Всем пациентам рекомендована периодическая оценка случаев падения, умения держать равновесие и трудностей при хождении, поскольку риск падения со временем может измениться.
Профилактическое использование специального медицинского оборудования рекомендовано пациентам с явлениями нейротоксичности, подверженным высокому риску падения. Оценка скорости движения или проведение теста TUG, необходимость назначения витамина D (у пациентов с низким уровнем витамина D), консультация гериатра или врача первичного медицинского звена могут быть рассмотрены для пациентов, перенесших падение в течение последних 6 мес или в том случае, если они опасаются падения.
Деменция
Деменция часто наблюдается у пациентов пожилого возраста как сопутствующее состояние. Это прогрессирующее состояние, которое характеризуется снижением памяти и, по крайней мере, еще одной когнитивной функции (например, афазия, апраксия, агнозия или исполнительная дисфункция), что препятствует самостоятельному выполнению повседневной деятельности. Легкое когнитивное расстройство является промежуточным состоянием между нормой и деменцией. Оно характеризуется субъективным ухудшением памяти при сохраненной общей когнитивной функции и без нарушений способности выполнять повседневные функции.
Для оценки когнитивной функции в пожилом возрасте рекомендуется использовать Краткую шкалу оценки психического статуса (MMSE) и Монреальскую шкалу оценки когнитивных функций (MoCA). MMSE не дает возможности прогнозировать дальнейшее усиление когнитивного расстройства и не подходит для оценки легкого когнитивного расстройства. MoCA характеризуется высокой чувствительностью и специфичностью и является удобным инструментом для выявления легких когнитивных нарушений у пациентов с нормальным показателем по шкале MMSE.
Оценка когнитивной функции также может проводиться у пациентов с усталостью, депрессией, беспокойством, а также при опухолях головного мозга, при эндокринной дисфункции, дефиците питания, алкоголизме и нарушениях сна. При подозрении на деменцию рекомендованы дополнительные исследования, включая методы нейровизуализации, нейропсихологическое тестирование и определение уровня витамина B12, оценку функции щитовидной железы. У пациентов с легкими когнитивными нарушениями рекомендовано периодически повторно оценивать когнитивную функцию, в том числе при внесении изменений в план лечения.
Делирий
Делирий – это острое снижение внимания и когнитивной функции в течение короткого времени (обычно от нескольких часов до 2 дней), которое характеризуется нарушением сознания, способности концентрировать, удерживать или переключать внимание. Проблема делирия у лиц пожилого возраста в настоящее время недооценена; он может приводить к менее благоприятным клиническим исходам, ухудшению функционального статуса и нарушению коммуникации между пациентом и врачами у лиц с распространенным онкологическим процессом. Деменция является ведущим фактором в развитии делирия, последний развивается у 2/3 пациентов пожилого возраста с деменцией.
Госпитальная программа для престарелых (HELP) включает мероприятия, направленные на коррекцию 6 основных факторов риска развития делирия: когнитивные нарушения, депривация сна, иммобилизация, дегидратация, нарушения слуха и зрения. В Йельском исследовании (n=852) по профилактике делирия мероприятия HELP способствовали значительному снижению частоты возникновения, продолжительности и частоты эпизодов делирия у госпитализированных пациентов в возрасте ≥70 лет.
Депрессия
Гериатрическая шкала депрессии (GDS) является надежным и действенным инструментом для скрининга депрессии у пациентов пожилого возраста без когнитивных нарушений и у пациентов с умеренными когнитивными нарушениями. Усталость и депрессия, связанные с онкологическими заболеваниями, часто наблюдаются одновременно. Поэтому если пациент сообщает об усталости, его следует обследовать на наличие депрессии.
Усталость
При распространенном онкологическом процессе усталость может наблюдаться более чем в 50-70% случаев. Пациенты воспринимают усталость как один из самых тревожных симптомов, связанных с онкологическим заболеванием и его лечением; усталость признана более удручающим состоянием, чем боль или тошнота и рвота. В отличие от обычной усталости, обусловленная онкологическим заболеванием усталость не проходит после сна и отдыха, возможно, из-за аномальных паттернов сна.
Развитию усталости могут способствовать многие факторы: боль, эмоциональный дистресс, анемия, сопутствующее заболевания и/или расстройства сна; большинство из них подлежат коррекции. Скрининг усталости можно проводить при помощи краткого опросника, который позволяет пациентам оценить выраженность усталости по шкале от 0 (отсутствие усталости) до 10 (сильнейшая усталость; см. Рекомендации NCCN по усталости, обусловленной онкологическим заболеванием).
Астения
Астения – это биологический синдром, характеризующийся повышенной уязвимостью к стрессу в результате снижения физиологических резервов и устойчивости к стрессовым факторам. Астенизированные пациенты подвержены повышенному риску падения, инвалидизации, госпитализации и смерти. Двумя наиболее распространенными инструментами для выявления астении являются критерии, предложенные L. Fried и L. Balducci.
Согласно критериям L. Fried (2001), астения понимается как синдром, определяемый наличием 3 и более следующих компонентов: внезапное уменьшение массы тела (4,5 кг и более за прошедший год), выраженная утомляемость, снижение силы мышц кисти, скорости ходьбы и/или значительное снижение физической активности. В проспективном наблюдательном исследовании с участием 5317 мужчин и женщин (возраст ≥65 лет) было установлено, что состояние астении на основе этих критериев позволяет прогнозировать падение, ухудшение подвижности и активности в повседневной жизни, а также случаев госпитализации и смерти.
Критерии астении, предложенные L. Balducci (2000), основаны на компонентах комплексной гериатрической оценки и считаются более практичными для оценки состояния пациентов онкологического профиля. В проспективном исследовании при сравнении критериев L. Balducci и модифицированной версии критериев L. Fried у 176 пациентов (в возрасте 70 лет – 94 года), которым была проведена плановая операция по поводу колоректального рака, оба подхода оказались эффективны в прогнозировании общей выживаемости, но критерии L. Balducci показали преимущество в прогнозировании послеоперационных осложнений.
Остеопороз
Остеопороз и связанный с ним повышенный риск переломов признаны одним из основных факторов риска у больных онкологического профиля, в особенности у женщин, получающих ХТ или гормональную терапию по поводу рака молочной железы, и мужчин, получающих гормональную терапию при раке предстательной железы. Профилактику остеопороза можно осуществлять посредством адекватного скрининга, коррекции образа жизни и назначения соответствующей терапии. Диагностика остеопороза основывается на результатах оценки плотности костной ткани с помощью двухэнергетической рентгеновской абсорбциометрии. Поддержание нормального состояния костной ткани стало неотъемлемой частью комплексного онкологического лечения. Пациенты пожилого возраста должны быть осведомлены о влиянии противоопухолевой терапии на состояние костной ткани и соблюдать профилактические рекомендации.
Публикуется в сокращении, полный текст на www.nccn.org
Перевела с англ. Екатерина Марушко
Тематичний номер «Онкологія» № 4 (50), жовтень 2017 р.