13 грудня, 2017
Первичная иммунная тромбоцитопения: эффективность применения Эмаплага
Первичная иммунная тромбоцитопения (ИТП) является аутоиммунным заболеванием, характеризующимся изолированной тромбоцитопенией (определяемой как количество тромбоцитов в периферической крови <100×109/л) при отсутствии каких-либо объективных причин ее возникновения и/или продолжения существования (Provan D. et al., 2010). ИТП – тяжелое заболевание, которое может осложниться развитием жизнеугрожающего кровотечения.
Клинический случай предоставлен руководителем центра гематологии и химиотерапии гемобластозов КБ «Феофания» Государственного управления делами Ларисой Васильевной Михальской и врачом-гематологом Ольгой Васильевной Киливник.
 Краткий обзор литературных данных
Краткий обзор литературных данных
Эпидемиология
Последние эпидемиологические данные подтверждают относительно небольшую распространенность заболевания – около 10 случаев на 100 тыс. населения. D. Provan и соавт. (2015) оценивают частоту возникновения ИТП у взрослых как 4 случая на 100 тыс. пациенто-лет, подчеркивая высокий уровень распространенности данной патологии в некоторых странах: например, в Великобритании этот показатель составляет 24 случая на 100 тыс. человек. Установлено, что ИТП с примерно одинаковой частотой возникает у лиц обоего пола, за исключением больных среднего возраста – здесь в гендерной структуре заболевания превалируют женщины.
Это состояние относят к чрезвычайно актуальным проблемам современной медицины в связи с высоким уровнем инвалидизации и смертности. Некоторые ученые считают, что вероятность летального исхода у больных ИТП на 60% выше, чем у представителей общей популяции, и не зависит от возраста пациентов (Третяк Н., 2011). Ежегодный риск развития фатальных кровотечений у больных ИТП составляет в среднем 1,6-3,9%; при этом минимальные значения этого показателя зафиксированы у пациентов в возрасте около 40 лет – 0,4%, тогда как среди представителей категории старше 60 лет вероятность возникновения смертельного кровотечения любой локализации возрастает до 13% (Provan D. et al., 2015).
Патогенез
Ранее считалось, что основным механизмом появления тромбоцитопении при ИТП является активное разрушение этих клеток под воздействием аутоантител. В настоящее время, кроме традиционной патогенетической теории развития ИТП, большое значение уделяется нарушению продукции тромбоцитов в костном мозге, а также Т-клеточным механизмам их разрушения. Современная концепция этиопатогенеза ИТП предусматривает одновременное наличие нескольких сложных механизмов, провоцирующих возникновение заболевания:
- продукцию аутоантител к рецепторам мембраны тромбоцитов;
- повышенную деструкцию комплекса антиген/антитело в селезенке;
- комплементопосредованный лизис тромбоцитов;
- лизис тромбоцитов Т-лимфоцитами;
- неадекватную продукцию тромбоцитов (Загорулько О. А. и соавт., 2013).
Основным цитокином, стимулирующим образование тромбоцитов, является тромбопоэтин. Отсутствие компенсаторного увеличения уровня тромбопоэтина в ответ на выраженную иммуноопосредованную тромбоцитопению служит важным патофизиологическим механизмом развития ИТП, обосновывающим необходимость применения этого гликопротеина в лечении первичной ИТП.
Клиническая картина
Известно, что клинически низкий уровень тромбоцитов проявляется геморрагиями различной степени тяжести. У многих пациентов геморрагические симптомы отсутствуют или имеют место небольшие кровоподтеки, тогда как у других больных развиваются тяжелые гастроинтестинальные, внутричерепные кровотечения или возникают обширные геморрагии на коже и слизистых оболочках.
Лечение
Основная цель терапии ИТП заключается в минимизации риска геморрагических осложнений путем повышения количества тромбоцитов при помощи наиболее эффективных и безопасных средств (Perdomo J., 2016), что приобретает особую значимость при лечении больных с рефрактерным или рецидивирующим течением заболевания.
Первоначально, после публикации практического руководства Американского гематологического общества, показанием для назначения медикаментозной коррекции тромбоцитопении при ИТП являлся уровень тромбоцитов <30×109/л (George J. N. et al., 1996). В настоящее время, в соответствии с положениями Международного консенсуса по диагностике и лечению ИТП (Provan D. et al., 2010), начинать фармакотерапию ИТП рекомендуется при уровне тромбоцитов ≤30×109/л или высоком риске развития кровотечения. В своей последней работе D. Provan (2015) уточняет, что при наличии факторов риска (старшая возрастная группа, сопутствующая соматическая патология, умеренный риск кровотечения) лечение необходимо назначить при уровне тромбоцитов <50×109/л.
Терапией первой линии ИТП являются кортикостероиды (преднизолон, дексаметазон), которые уменьшают активность фагоцитоза и образования аутоантител. К другим препаратам первой линии относятся внутривенный иммуноглобулин и иммуноглобулин антирезус Rho (D) человека, т. к. эти средства тормозят процессы деструкции тромбоцитов. Наиболее часто в клинической практике применяются кортикостероиды, поскольку они экономически доступны, позволяют быстро повысить количество тромбоцитов в течение 1-2 дней у 75% пациентов (Weber Е. et al., 2017). Ранее основным способом лечения пациентов, не ответивших на терапию кортикостероидами, было проведение спленэктомии. Однако в 15-40% случаев выполнение этого хирургического вмешательства либо не позволяло достичь желаемого эффекта, либо сопровождалось рецидивом заболевания. Поэтому в постоперационном периоде (или в качестве препаратов второй линии) многим пациентам с персистирующим/хроническим течением ИТП вводились средства, обладающие иммуномодуляторными свойствами (дапсон, интерферон альфа, даназол, гидроксихлорохин) с профилактической целью. Относительно недавно в лечении ИТП стали использоваться новые препараты – тромбопоэтин и агонисты рецепторов тромбопоэтина, применение которых возможно не только после спленэктомии, но и в случаях, когда проведение этого оперативного вмешательства противопоказано или нежелательно (Weber Е. et al., 2017).
Тромбопоэтин – это гликопротеин, который специфически стимулирует пролиферацию и дифференциацию мегакариоцитов, способствует образованию и высвобождению тромбоцитов, воccтановлению уровня указанных клеток в периферической крови, а также нормализации количества лейкоцитов. Препарат Эмаплаг является первым рекомбинантным человеческим тромбопоэтином в Украине, его представляет отечественный производитель – фармацевтическая корпорация «Юрия-Фарм». Эмаплаг выпускается во флаконах по 1 мл, содержащих 150 000 Ед тромбопоэтина.
Клинический случай
Представляем вашему вниманию клинический случай эффективного лечения ИТП с использованием отечественного человеческого рекомбинантного тромбопоэтина (Эмаплаг).
Пациентка К., 1992 г. р., находилась на обследовании и лечении в центре гематологии и химиотерапии гемобластозов КБ «Феофания» ГУД с апреля по июль 2017 года. При поступлении предъявляла жалобы на слабость, снижение уровня тромбоцитов до 39×109/л; какие-либо клинические проявления геморрагического синдрома отсутствовали.
Анамнез болезни. Считает себя больной с февраля 2017 г., когда после перенесенной острой вирусной инфекции впервые в клиническом анализе крови были выявлены признаки тромбоцитопении. К гематологу пациентка обратилась только в апреле 2017 г.
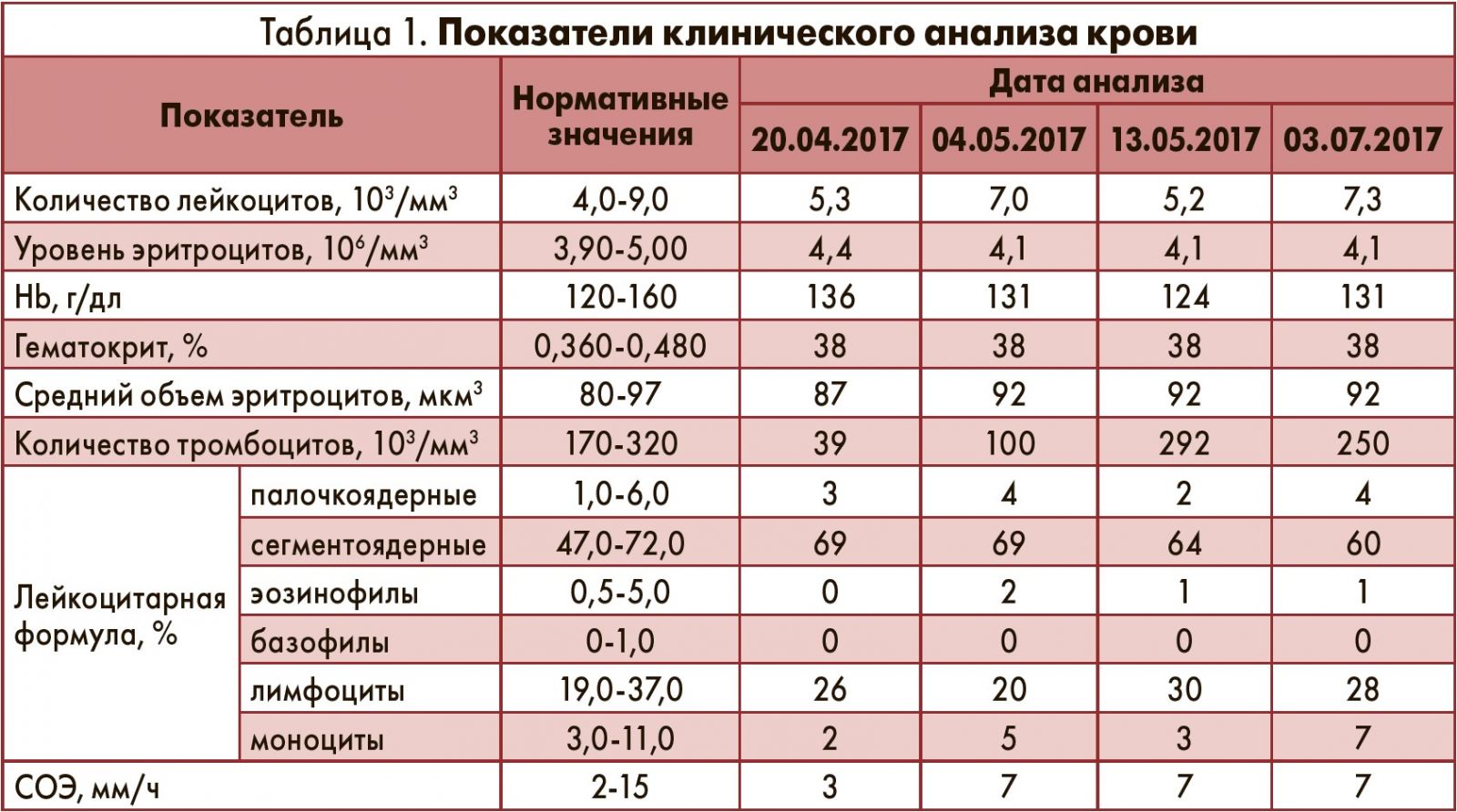
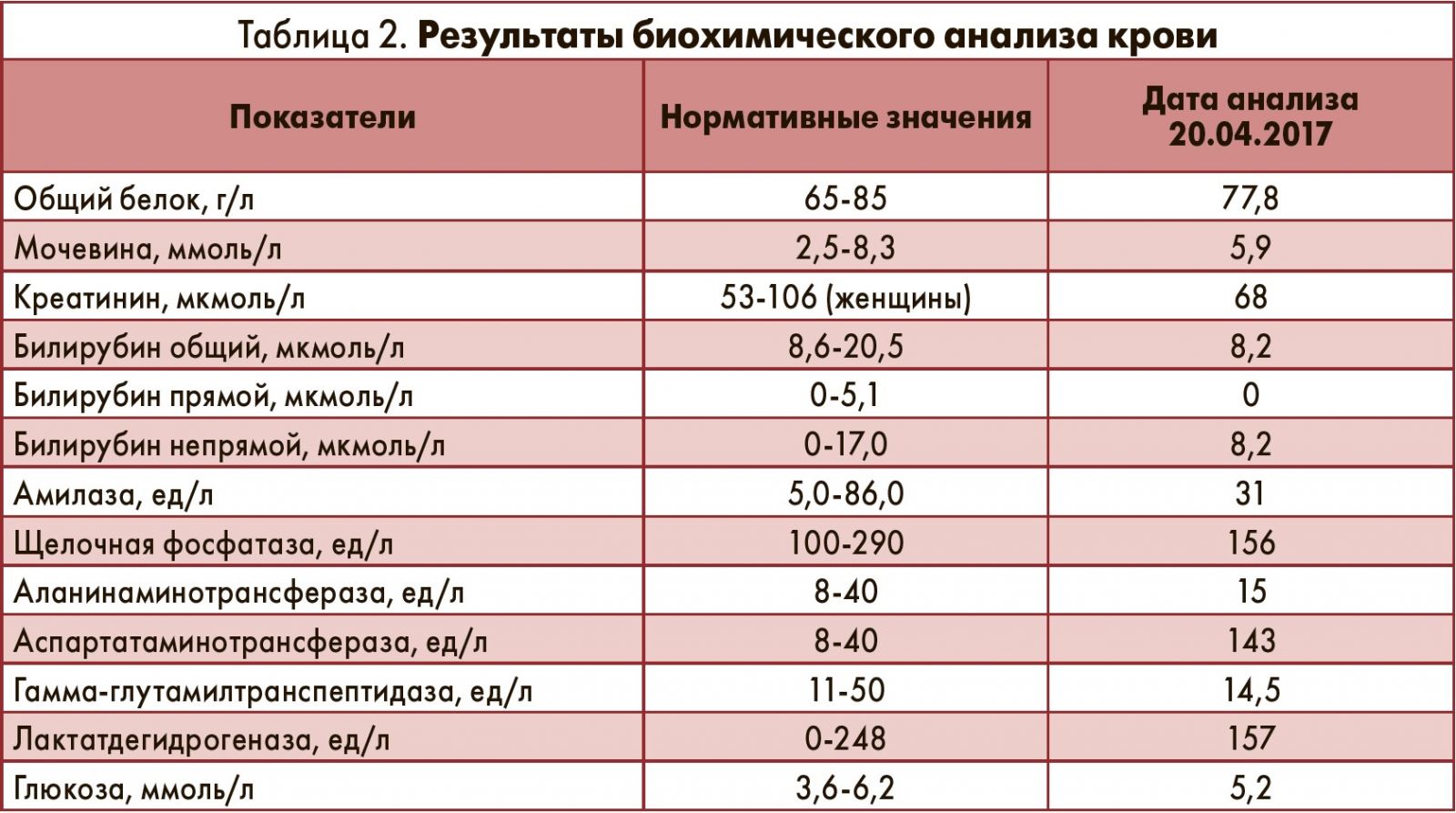
Результаты лабораторно-инструментального исследования. При поступлении в клиническом анализе крови обращала на себя внимание выраженная тромбоцитопения при относительной сохранности остальных показателей, в том числе биохимических (табл. 1, 2).
Показатели клинического анализа мочи, коагулограммы находились в рамках нормативных значений; реакция Вассермана – отрицательная. В ходе комплексного обследования вирусы гепатитов А, В и С не выявлены, представители семейства герпесвирусов не обнаружены (во всех случаях результаты полимеразной цепной реакции отрицательные), антитела к тромбоцитам отсутствовали. При проведении ультразвуковой диагностики органов брюшной полости и почек признаки гепатоспленомегалии не выявлены. Результаты цитохимического и морфологического исследований костного мозга позволили диагностировать первичную ИТП.
Лечение. В соответствии с действующими отечественными стандартами ведения больных первичной ИТП (приказ МЗ Украины от 30.07.2010 № 647) и Международным консенсусом по диагностике и лечению ИТП (2010) пациентке назначены преднизолон (1 мг/кг), человеческий иммуноглобулин внутривенно (4 мл/кг) и рекомбинантный тромбопоэтин человека (Эмаплаг, 300 Ед/кг 1 р/сут, подкожно); лечение проводилось под контролем гемограммы.
Динамика. Спустя 7 дней уровень тромбоцитов повысился до 100×109/л (табл. 1); было принято решение постепенно снижать дозировку преднизолона до достижения поддерживающей дозы (10-15 мг/сут), отменить введение иммуноглобулина, терапию Эмаплагом продолжить еще на 7 дней. Спустя неделю контрольный клинический анализ крови подтвердил высокую эффективность проводимой терапии: достигнут полный ответ (уровень тромбоцитов повысился до нормативных значений (табл. 1), клинические проявления кровоточивости отсутствовали), в связи с чем терапия Эмаплагом прекращена, пациентка выписана из отделения.
В ходе контрольного визита, проведенного через 2 месяца, больная расценивала свое самочувствие как удовлетворительное, жалоб не предъявляла; все показатели гемограммы находились в референтных границах, в том числе уровень тромбоцитов – 250×109/л (табл. 1). В настоящее время проводятся диспансерное наблюдение и поддерживающая терапия преднизолоном, состояние пациентки продолжает оставаться удовлетворительным.
Таким образом, первичная ИТП – это угрожающее жизни заболевание, сопровождающееся высоким риском развития геморрагических осложнений и ассоциированного с ним летального исхода. Терапевтический подход, основанный на применении рекомбинантного тромбопоэтина (Эмаплаг), открывает новые возможности в лечении ИТП, позволяет ускорить нормализацию количества тромбоцитов в периферической крови и его поддержание в оптимальном диапазоне путем стимулирования тромбоцитопоэза.
Список литературы находится в редакции.
Подготовила Лада Матвеева
Медична газета «Здоров’я України 21 сторіччя» № 22 (419), листопад 2017 р.