21 грудня, 2017
Актуальные инфекционные заболевания: коротко о главном
По материалам научно-практической конференции, 23-24 ноября, г. Киев
Состоявшееся в конце ноября масштабное мероприятие – научно-практическая конференция с международным участием «Актуальные инфекционные заболевания. Современные аспекты клиники, диагностики, лечения и профилактики» – проходило под эгидой Украинской военно-медицинской академии, ГУ «Институт эпидемиологии и инфекционных болезней им. Л. В. Громашевского НАМН Украины», Национального военно-медицинского научного центра «Главный военный клинический госпиталь» Министерства здравоохранения (МЗ) Украины. Важный вклад в организацию и проведение конференции внесли представители кафедры детских инфекционных болезней Национального медицинского университета им. О. О. Богомольца и кафедры инфекционных болезней Национальной медицинской академии последипломного образования МЗ Украины им. П. П. Шупика.
 Организаторы приложили максимум усилий, чтобы сделать научную программу интересной и полезной для профессионалов в области инфекционных болезней. Содержательные доклады, освещавшие широкий спектр вопросов, с которым инфекционисты сталкиваются в ежедневной клинической практике, красочные презентации, разборы проблемных клинических случаев, масштабная фармацевтическая выставка не оставили равнодушными практических врачей, военных медиков, а также ведущих специалистов в области инфекционных болезней.
Организаторы приложили максимум усилий, чтобы сделать научную программу интересной и полезной для профессионалов в области инфекционных болезней. Содержательные доклады, освещавшие широкий спектр вопросов, с которым инфекционисты сталкиваются в ежедневной клинической практике, красочные презентации, разборы проблемных клинических случаев, масштабная фармацевтическая выставка не оставили равнодушными практических врачей, военных медиков, а также ведущих специалистов в области инфекционных болезней.
Предлагаем вниманию читателей доклады, вызвавшие наибольший отклик у слушателей.
Яркое выступление, освещавшее состояние инфекционной заболеваемости в Украине, представил профессор кафедры военной терапии Украинской военно-медицинской академии (г. Киев), доктор медицинских наук, полковник медицинской службы запаса В. И. Трихлеб. Этот доклад задал тон дальнейшему ходу конференции и заставил участников серьезно задуматься над озвученными статистическими данными. Оказывается, в период с 1 января по 20 октября 2017 г. в Украине зарегистрировано 198 вспышек различных инфекционных заболеваний, при этом пострадали 2563 человека, в том числе 1803 ребенка.
За 8 месяцев текущего года острые инфекционные заболевания дыхательных путей диагностированы у 21 705 больных (заболеваемость – 55,92 случая на 100 тыс. населения; 59,86%), среди них – 12 522 взрослых пациента (39,46 на 100 тыс. человек; 64,36%). Докладчик представил данные информационного бюллетеня Всемирной организации здравоохранения (ВОЗ) за 2017 год относительно эпидемической активности гриппа в Европейском регионе: в 40% стран, подготовивших отчеты, зарегистрированы спорадические случаи или локальное распространение данной инфекции. Интенсивный показатель заболеваемости гриппом и ОРВИ в Украине составляет 419,4 случая на 100 тыс. населения, что превышает соответствующий показатель предыдущего года на 3,7%. Максимальный уровень заболеваемости зарегистрирован в Киевской области (729,2 случая на 100 тыс. населения), минимальный – в Тернопольской (207,1 случая на 100 тыс.).
Большое внимание профессор В. И. Трихлеб уделил такому инфекционному заболеванию, как корь. Докладчик подчеркнул, что с 2007 по 2010 год отмечалось снижение заболеваемости корью как среди детей, так и у взрослых. Однако в 2017 г. по сравнению с 2011 г. заболеваемость корью среди взрослого населения возросла в 9,5 раз, в педиатрической популяции – в 8,4 раза. Такая ситуация, по мнению лектора, обусловлена увеличением количества невакцинированных детей, что означает возможность возникновения в ближайшее время непрогнозированных эпидемических ситуаций в отношении коклюша, краснухи, кори, эпидемического паротита.
Логичным продолжением затронутой темы стал доклад «Корь: препятствия на пути к элиминации» кандидата медицинских наук И. Л. Марычева (ГУ «Институт эпидемиологии и инфекционных болезней им. Л. В. Громашевского НАМН Украины», г. Киев). В начале своего сообщения выступающий привел сведения из информационного бюллетеня ВОЗ, посвященного кори: ежегодно это заболевание становится причиной смерти 164 тыс. детей, ежедневно унося жизни 450 маленьких пациентов. Эксперты ВОЗ планируют добиться элиминации кори во всем мире (за исключением стран Юго-Восточной Азии) к 2020 г. и предлагают придерживаться следующих стратегий по региональному искоренению заболевания: поддерживать высокий уровень иммунизации (≥95%) против кори при помощи двух вакцинаций, против краснухи – не менее 1 вакцинации; обеспечить возможность иммунизации против этих заболеваний всем группам населения высокого риска и лицам, восприимчивым к кори/краснухе. В настоящее время 14 стран Европейского региона ВОЗ остаются эндемичными по кори и краснухе, Украина – одна из них.
Представляя отечественные статистические данные о заболеваемости корью, докладчик подчеркнул, что в 2004 г. в нашей стране было зарегистрировано всего 146 случаев заболевания; данный факт позволил предположить, что в Украине ликвидирована циркуляции возбудителя кори. Однако последовавшая в 2006 г. вспышка заболеваемости развеяла эту надежду: тогда корью заболели 42 724 человека (33 378 взрослых и 9346 детей). По просьбе правительства Украины международный фонд ЮНИСЕФ в 2007 г. предоставил нашей стране 9 млн доз живой атенуированной лиофилизированной вакцины (производства Индии) для профилактики кори и краснухи в качестве гуманитарной помощи. Вакцинация 113 366 взрослых и детей продемонстрировала хорошее качество вакцины и надлежащую готовность большинства регионов Украины к реализации программы дополнительной иммунизации (поствакцинальные реакции имели место у 0,075% привитых, все случаи завершились полным выздоровлением пациентов). По словам И. Л. Марычева, основными факторами, провоцирующими обострение эпидемиологической ситуации в нашей стране, являются снижение уровня охвата вакцинацией, накопление значительной прослойки населения, восприимчивой к возбудителям инфекционных болезней: мигрантов, детей беженцев, вынужденных переселенцев, групп, ведущих кочевой образ жизни. Все это в случае появления очага инфекции может привести к быстрому и массовому распространению заболевания, что повлечет за собой необходимость проведения соответствующих противоэпидемических мероприятий (изоляция, карантин) и значительные финансовые затраты.
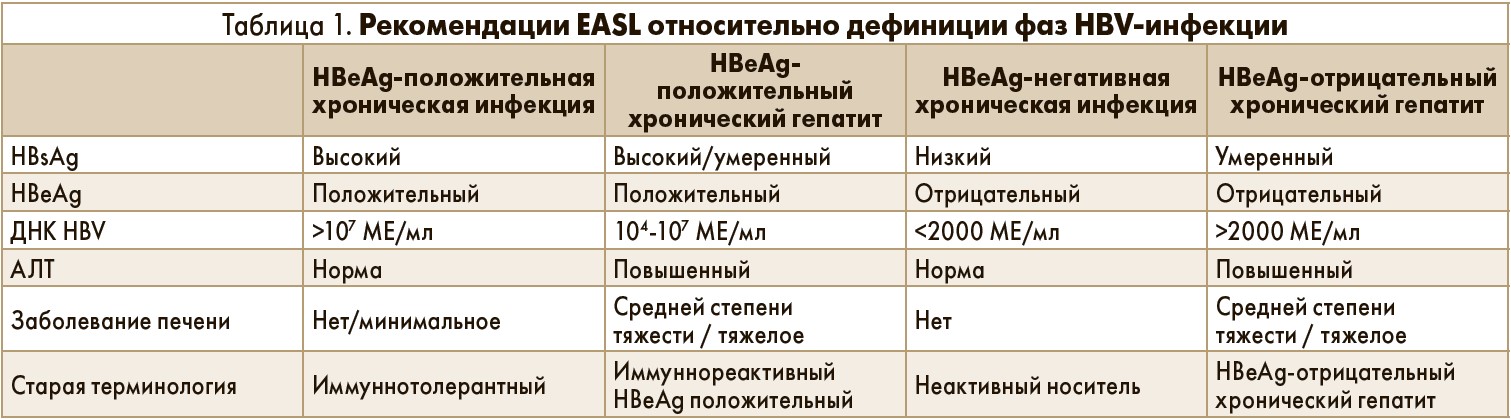
Особый интерес у слушателей вызвало выступление полковника медицинской службы запаса Ю. Алхазова (медицинский центр EuroMed, г. Баку, Азербайджан) «Вирусный гепатит В: обзор практических рекомендаций EASL 2017». Докладчик напомнил участникам конференции несколько основополагающих особенностей вируса гепатита В (HBV): последний в отличие от HCV интегрируется в геном гепатоцита, куда плохо проникают противовирусные препараты; естественное течение HBV-инфекции предполагает острую и хроническую фазы с последующим развитием цирроза печени, гепатоцеллюлярной карциномы (ГЦК) и печеночной недостаточности, причем неопластическое перерождение может возникать, минуя стадию цирроза. Ю. Алхазов подчеркнул, что темп прогрессирования заболевания можно определить по уровню HBsAg и ДНК HBV, а наличие очагов внепеченочной репликации вируса (клетки костного мозга, моноциты, В-лимфоциты, почки, легкие и др.) обусловливает системность клинических проявлений.
Комментируя обновленные положения практического руководства EASL (2017), лектор перечислил основные исследования, рекомендующиеся для проведения у пациентов с хронической HBV-инфекцией: серологические маркеры (HBsAg, HBeAg/анти-HBe, ДНК HBV), биохимические параметры (аланинаминотрансфераза – АЛТ), степень выраженности фиброза (эластография, в отдельных случаях – биопсия печени). Перечисляя нововведения, появившиеся в руководстве EASL, Ю. Алхазов отдельно остановился на изменениях, коснувшихся целого ряда терминов (табл. 1).
По мнению экспертов EASL, в настоящее время излечение HBV-инфекции невозможно: назначение аналогов нуклеозидов позволяет достичь супрессии вируса у большинства пациентов, в 20% случаев – сероконверсии HBeAg; при помощи интерферонов можно добиться функционального выздоровления (снижения вирусной нагрузки и активности синтеза вирусных белков, потери HBsAg и сероконверсии). Полному выздоровлению препятствует то, что имеющиеся противовирусные препараты не проникают в геном гепатоцита и не воздействуют на ковалентно замкнутую кольцевую форму ДНК (сссДНК), интегрированную в ядро печеночной клетки. Поэтому целями противовирусной терапии (ПВТ) HBV-инфекции в настоящее время являются подавление репликации вируса и обеспечение устойчивого контроля над течением заболевания.
В качестве маркера эффективности проводимой ПВТ эксперты EASL предлагают использовать HBsAg, так как уровень этого маркера в сыворотке крови отражает транскрипционную активность сссДНК и постепенно снижается на протяжении длительного времени. Перечисляя основные особенности современных стратегий лечения хронической HBV-инфекции, выступающий выделил преимущественное использование двух препаратов: энтекавира и тенофовира алафенамида. Показаниями к назначению этих лекарственных средств являются возраст >60 лет, заболевания костной ткани (длительный прием кортикостероидов или других медикаментов, уменьшающих плотность костной ткани; отягощенный анамнез по переломам, остеопороз), ухудшение экскреторной функции почек (скорость клубочковой фильтрации <60 мин/мил/1,73 м2, альбуминурия >30 мг, гемодиализ).
Эксперты EASL внесли ряд изменений в подходы по ведению беременных, инфицированных HBV. В настоящее время женщинам детородного возраста, не имеющим признаков прогрессирующего фиброза печени и планирующим беременность в ближайшее время, может быть рекомендовано отложить проведение ПВТ до рождения ребенка. Беременным с прогрессирующим фиброзом / циррозом печени рекомендуется терапия тенофовира дизопроксила фумаратом. Новшеством стало следующее положение: всем беременным с высоким уровнем ДНК HBV (>200 000 МЕ/мл) или HBsAg >4log10 МЕ/мл следует назначать ПВТ тенофовиром с 24-28-й недели гестации и продолжать его прием на протяжении 12 нед после родов. Представители EASL разрешают HBV-инфицированным матерям проведение естественного вскармливания: грудное вскармливание не противопоказано HBsAg-положительным нелеченным женщинам или пациенткам, получающим терапию/профилактику тенофовиром.
Собственным опытом лечения больных вирусными гепатитами поделилась профессор кафедры инфекционных болезней с эпидемиологией ГВУЗ «Тернопольский государственный медицинский университет им. И. Я. Горбачевского МЗ Украины», доктор медицинских наук Н. А. Васильева. Свой доклад «Этиотропная терапия вирусных гепатитов: эволюция и эффективность» лектор начала с основного тезиса Глобальной стратегии сектора здравоохранения по вирусным гепатитам на 2016-2021 гг. (ВОЗ, 2016), в котором подчеркивается, что при помощи современных противовирусных препаратов можно вылечить около 90% больных хроническим гепатитом (ХГ) и значительно снизить риск смерти от ГЦК / цирроза печени.
 Профессор Н. А. Васильева подчеркнула, что врачи-инфекционисты Тернопольской области имеют достаточный опыт ведения больных ХГ типа В и С: в 2013-2016 гг. в регионе пролечено 154 больных, в том числе с ХГС – 122 пациента, ХГВ+С – 3, ХГВ – 29 больных. В качестве примера были представлены результаты лечения больных ХГС (n=122), которых рандомизировали на 3 группы для проведения терапии интерфероном (ИФН) и рибавирином (1-я группа; n=51), ИФН, рибавирином и софосбувиром (2-я группа; n=34); участники 3-й группы получали софосбувир и рибавирин (n=2), софосбувир и ледипасвир (n=20), софосбувир и даклатасвир (n=15). Диагноз верифицировали при помощи серологических и биохимических маркеров, фибротеста; в динамике (до лечения, через 4, 12 и 24 нед от начала терапии) оценивали активность биохимических показателей и вирусную нагрузку.
Профессор Н. А. Васильева подчеркнула, что врачи-инфекционисты Тернопольской области имеют достаточный опыт ведения больных ХГ типа В и С: в 2013-2016 гг. в регионе пролечено 154 больных, в том числе с ХГС – 122 пациента, ХГВ+С – 3, ХГВ – 29 больных. В качестве примера были представлены результаты лечения больных ХГС (n=122), которых рандомизировали на 3 группы для проведения терапии интерфероном (ИФН) и рибавирином (1-я группа; n=51), ИФН, рибавирином и софосбувиром (2-я группа; n=34); участники 3-й группы получали софосбувир и рибавирин (n=2), софосбувир и ледипасвир (n=20), софосбувир и даклатасвир (n=15). Диагноз верифицировали при помощи серологических и биохимических маркеров, фибротеста; в динамике (до лечения, через 4, 12 и 24 нед от начала терапии) оценивали активность биохимических показателей и вирусную нагрузку.
На момент окончания ПВТ устойчивого вирусологического ответа (УВО) удалось достичь у 78,4% пациентов 1-й группы, рецидив заболевания развился у 1 больного, динамика выраженности фиброза печени и гистологической активности заболевания (до и после окончания ПВТ) составила соответственно F3-F4: 43,1 vs 34,3%; A3-A4: 50,0 vs 0%. УВО зафиксирован у 97% пациентов 2-й группы, частичный вирусологический ответ отмечен у 3% больных; динамика степени фиброза печени и гистологической активности патологического процесса составила соответственно F3-F4: 58,8 vs 37,5%; A3-A4: 51,7 vs 21,7%. В 3-й группе УВО имел место у 97,1% пациентов. Негативными предикторами низкой эффективности проводимой ПВТ оказались нерезультативная предшествующая ПВТ (5,8%), рецидив заболевания (2,9%), тромбоцитопения (25,7%), фиброз F3-F4 (54,1%), цирроз печени (класс А по классификации Чайлд-Пью – 34,3%). Суммарная эффективность противовирусной терапии ХГС с использованием ИФН и рибавирина составила 78,4%; применение софосбувира способствовало повышению данного показателя до 97%, уменьшению степени фиброза печени и сокращению длительности терапии.
Еще одним сообщением, отражавшим результаты собственного исследования, стал доклад «Качество жизни у больных хроническим вирусным гепатитом С» заведующей кафедры инфекционных болезней ГУ «Днепропетровская медицинская академия МЗ Украины», доктора медицинских наук, профессора Л. Р. Шостакович-Корецкой. В качестве отправной точки она использовала актуальную статистику, свидетельствующую о высокой распространенности HCV-инфекции в Днепропетровской области по сравнению с другими регионами Украины: в 2016 и 2017 гг. этот показатель равнялся соответственно 17,71 и 16,43%. Подобная динамика отмечается и в отношении вируса иммунодефицита человека (ВИЧ): по состоянию на 01.10.2017 в области зарегистрировано 52 887 случаев ВИЧ-инфекции, в том числе 19 772 случая синдрома приобретенного иммунодефицита (СПИД).
Учитывая высокую распространенность коинфекции ВИЧ/HCV в данном регионе, отечественные ученые решили сравнить качество жизни пациентов с HCV-инфекцией и коинфекцией ВИЧ/HCV, а также определить факторы, влияющие на оцениваемый параметр. В своей работе исследователи использовали адаптированный украинский перевод Опросника качества жизни при хронических заболеваниях печени (CLDQ). Участников разделили на 2 группы: больные HCV-инфекцией (n=57), лица, инфицированные ВИЧ/HCV (n=39); контрольную группу составили здоровые пациенты (n=30). Перечисленные диагнозы устанавливали в соответствии с действующими рекомендациями и стандартами; все ВИЧ-инфицированные больные принимали антиретровирусную терапию.
Оказалось, что наличие HCV-инфекции сопряжено с одинаковым ухудшением качества жизни и не зависит от наличия/отсутствия сопутствующего ВИЧ. Качество жизни больных, коинфицированных ВИЧ/HCV, значительно отличалось во всех доменах от аналогичного показателя у участников контрольной группы. Несмотря на это, исследователи не выявили достоверных различий в качестве жизни у пациентов с HCV-инфекцией и коинфекцией ВИЧ/HCV. На основании полученных данных авторы работы резюмировали: по мере прогрессирования ВИЧ-инфекции качество жизни пациентов значительно ухудшается. Улучшить его, по мнению докладчика, можно за счет лечения сопутствующей патологии и коррекции коморбидных состояний.
Еще один доклад профессора Л. Р. Шостакович-Корецкой – «Проблема бешенства в Украине» – вызвал оживленную дискуссию. Впечатляющие статистические данные, озвученные лектором, не оставили равнодушным никого из присутствующих. В декабре 2015 г. ВОЗ и Всемирная организация здравоохранения животных в сотрудничестве с Продовольственной и сельскохозяйственной организацией ООН и Глобальным альянсом по борьбе против бешенства анонсировали программу по ликвидации смертности людей от бешенства к 2030 г. Эксперты ВОЗ выделяют три вида контакта с зараженным бешенством животным, исходя из чего определяют необходимый объем постэкспозиционной профилактики (ПЭП; табл. 2).
ПЭП предполагает быстрое оказание медицинской помощи и включает обильное промывание поврежденной поверхности в течение ≥15 мин, незамедлительную местную обработку раны (мыльной водой, 40-70% спиртом или 5% йодом), курс иммунизации вакциной против бешенства в соответствии со стандартами ВОЗ и введение (при наличии показаний) антирабического иммуноглобулина в течение 1-3 сут после контакта в дозе 40 МЕ/кг. Очищенная концентрированная антирабическая вакцина вводится внутримышечно в дельтовидную мышцу плеча по 1,0 мл на 0-й, 7-й и 30-й день; ревакцинацию проводят однократно в дозе 1,0 мл через год, затем – каждые 3 года.
Профессор Л. Р. Шостакович-Корецкая привела неутешительные данные: в 2016 г. общее число пострадавших в Днепропетровской области, обратившихся за медицинской помощью в связи с нападением животных, составило 6120, из них 28,8% (n=1763) пострадали от укусов бродячих животных, 30,7% (n=1879) был назначен курс профилактических прививок. Полный курс вакцинации получили 973 пострадавших, из них 69 назначена комбинированная терапия (антирабический иммуноглобулин и вакцинация). В очагах лабораторно подтвержденного бешенства у животных пострадали 58 лиц, в том числе двое детей; всем пострадавшим проведен курс ПЭП. По мнению докладчика, осложнению эпидемиологической ситуации в Украине в отношении бешенства способствует большое количество случаев самовольного прерывания курса вакцинации и отказов от назначенной профилактики. Самостоятельно остановили вакцинацию 67 пострадавших, от профилактики отказались 65 лиц.
Эпидемическая и эпизоотическая ситуация по бешенству как в Днепропетровской области, так и в Украине в целом оценивается как неустойчивая и угрожающая. Неконтролируемая миграция инфицированных вирусом бешенства диких и домашних животных при отсутствии достаточного количества специфического иммуноглобулина для пассивной иммунизации и антирабической вакцины для людей из групп повышенного риска по заболеванию бешенством являются факторами риска дальнейшего распространения бешенства среди населения. В современной клинической картине бешенства преобладают классические симптомы заболевания, однако возможны иные варианты течения болезни с наличием атипичных проявлений (абстинентный синдром, миофасциальный болевой синдром, гипертонический криз, левосторонняя почечная колика, первичный энцефалит, миастения), что способно затруднить диагностику заболевания. Свое выступление профессор Л. Р. Шостакович-Корецкая закончила следующими словами: «Учитывая опасность бешенства как заболевания, сложную эпизоотическую и эпидемиологическую ситуацию по данной патологии в настоящее время, борьбу с этим заболеванием необходимо рассматривать как общенациональную программу с обязательной государственной целевой финансовой поддержкой».
Доклад на тему «Анализ заболеваемости гриппом и ОРВИ в эпидемическом сезоне 2016-2017 гг.» подготовила заведующая центром гриппа и ОРВИ ГУ «Украинский центр контроля и мониторинга заболеваемости МЗ Украины» (г. Киев) Т. А. Дыхановская. Она подчеркнула, что основные эпидемиологические показатели по гриппу и острым респираторным вирусным инфекциям (ОРВИ) регистрируют 25 лабораторных центров МЗ Украины (расположенные в различных областях нашей страны, на водном, железнодорожном и воздушном транспорте) и 90 учреждений здравоохранения, принимающие участие в проведении эпидемиологического надзора.
В эпидемиологическом сезоне 2016-2017 гг. зарегистрировано 6 225 162 случая заболевания гриппом и ОРВИ среди населения Украины, 65,6% заболевших – дети до 17 лет. На протяжении указанного периода наблюдения 14,6% населения страны переболело гриппом и ОРВИ; уровень заболеваемости в 2016-2017 гг. на 1,7% превысил аналогичный показатель прошлого эпидемиологического сезона.
На протяжении эпидемиологического сезона 2016-2017 гг. с предварительным диагнозом грипп/ОРВИ в нашей стране были госпитализированы 230 126 человек (3,7% заболевших), среди них 74,0% – дети до 17 лет. У 1366 пациентов диагностировано тяжелое течение заболевания, из них 31 пациент скончался от гриппа (диагноз подтвержден методом ПЦР). Максимальное увеличение летальности от осложнений гриппа зафиксировано на 52-й неделе 2016 г.– 2-й неделе 2017 г. во Львовской (8 случаев) и Запорожской (4 случая) областях.
Начиная с 40-й недели 2016 г. специалистами вирусологических лабораторий лабораторных центров методом ПЦР исследовано 3964 образца, полученных от пациентов с подозрением на грипп, в 1468 случаях зафиксирован положительный результат: 2 случая – вирус гриппа типа А/H1N1, 933 случая – А/H3N2, 377 случаев – вирус гриппа А нетипированный, 156 случаев – вирус гриппа типа В. Основными характеристиками эпидемиологического процесса в сезоне 2016-2017 гг. стали высокие активность (с 12 декабря 2016 г. по 15 января 2017 г. заболеваемость превышала эпидемиологический уровень более чем на 50%) и интенсивность (на 51-й неделе 2016 г. показатели превышали эпидемиологический уровень на 70,3%), положительная корреляционная связь между показателями заболеваемости гриппом/ОРЗ и количеством выделенных вирусов.
Подготовила Лада Матвеева
Медична газета «Здоров’я України 21 сторіччя» № 23 (420), грудень 2017 р.