19 березня, 2018
Атипові форми хронічного гематогенного остеомієліту: абсцес Броді та склерозуючий остеомієліт Гарре
 Гематогенний неспецифічний остеомієліт – інфекційне захворювання кісткової тканини і/або кісткового мозку з ураженням елементів кістки, яке спричиняють біогенні бактерії, занесені гематогенним (лімфогенним) шляхом із віддалених осередків запалення. За умови ранньої діагностики та адекватного лікування у більшості випадків пацієнти досягають клінічного одужання, в іншому разі гострий гематогенний остеомієліт (ГО) переходить у хронічну стадію, і його подальший перебіг може супроводжуватися періодичними загостреннями патологічного процесу.
Гематогенний неспецифічний остеомієліт – інфекційне захворювання кісткової тканини і/або кісткового мозку з ураженням елементів кістки, яке спричиняють біогенні бактерії, занесені гематогенним (лімфогенним) шляхом із віддалених осередків запалення. За умови ранньої діагностики та адекватного лікування у більшості випадків пацієнти досягають клінічного одужання, в іншому разі гострий гематогенний остеомієліт (ГО) переходить у хронічну стадію, і його подальший перебіг може супроводжуватися періодичними загостреннями патологічного процесу.
У багатьох наукових монографіях і статтях докладно висвітлюються методи діагностики й лікування хворих на ГО. Водночас клінічно атиповим формам ГО присвячені лише поодинокі повідомлення не тільки у вітчизняній, а й у світовій літературі. Цей факт зумовлений, по-перше, низькою частотою атипових форм, по-друге – недостатньою вивченістю патогенезу, по-третє – відсутністю ефективних методів лікування цієї патології. Крім абсцесу Броді та склерозуючого остеомієліту Гарре до атипових форм остеомієліту відносять синдром SAPHO (synovitis – синовіт, acne – акне, pustulosis – пустульоз, hyperostosis – гіперостоз, osteitis – остеїт), рецидивуючий багатофокальний остеомієліт, плазмоцелюлярний та абактеріальний остеомієліт.
Абсцес Броді вперше був описаний N. Brodie в 1832 році. Це локалізоване хронічне або підгостре інфекційне запалення кістки, яке зазвичай спостерігається в метафізах довгих кісток у дітей, підлітків та молодих людей. Встановлення діагнозу утруднено через відсутність характерних та специфічних симптомів захворювання (J.І. Windolf, P. Konold, 1997; O.H. Ogbonna et al., 2015).
Склерозуючий остеомієліт Гарре також залишається недостатньо вивченим захворенням і має неспецифічний клінічний перебіг, незрозумілий патогенез. Досі не досягнуто консенсусу щодо методу лікування цієї хвороби (D. Nikomarov et al., 2013). Слід зауважити, що ця форма остеомієліту існує досить давно, про що свідчать сучасні дані археологічних розкопок (деякі датовані ХІ-ХІІ століттям) поблизу Флоренції (Італія), де були виявлені фрагменти скелета юнака з морфологічними та рентгенологічними ознаками остеомієліту Гарре великогомілкової кістки (V. Giuffra et al., 2015).
SAPHO та рецидивуючий багатофокальний остеомієліт становлять собою складні запальні процеси з широким спектром м’язово-скелетних проявів і також не мають консенсусу щодо ефективного лікування (S. Greenwood, A. Leone, V.N. Cassar-Pullicino, 2017).
Отже, первинно-хронічний остеомієліт з атиповим перебігом є маловивченим захворюванням, і, незважаючи на наявність нових сучасних методів візуалізації, його діагностика є доволі складною й тривалою, а лікування – і тривалим, і не завжди ефективним із вірогідністю рецидиву патологічного процесу; тому слід говорити про «ремісію», а не виліковування цього захворювання (J.І. Hatzenbuehler, T.J. Pulling, 2011; N.І. Rao, B.H. Ziran, B.A. Lipsky, 2011).
Власні дослідження
Клінічна частина. Повідомлення ґрунтується на аналізі клінічного перебігу та комплексного лікування 35 хворих на абсцес Броді та 10 пацієнтів з остеомієлітом Гарре, які лікувались у відділенні кістково-гнійної хірургії Інституту травматології та ортопедії НАМН України. Вік більшості хворих (72,2%) варіював від 11 до 56 років, при цьому пацієнти чоловічої статі становили більшість (66,7%).
За локалізацією патологічного процесу переважали ураження нижньої кінцівки (30 осіб, або 83,3%). Серед 35 пацієнтів з абсцесом Броді у 25 він був розташований на рівні епіметафізів (71,4%) та у 10 хворих (29,6%) – метадіафізів довгих кісток. Слід зазначити, що 10 хворих (29,6%), які були госпіталізовані до клініки кістково-гнійної хірургії, вже оперувалися на попередніх етапах лікування.
Серед пацієнтів з остеомієлітом Гарре у 8 (80%) була уражена нижня кінцівка, у 2 (20%) – ключиця.
У хворих, які перебували під нашим наглядом, тривалий період не було встановлено діагнозу: у 28 пацієнтів (62,2%) – від 1 до 10 років.
Порівняно з розвитком гострого ГО абсцес Броді та склерозивний остеомієліт Гарре частіше спостерігаються у молодих людей віком 11-35 років. Локалізувався патологічний процес переважно в довгих кістках нижніх кінцівок.
Захворювання розвивається повільно з невиразною клінічною картиною, що зазвичай подовжує терміни від його початку до моменту звернення пацієнта за медичною допомогою.
Головним симптомом при атиповому остеомієліті є біль. Він може характеризуватися по-різному, але буває завжди і є основною причиною звернення хворого за медичною допомогою. Так, при абсцесі Броді він має розпираючий характер, іноді пульсуючий, але непокоїть періодично. При склерозивному остеомієліті Гарре, навпаки, – біль майже постійний, помірний, іноді посилюється під час фізичного навантаження.
При абсцесі Броді в осередку ураження можуть виявлятися незначна гіпотрофія чи набряк м’яких тканин. В усіх випадках у хворих, що звернулися до лікаря, спостерігалася м’язова атрофія, окружність хворої кінцівки була менше здорової на 1-1,5 см, однак над осередком ураження окружність кінцівки, як правило, була приблизно на 1 см більшою за таку здорової кінцівки внаслідок набряку.
Ізольовані абсцеси кістки (абсцес Броді) мають характерну рентгенологічну картину. Визначаються поодинокі осередки розрідження в кістковій тканині, з однорідним фоном, без секвестрів, оточені вираженою зоною склерозу. Форма осередку округла, овальна чи краплеподібна. Кісткові абсцеси локалізуються частіше в метафізарних відділах. У дітей краплеподібний абсцес часто проникає з метафізу в епіфіз через росткову зону. Осередки запалення частіше поодинокі; рідше множинні (2-3 осередки) діаметром від 0,2 до 5 см. Якщо осередок розташований в епіфізарному чи метафізарному відділах, то видимої реакції окістя немає або ж вона дуже незначна. Якщо осередок розташований у діафізарному відділі, то спостерігається виражений періостит, який має не багатошаровий («цибулинний»), а однорідний характер.
Зазвичай найбільші труднощі виникають при проведенні диференційної діагностики з остеоїд-остеомою, туберкульозом, еозинофільною гранульомою, остеогенною саркомою на ранніх стадіях розвитку, саркомою Юінга, аневризмальною кістою.
Під час огляду хворого з ГО Гарре відзначається потовщення ураженого відділу кінцівки. На рентгенограмах виявляється ураження однієї кістки, як правило, діафізарного або метадіафізарного її відділу. Кістка є веретеноподібно потовщеною з чіткими рівними зовнішніми контурами. Кортикальний шар різко потовщений, склерозований, складається з гомогенної щільної кісткової маси. Кістково-мозковий канал концентрично звужений або взагалі не простежується. На рентгенограмах вогнища деструкції в кістковій тканині, як правило, не виявляються. Іноді їх встановлюють при томографічних дослідженнях. Нориці й секвестри утворюються вкрай рідко. Диференціальну діагностику остеомієліту Гарре проводять з остеогенною остеопластичною саркомою, ураженням кісток при пізньому вродженому або третинному набутому сифілісі.
З огляду на близьке розташування суглобів, у жодному випадку при абсцесі Броді і склерозуючому остеомієліті Гарре ми не спостерігали реактивні синовіти та контрактури суглобів. Регіонарні лімфатичні вузли не були збільшені. При пальпації визначалася локальна болючість над ділянкою найбільшої припухлості. Іноді в пацієнтів реєструвалася субфебрильна температура, здебільшого ввечері.
Усім хворим, що перебували під нашим спостереженням, було виконано оперативне втручання за типом некректомії. Загоєння рани в усіх випадках відбулося первинним натягом. Останнім часом для запобігання рецидивам та патологічним переломам ураженої кістки використовують кістково-пластичну методику лікування абсцесу Броді шляхом некректомії та ліквідації кісткової порожнини за допомогою біоматеріалів, частіше – на основі трикальційфосфату. Використання біоматеріалу дає можливість отримати необхідний об’єм остеопластичного матеріалу, оскільки нерідко аутоспонгіози з крила клубової кістки недостатньо для повноцінного заповнення дефекту, й не має потреби виконувати додаткову операцію для забору трансплантата.
Кістково-пластичне лікування хворих проводять за допомогою одно- та двоетапної методики. Одноетапне оперативне втручання передбачає виконання некректомії й негайне заповнення кісткової порожнини, що утворилася, пластичним матеріалом. Протипоказанням до одноетапної методики є розвиток процесу у фазі загострення. При цьому спершу виконують некректомію, а потім (через 3-4 тиж) другий етап операції – кістково-пластичний. Найчастіше при такій тактиці після некректомії в порожнину тимчасово імплантували цементне намисто (спейсер), насичене антибіотиком, так званий dead space mаnаgment. Заміщення дефекту кістки при обох методиках є основою хірургічного лікування абсцесу Броді.
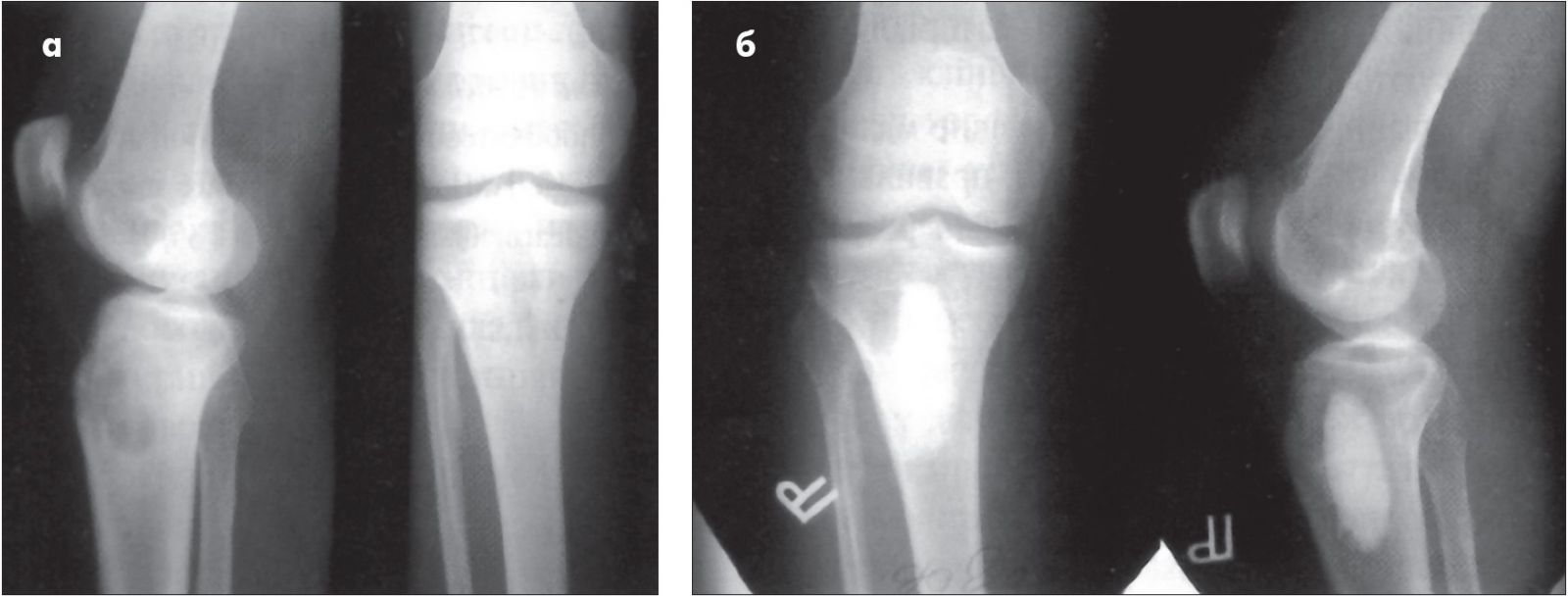
Методика заміщення дефекту кістки полягає у виконанні пошарового доступу через м’які тканини в зону ураження, у трепанації кістки, видаленні запального осередку, в ретельному кюретажі стінок порожнини й згодом – у заміщенні кісткового дефекту сумішшю аутоспонгіози та трикальційфосфату, дренуванні (аспіраційному) трубками, пошаровому зашиванні рани (рис. 1).
Рис. 1. Хворий Б., 22 років. Абсцес Броді проксимального епіметафізу правої великогомілкової кістки: а – до операції; б – після операції некректомії та заповнення кісткової порожнини біологічним гідроксіапатитом
Лікування склерозуючого остеомієліту Гарре
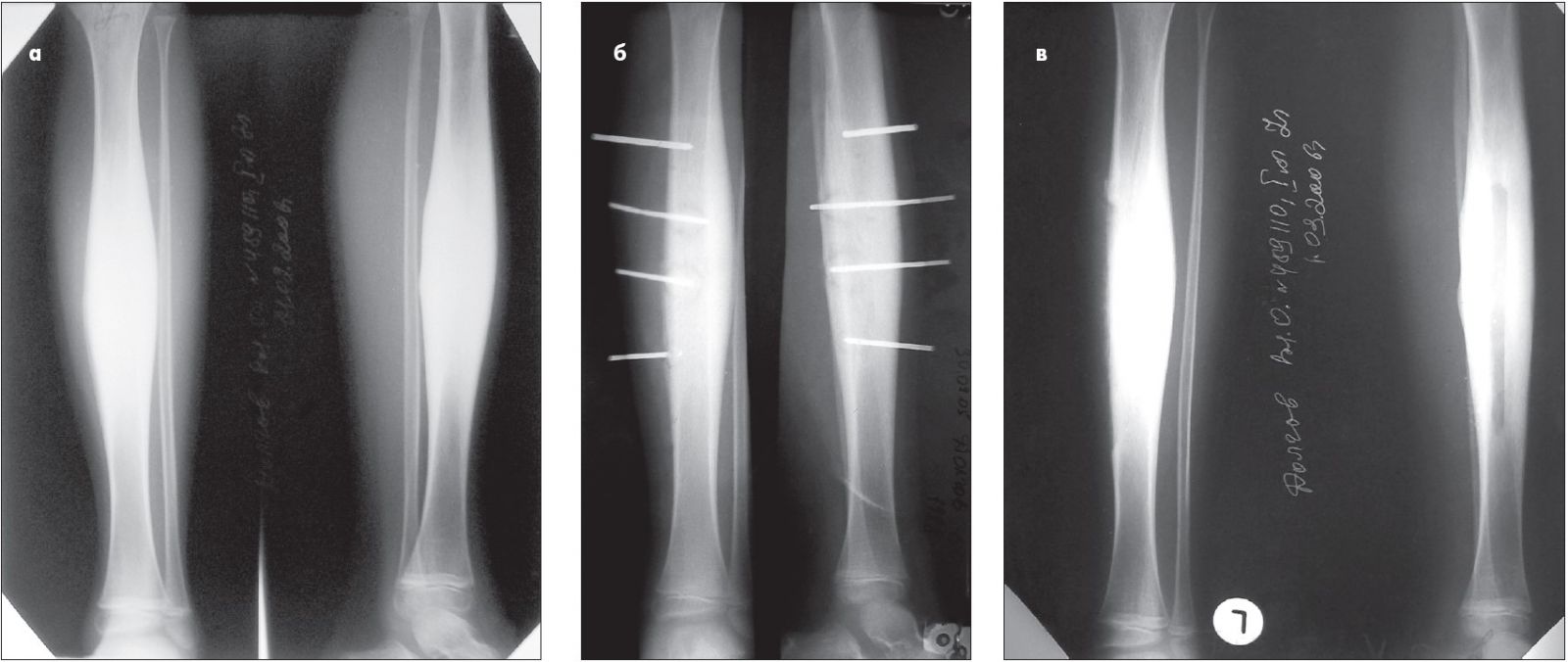
На початку захворювання доцільне використання декомпресії кістково-мозкового каналу (рис. 2). Хірургічне лікування включає переважно крайову резекцію періостальних нашарувань. Якщо пацієнта постійно турбує біль розпираючого та пульсуючого характеру, йому додатково виконують резекційну трепанацію кістки уздовж ураженого сегмента. За результатами наших досліджень у переважної більшості пацієнтів рецидиву захворювання не було.
Крім хірургічного лікування, як правило, пацієнтам проводили антибактеріальну, імуномодулюючу та симптоматичну (за необхідності) терапію.
Рис. 2. Рентгенограма хворого Д., 12 років: а – на момент госпіталізації; наявне веретеноподібне потовщення середньої третини великогомілкової кістки; б – виконана декомпресія кістково-мозкового каналу великогомілкової кістки кістковими голками; в – після оперативного лікування в клініці кістково-гнійної хірургії – виконана крайова резекція періостальних нашарувань і резекційна трепанація середньої третини великогомілкової кістки
Мікробіологічні дані
Було проаналізовано результати мікробіологічних (видовий склад мікрофлори, кількість мікроорганізмів та їх чутливість до антибіотиків) та серологічних досліджень від 38 хворих із нетиповими формами ГО.
Мікробіологічні дослідження на наявність і визначення виду мікроорганізмів передбачали аналіз шматочків ураженої тканини, вмісту абсцесів, які збирали під час операції. Посів на поживні середовища з подальшим виділенням чистих культур мікроорганізмів та ідентифікацію було виконано відповідно до чинних методичних рекомендацій.
Серологічні дослідження складалися з вивчення в динаміці захворювання сироваток крові хворих для з’ясування специфічної імунної відповіді до ізольованих із раневих виділень мікроорганізмів (дослідження проводили в реакції аглютинації з живою і грітою культурами). За діагностичний титр антитіл до S. aureus приймали наявність аглютинації в розведенні сироватки хворого не нижче 1:640-1:1280; P. aeruginosa – 1:160; бактерій роду Proteus та інших рухливих ентеробактерій і неферментуючих – ≥1:80. Для виявлення в сироватці крові антитіл до видоспецифічних антигенів S. aureus, особливо за відсутності його у виділеннях, виконували реакцію аглютинації з полівалентними вакцинними штамами S. aureus. Діагностичним титром вважали 1:1280.
Антитіла до гемолітичного стрептокока визначали за рівнем антистрептолізину-О в сироватках крові хворих за допомогою методу латекс-аглютинації. Діагностичний рівень – 200 МО/мл. Концентрацію С-реактивного білка (СРБ) для встановлення активності запального процесу також визначали за допомогою латекс-методу (Human, Німеччина). Діагностичний рівень – ≥12 мкг/мл.
Чутливість виділених культур до 27 антибактеріальних препаратів досліджували диск-дифузійним методом на середовищі Мюллера-Хінтона за стандартною методикою. Ступінь чутливості оцінювали й інтерпретували відповідно до вимог EUCAST, 2012 р.
Результати мікробіологічних досліджень хворих на інші нетипові форми ГО характеризувалися певними особливостями порівняно з абсцесом Броді. Культура мікроорганізмів – S. aureus була виділена лише від 3 хворих (37,5%); іще в 1 пацієнта стафілококоподібні мікроорганізми були виявлені мікроскопією операційного матеріалу. Проте більшість мікробіологічних досліджень виявилися безрезультатними.
Для об’єктивізації етіологічного діагнозу та його уточнення понад 50% хворих на нетипові форми ГО були обстежені серологічно. Ці дослідження підтвердили наявність у третини обстежених хворих із абсцесом Броді активної стафілококо-стрептококової інфекції (CРБ≥24-96 мкг/мл). В 1/4 хворих не вдалося підтвердити наявність такої інфекції за рівнем антитіл – імовірно, через пізнє дослідження або неактивність процесу (CРБ≤12 мкг/мл). У решти хворих виявлено хронічну стафілококову інфекцію не в стадії загострення.
Загалом за допомогою серологічних досліджень стафілококова інфекція була встановлена у 80% обстежених, що відповідає бактеріологічному дослідженню з урахуванням мікроскопії. Стрептококову інфекцію виявлено у 46% обстежених хворих з абсцесом Броді – в усіх випадках в асоціації із стафілококовою. Після операції рівні антитіл швидше нормалізувалися проти S. aureus, аніж проти S. pyogenes групи A, але гострота процесу, з огляду на концентрацію CРБ, суттєво знижувалась.
Звертає на себе увагу більша частка метицилін-резистентних культур – 26,7% порівняно з 12,0% таких, за нашими даними, серед S. aureus, виділених від хворих із типовими формами остеомієліту. Це може зумовлювати низьку ефективність антибіотикотерапії абсцесу Броді.
Імунологічні дані
Було досліджено стан клітинного та гуморального імунітету у хворих з атиповими формами ГО, зміни імунологічної реактивності в процесі лікування, можливості їх корекції за допомогою диференційованої медикаментозної імуномодуляції.
Серед 35 (20 чоловіків та 15 жінок) обстежених пацієнтів з атиповими формами ГО з абсцесом Броді виявилося 27, з остеомієлітом Гарре – 8 пацієнтів. Їхній вік варіював від 10 до 64 років: дітей віком 10-14 років було 10, хворих від 15 до 30 років – 16, від 31 до 64 років – 9. У 5 пацієнтів тривалість захворювання становила близько 6 міс, у 8 – від 1 до 2 років, в 11 – від 2 до 5 років, у 6 – від 6 до 10 років, у 5 – від 11 до 20 років.
Остеомієліт великогомілкової кістки встановлено у 20 пацієнтів, стегна – у 3, малогомілкової кістки – у 3, ключиці – у 3, п’яткової кістки – у 2, ліктьової, плечової і таранної кістки – по 1 хворому.
У периферійній крові визначали вміст лімфоцитів та їх субпопуляцій за кластерами диференціювання з моноклональними антитілами: Т-лімфоцитів, Т-хелперів, Т-супресорів, NK-клітин, В-лімфоцитів: відповідно CD3+, CD4+, CD8+, CD16+, CD22+-клітин. Вміст імуноглобулінів класів А, М і G визначали за допомогою методу простої радіальної імунодифузії в агарі (G. Mancini et al., 1965). Рівні циркулюючих імунних комплексів встановлювали за методом преципітації в 3,5% поліетиленгліколі.
Результати досліджень показали, що перебіг атипових форм ГО відбувається на тлі розладів імунної системи. У периферійній крові спостерігали вірогідне зниження відносного та абсолютного вмісту Т-лімфоцитів (СД 3+) (41,13±2,23)% та (0,88±0,06)×109/л проти (69,30±2,80)% та (1,55±0,15) х109/л у контролі, їхніх субпопуляцій: Т-хелперів (СД 4+) (27,65±2,21)% та (0,59±0,05)×109/л проти (45,74±2,70)% та (0,94±0,17)×109/л у контролі та Т-супресорів (СД 8+) (14,30±1,75)% та (0,31±0,04)×109/л проти (21,32±2,10)% та (0,43±0,08)×109/л у контролі, а рівень нормальних кілерних клітин із маркерами СД 16+ був підвищений (21,75±3,90)% та (0,61±0,12)×109/л відносно контрольних значень (16,50±0,30)% та (0,30±0,02)×109/л. Кількість В-лімфоцитів (СД 22+) залишалася в межах норми, при цьому спостерігалося зменшення імуноглобулінів М та G. Показник ступеня ендогенної інтоксикації – циркулюючі імунні комплекси (ЦІК) був підвищений у більш як 1,8 раза (185,2±19,3) проти (100,0±10,0).
Крім імунологічних показників нами були проаналізовані результати загального аналізу крові у хворих з атиповими формами ГО. При цьому вказані показники залишалися в межах референтних значень, що підтверджує дані інших дослідників і, на жаль, є малоінформативним щодо допомоги лікарю як для постановки діагнозу, так і для оцінки ефективності проведеного лікування. Разом із тим такі гематологічні показники, а також імунограма, на нашу думку, свідчили про хронічний характер запального процесу й неможливість розвинути адекватну відповідь для боротьби з інфекцією патологічного осередку.
Ми вважаємо, що кількість імунокомпетентних клітин при атипових формах ГО зменшується як через порушення диференціювання молодих клітин у зрілі клітини-ефектори, так і в результаті ураження клітин (кісткової тканини та імунокомпетентних) унаслідок руйнувальної дії збудників та їхніх токсинів. Зменшення загальної кількості Т-лімфоцитів відбувається завдяки зниженню їх субпопуляцій (Т-хелперів і Т-супресорів).
Збудники, що спричиняють розвиток атипових форм ГО, є Т-залежними (золотистий стафілокок), тобто для ініціації клітинно-опосередкованого та гуморального імунітету на їх бактеріальні антигени необхідна участь Т-хелперів, але їх вміст знижений. Звідси неможливість сформувати адекватну відповідь для подолання інфекції, резервів вистачає тільки на її стримування. Саме тому, на нашу думку, при атипових формах ГО спостерігається хронічний перебіг із поодинокими та невиразними загостреннями. І тому хвороба може тягнутися роками, погіршуючи якість життя, але не загрожуючи йому.
Під час вивчення гуморального імунітету було встановлено, що кількість В-лімфоцитів відповідала нормі, а от вміст імуноглобулінів класу G у сироватці крові був зменшений (у групі хворих з абсцесом Броді більше, ніж у групі з остеомієлітом Гарре). Це може свідчити як про зниження функціональної активності В-лімфоцитів, так і про активізацію імунокомплексних реакцій. Однією з важливих функцій імуноглобулінів є зв’язування, нейтралізація та елімінація антигенів з утворенням ЦІК. Залежно від ступеня антигенемії та тривалості персистенції патогену ЦІК за певних умов можуть викликати та підтримувати запальну реакцію. Високі рівні ЦІК, які ми спостерігали в досліджуваних пацієнтів [(165,0+30,2) у.о. у хворих з абсцесом Броді та (173,5+17,6) у.о. у хворих з остеомієлітом Гарре проти 100,0+10,0 в контролі], можуть також блокувати активність різних типів клітин (лімфоцитів, моноцитів, гранулоцитів, еритроцитів, тромбоцитів тощо) через вплив на їх рецептори і також пригнічувати імунну відповідь.
Питання про вибір конкретних імуномодулюючих препаратів і їх включення в комплекс етіопатогенетичної терапії вирішували на підставі аналізу результатів імунограми та клініко-анамнестичних даних.
З огляду на варіабельність виявлених порушень, ми використовували кілька груп імуномодулюючих препаратів.
Для стимуляції клітинної ланки імунітету застосовували імунорегуляторні пептиди тимусу або їх синтетичні аналоги: тактивін, тималін, вілозен, тимоген та імунофан. Ці препарати ефективно підвищують кількість Т-лімфоцитів, посилюють функціональну активність Т-клітин, стимулюють активність природних кілерів, стовбурових гемопоетичних клітин і нормалізують низку інших показників, які характеризують напруженість Т-клітинного імунітету.
До наступної групи належали препарати, які активізують імунну систему на пошук та усунення патологічних змін в організмі. До неї зараховують ербісол (комплекс природних небілкових низькомолекулярних органічних сполук, отриманих із тваринної ембріональної тканини) та поліоксидоній (високомолекулярний синтетичний імуномодулятор).
Практично всі імунотропні препарати, які застосовувалися в лікуванні хворих з атиповими формами ГО, справили позитивний ефект щодо корекції виявлених порушень. Проте, як показали наші спостереження, моноімунотерапія не завжди призводить як до вираженого покращення клініко-лабораторних показників, так і до підвищення ефективності лікування. Тому залежно від характеру та ступеня імунологічних розладів у таких випадках доцільно застосовувати комбіновану імунотерапію, тобто одночасне або послідовне призначення хворим більш ніж одного модулятора різного походження та механізму дії. Використання кількох імуномодулюючих препаратів із різноспрямованою дією дає змогу ефективно корегувати роботу різних ланок імунітету й досягати успіху навіть при зниженні дози препаратів.
Гістоморфологічні дані. Абсцес Броді
Матеріалом дослідження були фрагменти уражених тканин патологічних осередків від 25 хворих з абсцесом Броді, яким за відповідними показаннями виконували операції некректомії з наступною пролонгованою антибіотикотерапією.
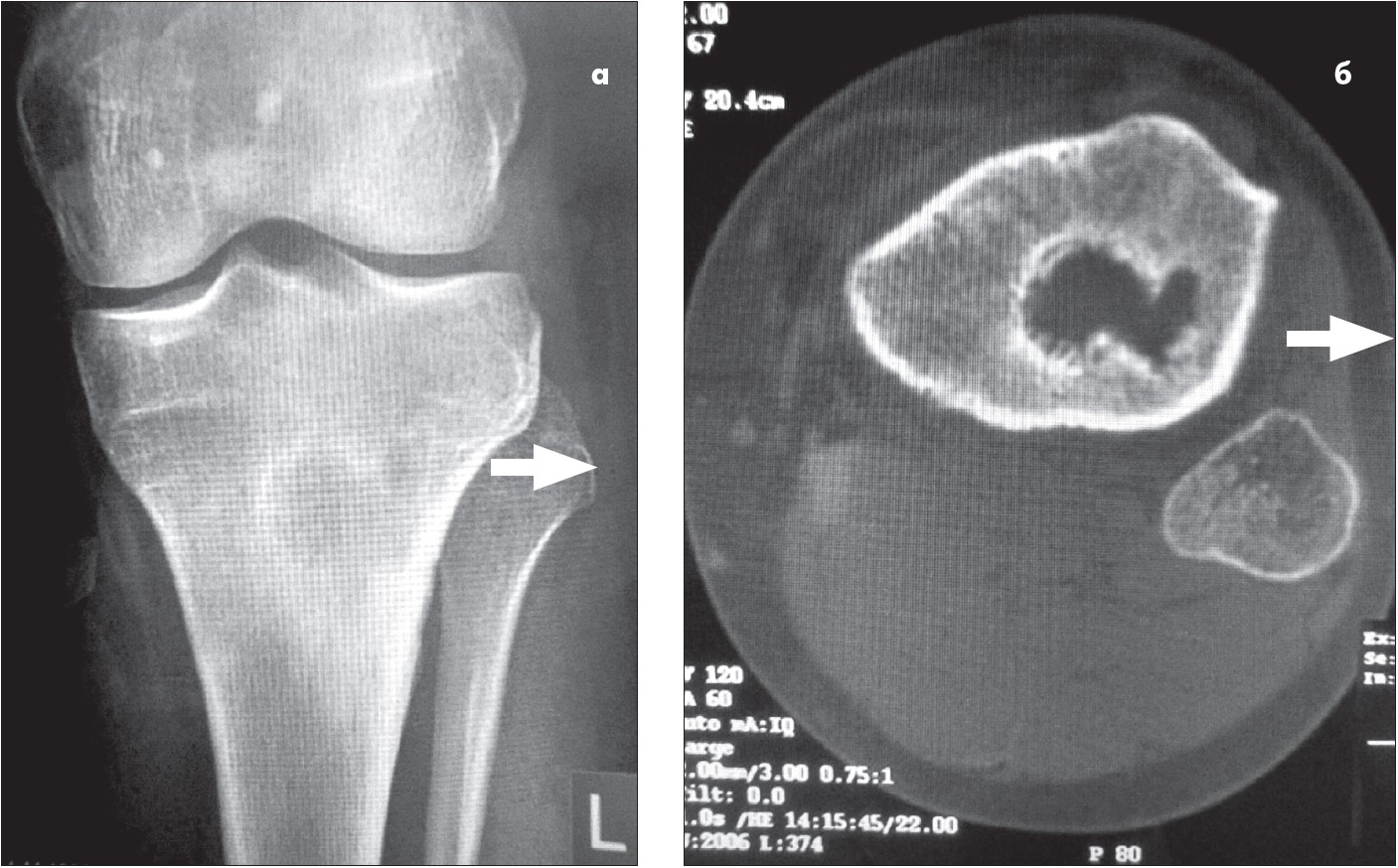
Абсцес Броді являє собою осередок деструкції в кістці, здебільшого добре окреслений, часто із зоною остеосклерозу, яка є контурованою на рентген- та комп’ютерно-томографічних (КТ) зображеннях (рис. 3). Як деструктивний осередок остеомієліту абсцес Броді має капсулу складної будови, у якій розрізняють дві або три оболонки: внутрішню, фіброзну та кісткову (остання може бути слабо виражена). Порожнина осередку остеодеструкції заповнена фібринозним ексудатом, некротичними масами, містить дрібні секвестри, із стінок в напрямку центру виступають гіперпластичні розростання внутрішньої оболонки (рис. 4). Трапляються ділянки капсули осередків, де внутрішня та фіброзна оболонки наче пронизані, як каркасом, частково некротизованими кістковими перекладками (рис. 5).
Рис. 3. Зображення великогомілкової кістки хворого Н., 34 років:
а – вигляд абсцесу Броді на рентгенограмі; осередок деструкції позначено стрілкою.
Добре помітна зона перифокального остеосклерозу;
б – вигляд абсцесу Броді на КТ-зображенні. Осередок деструкції спонгіози метафізу
окреслений зоною остеосклерозу (позначена стрілкою)
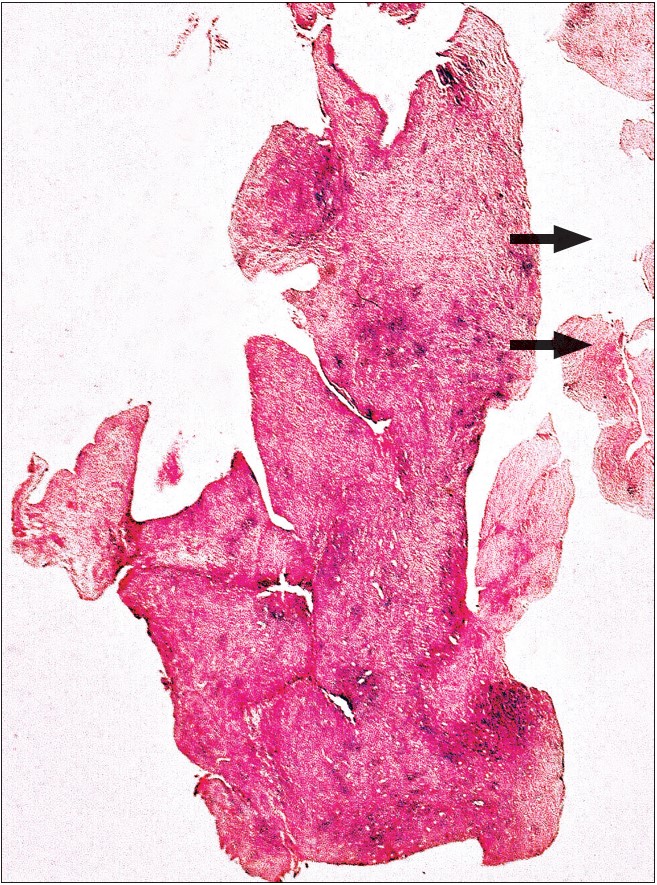
Рис. 4. Мікрофото гістопрепарату тканин осередку хворого О., 37 років: внутрішня оболонка товстої капсули осередку утворює гіперпластичні розростання грануляційної тканини (позначеністрілками). Забарвлення гематоксиліном та еозином.
Загальне збільшення ×20
Рис. 5. Мікрофото гістопрепарату тканин осередку хворого В., 30 років: тканина внутрішньої оболонки капсули абсцесу розташована між кістковими перекладками спонгіози (позначені стрілками). Забарвлення гематоксиліном та еозином.
Загальне збільшення ×30
Характерною особливістю проявів запального процесу при абсцесі Броді є велика кількість одноманітних запальних клітинних інфільтратів. Їхні склад та щільність дещо варіюють, проте переважають мононуклеари і плазмоцити, також наявна певна кількість макрофагів та багатоядерних клітин остеокластичного типу. У деяких місцях тканини внутрішньої оболонки до щільного мононуклеарно-плазмоцитарного інфільтрату в певній кількості наявна домішка нейтрофілоцитів, включно – дистрофічно змінених, проте скупчення клітин, що складаються із суцільних нейтрофілоцитів, трапляються рідко.
Ділянки запальної інфільтрації внутрішньої оболонки капсули назовні поступово переходять у тканину фіброзної оболонки, яка була побудована з більш зрілої гіповаскуляризованої тканини, міжклітинна речовина містить товсті пучки колагенових волокон, а клітини відповідають зрілим фібробластам і фіброцитам. У фіброзній оболонці не трапляються осередки гнійного або фібринозно-гнійного запалення. Клітинні інфільтрати здебільшого є дуже щільними, дифузними, такими, що зливаються, та складаються переважно з мононуклеарів, плазмоцитів і макрофагів. Така гістологічна картина відповідає продуктивно-інфільтративному запаленню високої активності. У меншості випадків запальні інфільтрати у фіброзній оболонці являють собою розрізнені, периваскулярні скупчення мононуклеарів, макрофагів та плазмоцитів, з кількома десятками клітин – таке запалення оцінювали як продуктивно-інфільтративне низької активності.
Губчаста й компактна кісткова тканина, яка міститься в ділянці фіброзної оболонки або зовні прилягає до неї, має ознаки перебудови, що триває. У кістковій тканині трапляється безліч хаотично розташованих цементальних ліній, дрібних і великих інтерстиційних остеонекрозів, поліморфних резорбційних порожнин; на стінках порожнин та поверхнях перекладок визначаються новоутворені остеоїдно-кісткові нашарування.
Склерозуючий остеомієліт Гарре
Середній вік хворих на склерозуючий гематогенний остеомієліт (СГО) становив близько 16 років, причому хворих віком понад 20 років було лише 6. Можна вважати, що це захворювання спостерігається переважно в дітей та підлітків. Загальна тривалість захворювання при окремих формах СГО значно варіювала, особливо при фіброзивній формі, однак загалом тривалість захворювання значно переважала середній параметр у групі хворих із фіброзивною формою з мікроабсцедуванням. Утім серед хворих на СГО з найкоротшою тривалістю захворювання (до 4 міс включно, усього 6 випадків) 4 відповідали фіброзивній формі, а 2 – фіброзивній з мікроабсцедуванням. Середній параметр умовної площі зображення патологічного осередку в групі хворих із фіброзивною формою з мікроабсцедуванням перевищував такий групи хворих із фіброзивною формою СГО.
Осередки СГО відзначалися нечіткістю кордонів: уражені ділянки поступово переходили у мало змінені частини кістки. Ділянки зміненої кістки займали частину органа, проте нерідко траплялось ураження половини, двох третин або навіть субтотальне ураження (рис. 6). На рентгенограмах і КТ спостерігалося помірне «здуття» кістки в ділянці осередку, гіперостоз, значне потовщення кортексу за рахунок більш або менш щільних ендостальних та періостальних регенератів, які часто повністю асимільовані з кортексом і спільно перебудовувались. Ущільнення тканини в кістковомозковій порожнині пов’язане з ростом ендостальних кісткових регенератів. У частині випадків на тлі фіброзу та остеосклерозу траплялися дрібні ділянки остеодеструкції у вигляді поліморфних розширених резорбційних порожнин, що справляло враження щільної тканини, грубо поїденої міллю (рис. 6).
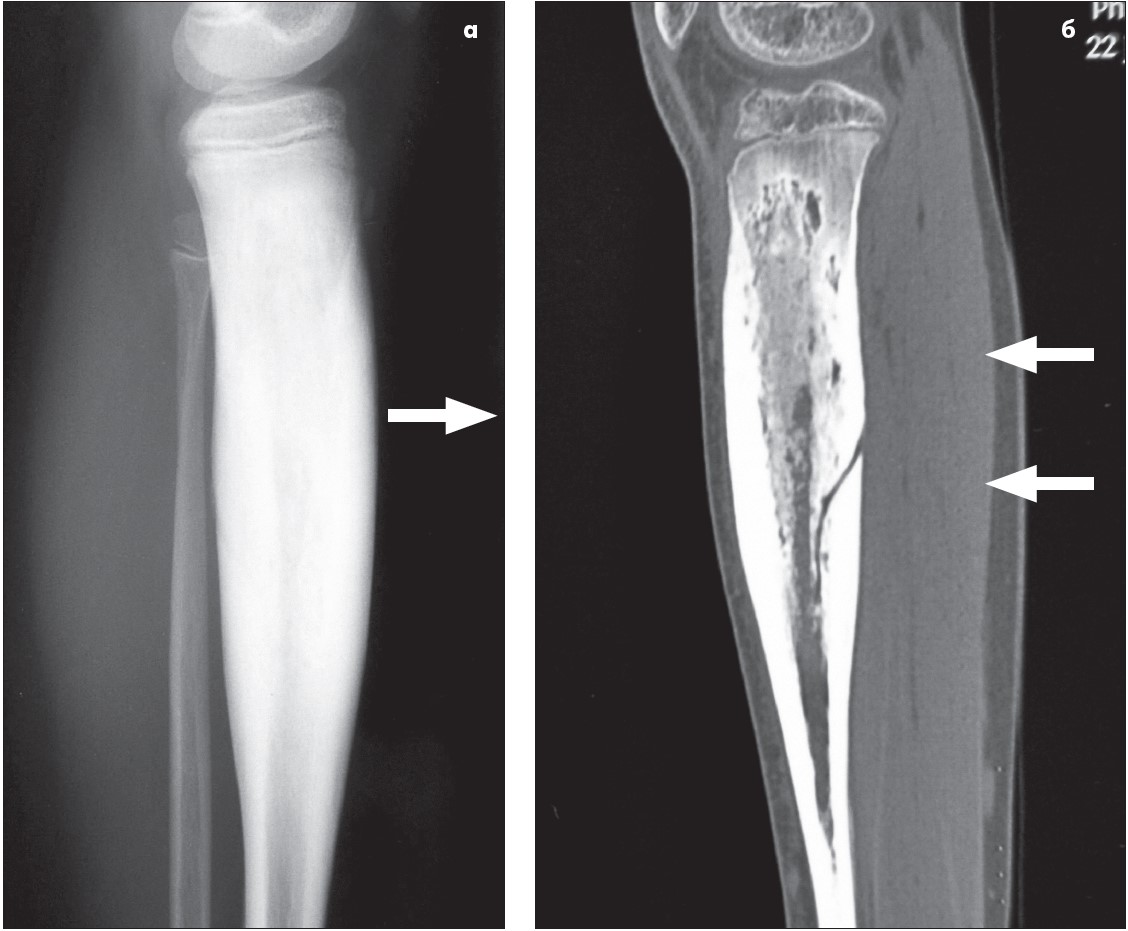
Рис. 6. Зображення великогомілкової кістки хворого Г., 13 років:
а – вигляд на рентгенограмі. Різко виражений остеосклероз (позначено стрілкою) потовщеної великогомілкової кістки при ураженні остеомієлітом Гарре;
б – вигляд на КТ. Різке потовщення кортексу та осередки остеорезорбції (позначені стрілками) у кортексі й спонгіозі великогомілкової кістки при ураженні остеомієлітом Гарре
Загалом патологічні зміни кістки, ураженої СГО, являють собою топографічно складне поєднання фіброзивних, остеорезорбтивних та остеорепаративних проявів (рис. 7). У компактній кістці, яка містила нерівномірно виражені, подекуди доволі широкі резорбційні порожнини, часто визначалися малі та великі інтерстиційні остеонекрози. Найбільш збережені ділянки кортексу загалом мали остеонну будову, хоча в них траплялися поодинокі об’ємні порожнини. В інших місцях компактна кістка кортексу була настільки рарефікованою, що важко було визначити періостальну й ендостальну поверхні. Натомість на уявних залишках кортексу містилися багатошарові періостальні кісткові регенерати, що мали здебільшого губчастий характер. Об’ємні кісткові регенерати з уявної ендостальної поверхні поширювалися всередину кістковомозкової порожнини. Товсті періостальні регенерати, виражено рарефікований кортекс і губчасті ендостальні кісткові регенерати були асимільовані в єдине ціле, ледь розмежовувалися і спільно перебудовувались.
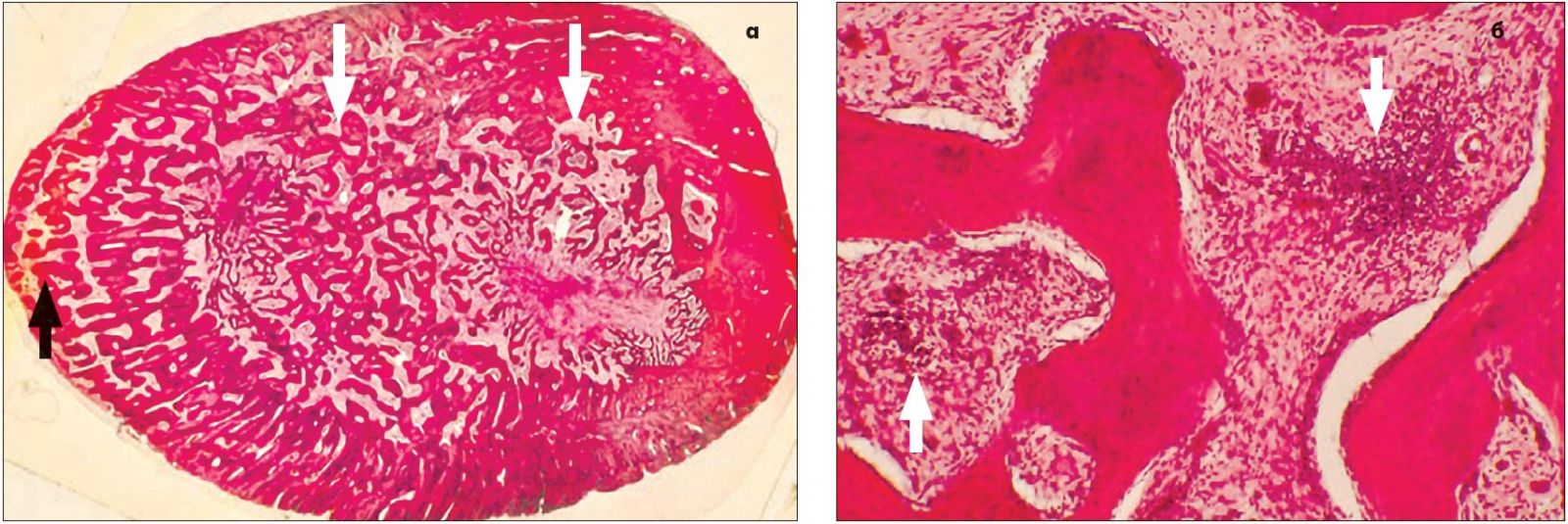
Рис. 7. Фото гістопрепарату ключиці хворого Е., 14 років:
а – поширені ендостальні (білі стрілки) та періостальні (чорна стрілка) губчасті кісткові регенерати та патологічна перебудова кортексу при остеомієліті Гарре. Пофарбування гематоксиліном та еозином. Загальне збільшення ×10;
б – осередкові мононуклеарно-макрофагально-плазмоцитарні інфільтрати (позначені стрілками), що свідчать про продуктивне запалення низької активності у фіброзній тканині, що заповнює комірки спонгіози. Пофарбування гематоксиліном та еозином.
Загальне збільшення ×75
Для всіх випадків СГО характерними були виражені ознаки перебудови компактної та губчастої кістки, що разом із наявними періостальними та ендостальними регенератами створювали картину рарефікації, яка іноді нагадувала проліферати кісткової тканини при остеосаркомі. У кортексі містилися поліморфні резорбційні порожнини, на стінках одних виявлялася збільшена кількість багатоядерних остеокластів (переважання ознак фази резорбції), на стінках інших – нашарування активних остеобластів (переважання ознак фази остеогенезу). Сукупно ці ознаки свідчили про високу активність процесів перебудови кісткової тканини кортексу та спонгіози.
Отже, визнаючи, що СГО є запальним ураженням тканин кістки з особливим латентним клінічним перебігом, слід зазначити, що його морфогенез не є однорідним: поряд із випадками, які від початку не супроводжуються запальною деструкцією кісткового мозку та кісткової тканини, а у їхній патоморфологічній картині домінують фіброзивні й остеосклерозивні зміни, можуть траплятися випадки, де після загоєння первинного деструктивного осередку в гостру стадію процес поширюється і переходить в одну із згаданих форм СГО. Причинами таких еволютивних змін форм запального процесу в ураженій кістці можуть бути, з одного боку, варіації кількості та ступеня патогенності збудників, що персистують у тканинах, з іншого боку – варіації факторів загального та місцевого імунітету, які не залишаються сталими впродовж місяців і років перебігу остеомієліту. На нашу думку, неможливість виділити з тканин ураженої кістки бактерії – збудники СГО у понад 40% випадків не є остаточним доказом відсутності участі патогенних бактерій як етіологічного фактора в патогенезі СГО [1, 2]. Ці аспекти патогенезу, на нашу думку, передбачають проведення подальших досліджень кореляцій клінічних, імунологічних та морфологічних показників у хворих на СГО.
Висновки
1. Розвиток і перебіг первинно-хронічного ГО не має патогномонічних ознак чи симптомів, характерних для цього захворювання. При цьому можуть спостерігатися лише субфебрильна температура тіла, деяка млявість, локальний біль та його посилення при перкусії ділянки патологічного осередку. Найчастіше діагноз встановлюють за даними рентгенограм і/або КТ; аналізуються лабораторні показники. Однак це не завжди дає змогу впевнено встановити діагноз, особливо у випадках СГО. Найбільш доцільним є виконання біопсії патологічного осередку з гістоморфологічним і мікробіологічним дослідженням взятого матеріалу.
2. Абсцес Броді – варіант деструктивної форми ГО, найчастіше хронічного, що розвивається здебільшого в кістках пацієнтів молодого віку (переважно у третє-четверте десятиліття життя), має певні клінічні та клініко-лабораторні особливості, а осередки ураження – характерні патологічні зміни.
3. Основні патоморфологічні зміни при абсцесі Броді стосуються будови капсули, некротичних і резорбтивних змін перекладок спонгіози, особливостей продуктивно-інфільтративного й ексудативного запалення в капсулі осередку. Частіше трапляються випадки, за яких внутрішня оболонка відповідає будові грануляційної тканини, ексудативне запалення здебільшого низької активності, продуктивне, навпаки, – високої, у більшості випадків серед тканин трапляються дрібні секвестри.
4. СГО типу Гарре – варіант перебігу захворювання переважно у хворих підліткового віку, за якого відсутні прояви макродеструктивного ураження кісткового мозку та кісткової тканини інфекційно-запальним процесом, а саме великі абсцеси, значного розміру секвестри, параосальні абсцеси та фістули. За клінічними та клініко-лабораторними даними, більшість випадків не відображають ознаки токсичного характеру захворювання, властивого класичному варіанту перебігу ГО.
5. Абсцес Броді, за даними мікробіологічних та серологічних досліджень, за етіологією практично не відрізняється від типових форм ГО і є переважно стафілококово-стрептококовою інфекцією. Чутливість S. aureus, виділених при абсцесі Броді, до більшості антибактеріальних препаратів відповідає чутливості його типових форм гематогенного остеомієліту. Інші нетипові форми ГО менш однорідні етіологічно, часто етіологію процесу при проведенні рутинних досліджень встановити не вдається.
6. Імунологічні дані свідчать про зменшення загальної кількості Т-лімфоцитів, яке відбувається завдяки зниженню їх в субпопуляціях Т-хелперів та Т-супресорів; встановлено також певні порушення гуморальної ланки імунітету хворих на первинно-хронічний остеомієліт. Це є підставою для призначення індивідуальної імуномодулюючої терапії пацієнтам з абсцесом Броді та остеомієлітом Гарре.
7. Лікування хворих на остеомієліт Гарре та абсцес Броді передбачає виконання сануючого хірургічного втручання з максимально можливим радикальним видаленням патологічного осередку, але зі збереженням функції ураженої кінцівки. Консервативна терапія спрямована на оптимізацію імунного стану хворого, симптоматичне медикаментозне лікування та тривалу антибактеріальну терапію: від 3-4 тиж – при абсцесі Броді до 6-8 тиж при інших видах первинно-хронічного остеомієліту, у тому числі остеомієліті Гарре.
За умови ідентифікації збудника інфекції та визначення його чутливості до антибактеріальних препаратів призначають відповідні антибіотики, при цьому перевагу віддають остеотропним препаратам. У разі коли не вдається встановити етіологічний чинник інфекції, найчастіше рекомендуємо один із протистафілококових препаратів + ріфампіцин, дітям старшого віку та дорослим можна призначати левофлоксацин + ріфампіцин.
Література
1. A possible case of Garre’s sclerosing osteomyelitis from Medieval Tuscany (11th‑12th centuries) / Giuffra V., Vitiello A., Giusiani S., Caramella D., Fornaciari G. // Int J Paleopathol, 2015 Dec; 11: 51-55. doi: 10.1016/j.ijpp.2015.09.002. Epub 2015 Sep 29.
2. Brodie’s Abscess in a Patient Presenting with Sickle Cell Vasoocclusive Crisis / Ogbonna O.H., Paul Y., Nabhani H., Medina A. // Case Rep Med, 2015: 429876. doi: 10.1155/2015/429876. Epub 2015 Jul 28.
3. Case report of primary chronic osteomyelitis / Windolf J., Konold P. // Unfallchirurgie, 1997, Feb; 23 (1): 23-9.
4. Diagnosis and management of osteomyelitis / Hatzenbuehler J., Pulling T.J. // Am Fam Physician, 2011 Nov 1; 84 (9): 1027-33.
5. New treatment option for sclerosing osteomyelitis of Garrе / Nikomarov D., Zaidman M., Katzman A., Keren Y., Eidelman M. // J Pediatr Orthop B, 2013 Nov; 22 (6): 577-82. doi: 10.1097/BPB.0b013e32836330a6.
6. SAPHO and Recurrent Multifocal Osteomyelitis/ Greenwood S., Leone A., Cassar-Pullicino V.N. // Radiol Clin North Am, 2017 Sep; 55 (5): 1035-1053. doi: 10.1016/j.rcl.2017.04.009.
7. Treating osteomyelitis: antibiotics and surgery / Rao N., Ziran B.H., Lipsky B.A. // Plast Reconstr Surg, 2011 Jan; 127 Suppl 1: 177S‑187S. doi: 10.1097/PRS.0b013e3182001f0f.
Тематичний номер «Хірургія, Ортопедія, Травматологія» № 1 (31), лютий 2018 р.