8 червня, 2018
Диагностика функциональной гипоталамической аменореи

Функциональная гипоталамическая аменорея (ФГА) — это хроническое расстройство, которое проявляется в форме ановуляции, обусловленной не какой-либо органической патологией, а часто связанной со стрессом, потерей веса, изнурительными тренировками или их комбинацией. Поскольку ФГА является диагнозом исключения, в процесс обследования должны включать определение системной и эндокринологической этиологии. Представляем вашему вниманию обзор рекомендаций по диагностике ФГА. Это руководство является результатом совместной работы экспертов Американского общества репродуктивной медицины, Европейского общества эндокринологии и Педиатрического эндокринологического общества.
ФГА — это форма хронической ановуляции при отсутствии органических причин. Под термином «функциональная» подразумевается, что коррекция или улучшение причинных поведенческих факторов способствует восстановлению овуляторной функции яичников.
Данное руководство, основанное на принципах доказательной медицины, было разработано с использованием системы оценки качества рекомендаций Grading of Recommendations, Assessment, Development, and Evaluation (GRADE) для определения силы рекомендаций (СР) и качества доказательств (КД). Сильные и слабые рекомендации обозначаются цифрами «1» и «2» соответственно. КД определяется в зависимости от уровня достоверности клинической информации: очень низкое, низкое, среднее и высокое.
1. Диагностика и дифференциальный диагноз ФГА
1.1. Диагноз ФГА устанавливается только после исключения анатомической патологии как причины аменореи.
Характерными признаками ФГА являются нерегулярные менструации или отсутствие таковых, а также дефицит эстрогена из-за недостаточной стимуляции или подавления гипоталамо-гипофизарно-яичниковой оси в отсутствие органической патологии. В этих случаях следует провести углубленную дифференциальную диагностику, чтобы убедиться, что все основные заболевания, проявлением которых может быть аменорея, исключены.
Возможные причины аменореи:
- Врожденные мальформации головного мозга:
- септооптическая дисплазия;
- голопрозэнцефалия;
- энцефалоцеле.
- Конституциональная задержка полового развития.
- Генетические мутации:
- врожденный дефицит гипоталамических или гипофизарных факторов транскрипции (дефицит гонадотропинов);
- моногенные мутации (гипогонадотропный гипогонадизм).
- Гиперпролактинемия.
- Повреждение гипофиза или его стебля:
- опухоли и кисты (опухоль гипоталамуса или гипофиза [гормонсекретирующая], краниофарингиома, киста кармана Ратке и др.);
- инфильтративные расстройства (герминома, аутоиммунный гипофизит, саркоидоз, гемохроматоз, туберкулез, гистиоцитоз из клеток Лангерганса, IgG4-связанный гипофизит);
- облучение;
- инфаркт (кровоизлияние в ранее существующие опухоли гипофиза или вследствие послеродового кровотечения [синдром Шихана]);
- хирургическое вмешательство;
- травма.
- Другие причины:
- расстройства пищевого поведения;
- соревновательные виды спорта;
- хроническое заболевание;
- нарушения настроения;
- стресс или психическое заболевание;
- употребление наркотиков.
- Патология щитовидной железы:
- гипо- или гипертиреоз.
- Патология надпочечников:
- врожденная гиперплазия коры надпочечников (ВГКН) (некоторые типы);
- синдром Кушинга;
- болезнь Аддисона (недостаточность надпочечников);
- опухоль (андроген-секретирующая).
- Патология яичников:
- связанная с высокими уровнями гонадотропинов (агенезия/дисгенезия гонад; оварильная недостаточность; аутоиммунный оофорит; облучение или хирургическое вмешательство);
- не связанная с высоким уровнем гонадотропинов (синдром поликистоза яичников [СПКЯ]; опухоль [эстроген- или андроген-секретирующая]).
- Патология матки (эугонадизм):
- аномалии мюллерова протока;
- синдром Ашермана;
- синехии (как часть синдрома Ашермана);
- беременность;
- инфекции (например туберкулезный эндометрит);
- агенезия матки или шейки матки.
- Патология влагалища (эугонадизм):
- агенезия;
- поперечная перегородка.
- Заращенная девственная плева (эугонадизм)
Авторы руководства выделяют три основные причины ФГА: потеря веса и/или интенсивные физические нагрузки, и/или стресс. Независимо от пускового механизма ФГА характеризуется отклонениями в секреции или динамике гонадотропин-рилизинг гормона (ГнРГ).
1.2. Рекомендовано диагностическое обследование в отношении ФГА у подростков и женщин, у которых длительность менструального цикла > 45 дней и/или аменорея наблюдается в течение ≥ 3 мес (СР 2; КР низкое).
1.3. Необходимо скрининговое обследование пациенток с ФГА с целью выявления психологических стрессогенных факторов (СР 2; КР среднее).
1.4. После установления диагноза ФГА следует проинформировать пациенток о различных особенностях менструаций, которые могут проявляться на этапе восстановления. Также клиницисты должны уведомить их о том, что при нерегулярных месячных не требуется немедленное проведение обследования, так как нарушение менструального цикла не исключает вероятность зачатия.
2. Обследование
2.1. У пациенток с подозрением на ФГА необходимо собрать подробный анамнез, акцентируя внимание на:
- характере питания;
- нарушениях пищевого поведения;
- степени физической активности (наличие интенсивных тренировок);
- жизненной позиции (перфекционизм и высокая потребность в социальном одобрении; амбиции);
- колебаниях массы тела;
- характере сна;
- наличии стрессогенных факторов;
- изменении настроения;
- особенностях менструального цикла;
- склонности к переломам;
- злоупотреблении психоактивными веществами.
Клиницисты также должны получить исчерпывающий семейный анамнез, особенно в отношении пищевых и репродуктивных расстройств.
2.2. У пациенток с подозрением на ФГA необходимо исключить беременность, а также выполнить полный медицинский осмотр, в т. ч. гинекологическое обследование, — для исключения возможной органической этиологии аменореи (СР 1; КР среднее).
2.3. У подростков и женщин с подозрением на ФГA рекомендуется провести такие скрининговые лабораторные тесты: наличие β-хорионического гонадотропина человека; общий анализ крови; концентрация в крови электролитов, глюкозы, бикарбоната, азота мочевины, креатинина; печеночные пробы и (по показаниям) уровень С-реактивного белка (СР 1; КР высокое).
Всестороннее обследование девушки-подростка или молодой женщины с ФГА начинается с общего лабораторного тестирования, прежде всего с определения β-хорионического гонадотропина человека для исключения беременности.
Развернутый общий анализ и биохимическое исследование крови с определением печеночных проб, скорости оседания эритроцитов и/или уровня С-реактивного белка показаны лицам с подозрением на хроническое заболевание, проявляющееся как гипогонадизм. При повышенном уровне глюкозы натощак необходимо определение гликированного гемоглобина A1C.
Высокая скорость седиментации и/или уровень С-реактивного белка свидетельствуют о хроническом воспалительном процессе. Следует учитывать результаты ряда исследований, продемонстрировавших, что показатели функции печени изменяются у подростков и молодых женщин с экстремальным ограничением калоража пищи.
2.4. В рамках первоначального эндокринологического обследования пациенток с ФГА рекомендуется проведение следующих лабораторных анализов: концентрация в сыворотке тиреотропного гормона (ТТГ), свободного Т4, пролактина, лютеинизирующего (ЛГ) и фолликулостимулирующего (ФСГ) гормонов, эстрадиола (Е2), антимюллерова гормона (АМГ).
Определение уровней общего тестостерона и дегидроэпиандростерон-сульфата (ДГЭА-С) показано лицам с клинической гиперандрогенией;17-гидроксипрогестерона в 8.00 ч утра — при подозрении на ВГКН с поздним началом (СР 1; КР высокое).
При правильной интерпретации результатов определение ТТГ, свободного Т4, пролактина, ФСГ, Е2 и общего тестостерона способствует выявлению наиболее важных причин аменореи. Динамика уровней гормонов более важна, чем абсолютные значения.
Для пациенток с ФГA характерны:
- низкий или в нижнем диапазоне нормальных значений уровень ЛГ;
- концентрация ФСГ в пределах нормы (обычно выше, чем концентрации ЛГ);
- Е2 < 50 пг/мл и прогестерон < 1 нг/мл;
- сохраняется резкое повышение уровней гонадотропинов в ответ на стимуляцию ГнРГ (двух- или трехкратный рост уровней ЛГ и ФСГ по сравнению с исходными).
У женщин, у которых концентрация E2 постоянно < 20 пг/мл, ответ на ГнРГ является единственным признаком, на основании которого можно дифференцировать ФГА от гипогонадотропного гипогонадизма.
При ФГА функция щитовидной железы аналогична наблюдаемой при любом хроническом заболевании, т. е. концентрации ТТГ и свободного T4 находятся в нижнем диапазоне нормы и обычно возвращаются к таковой с увеличением веса и восстановлением психологического статуса. Уровни тестостерона и пролактина находятся в нижнем диапазоне нормы.
При отсутствии признаков гиперандрогении измерение концентрации ФСГ, ЛГ, пролактина, ТТГ и свободного Т4, как правило, обеспечивает достаточную информацию для исключения органических причин аменореи или нерегулярных менструальных циклов, в т. ч. овариальной недостаточности, гиперпролактинемии и дисфункции щитовидной железы (первичных).
Повышенные уровни ФСГ и ЛГ наряду с низким E2 (< 20 пг/мл) и прогестерона (< 1 нг/мл) свидетельствуют о снижении или отсутствии овариального резерва, соответствующего полной или надвигающейся недостаточности яичников. Напротив, высокие уровни ФСГ и ЛГ в сочетании с E2 > 150 пг/мл и прогестероном < 2 нг/мл указывают на пик гонадотропинов в середине менструального цикла.
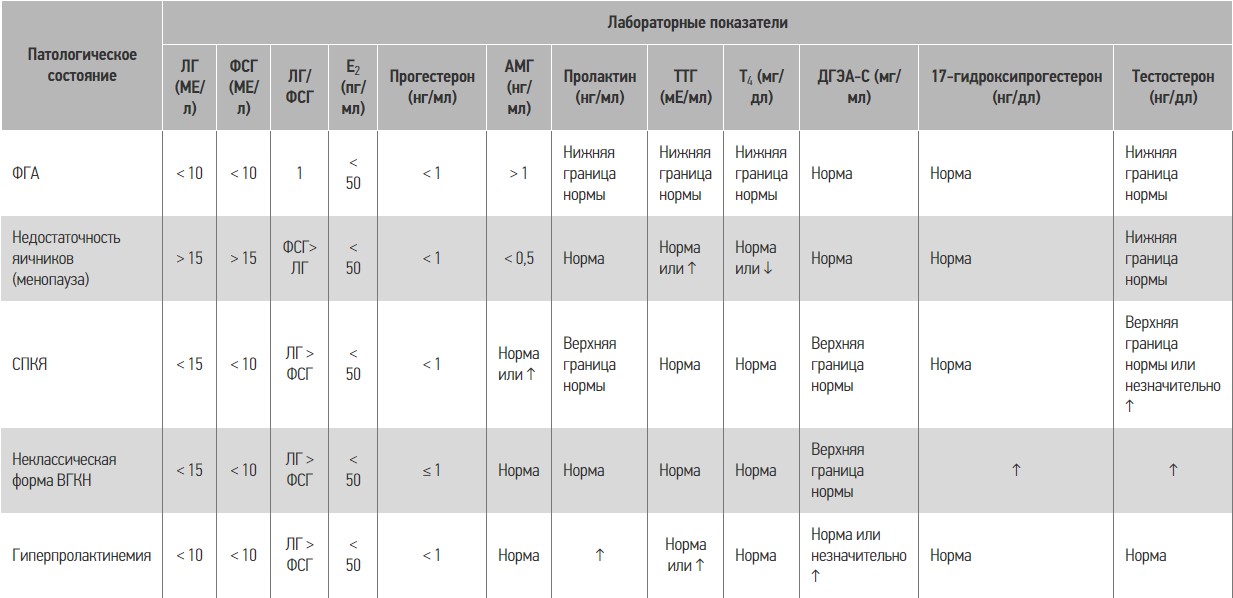
При ФГА уровни ЛГ и ФСГ часто находятся в пределах физиологической нормы, что дезориентирует клиницистов, поскольку при низкой концентрации Е2 соотношение ЛГ/ФСГ может быть повышено при наличии у пациентки СПКЯ. Очень низкие и часто не поддающиеся определению уровни ЛГ и ФСГ свидетельствуют об органической гипоталамической аменорее вследствие генетических мутаций, влияющих на онтогенез и функцию ГнРГ, а также обусловливающих центральные причины (например опухоли гипофиза, гипоталамуса или других отделов головного мозга, а также инфильтративные поражения) (табл.). Оценки базальных уровней гормонов гипофиза обычно достаточно для установления гипопитуитаризма, и тесты со стимуляцией гипофиза часто не определяют причины его гипофункции.
Таблица. Показатели гормональной панели при наиболее частых причинах ановуляции
Оценка функции щитовидной железы и уровня пролактина важна для подростков и женщин с ФГА. Питание, сон, физические упражнения, коитус, стимуляция сосков, обследование молочных желез, лактация и многие медикаменты способствуют повышению уровня пролактина. Наличие у пациентки более выраженной гиперпролактинемии (уровень пролактина в сыворотке > 100 нг/мл) потребует дополнительного обследования, описание которого выходит за рамки данного руководства.
При низком уровне ТТГ следует рассмотреть вопрос о диагностике тиреотоксикоза, особенно в случаях повышения концентрации свободного Т4. Аналогично, если ТТГ высокий, а свободный Т4 низкий или находится в нижнем диапазоне нормы, клиницисты должны учитывать вероятность субклинического или явного гипотиреоза. И наоборот, нормальный или минимально повышенный уровень ТТГ в сочетании с низким свободным Т4 может свидетельствовать о гипотиреозе центрального генеза.
При обследовании на гиперандрогению рекомендуется определить уровни общего или свободного тестостерона, а также концентрацию ДГЭА-С для исключения патологии надпочечников. Некоторые специалисты считают повышение уровня свободного тестостерона наиболее информативным показателем для диагностики СПКЯ. Однако определение абсолютного уровня, который является диагностическим критерием СПКЯ или других причин гиперандрогении, затруднительно; осведомленность врачей относительно возможностей лаборатории имеет первостепенное значение.
Уровни адренальных андрогенов, как правило, выше у женщин с СПКЯ, имеющих нормальный вес по сравнению с таковыми с избыточным весом. Концентрация AMГ в сыворотке является показателем овариального резерва и может быть дополнительным полезным исследованием у женщин с СПКЯ. При ФГА уровень гонадотропинов ниже, чем ожидается при СПКЯ. Аналогично у пациенток с первичной недостаточностью яичников установление диагноза может быть отсрочено, поскольку гипоталамическая аменорея ослабляет секрецию гонадотропинов.
При наличии у женщины признаков вирилизации и/или значительного повышения уровня ДГЭА-С и/или тестостерона (свободного или общего), концентрация 17-гидроксипрогестерона в 8.00 ч утра может служить в качестве исходного показателя для диагностики неклассической формы ВГКН, хотя нагрузочная проба с высокой дозой адренокортикотропного гормона может потребоваться для подтверждения диагноза. Повышение уровня ДГЭА-С значительно выше нормы (> 600 мкг/дл), может свидетельствовать об опухоли надпочечников. У некоторых пациенток с низкодифференцированными опухолями надпочечников может наблюдаться более высокий уровень циркулирующего ДГЭА по сравнению с ДГЭА-С.
При подозрении на синдром Кушинга целесообразно провести исследование содержания свободного кортизола в суточной моче, концентрации кортизола в слюне в ночное время или выполнить ночной подавляющий тест с 1 мг дексаметазона. Если причиной ФГА является стресс, повышение уровня кортизола менее выражено, чем при синдроме Кушинга, а также сохранен циркадный ритм его секреции.
Редко вторичная надпочечниковая недостаточность проявляется в форме повышенной утомляемости и ановуляции, и для ее диагностики может потребоваться тест со стимуляцией адренокортикотропным гормоном.
Аменорея или нерегулярные менструальные циклы могут наблюдаться в клинической картине акромегалии, что сочетается с повышением уровня гормона роста, инсулиноподобного фактора роста и (иногда) концентрации пролактина.
Плохо контролируемый сахарный диабет также может быть причиной олигоменореи или аменореи из-за сниженной активности ГнРГ; диагноз устанавливается на основании повышенного уровня гликированного гемоглобина A1C.
2.5. После исключения беременности пациенткам с ФГА целесообразно провести прогестероновую пробу, чтобы вызвать кровотечение отмены (как показатель хронического воздействия эстрогена) и убедиться в отсутствии причин, препятствующих оттоку крови (СР 2; КР среднее).
2.6. Рекомендуется проведение МРТ головного мозга (с акцентом на область гипофиза и контрастом) подросткам и женщинам с предполагаемой ФГА в сочетании с:
- анамнезом тяжелой или постоянной головной боли;
- персистирующей рвотой (не самоиндуцированной);
- изменением зрения, жаждой или учащенным мочеиспусканием, не связанными с другими причинами;
- очаговыми неврологическими симптомами;
- клиническими признаками и/или результатами лабораторных исследований, которые свидетельствуют о дефиците или избытке гормонов гипофиза (СР 1; КР среднее).
2.7. Целесообразно определение исходной минеральной плотности костей посредством двухэнергетической рентгеновской абсорбциометрии у подростков или женщин с аменореей в течение ≥ 6 мес. Данное обследование следует провести при первом обращении пациенток с анамнезом или подозрением на выраженную недостаточность питания, другие состояния, сопровождающиеся нарушением энергетического обмена, а также хрупкость костей (СР 2; КР среднее).
2.8. В случаях первичной аменореи рекомендуется обследование с целью выявления аномалий мюллерова протока (врожденных или приобретенных). Диагностические опции включают физикальное обследование, провокационный тест с прогестином, УЗИ органов брюшной полости и трансвагинальное и/или МРТ в зависимости от клинической ситуации и предпочтений женщины (СР 2; КР среднее).
2.9. Пациенткам с ФГА на фоне СПКЯ рекомендуется:
- определение исходной минеральной плотности костей посредством двухэнергетической рентгеновской абсорбциометрии у подростков или женщин с аменореей в течение ≥ 6 мес. Данное обследование следует провести при первом обращении пациенток с анамнезом или подозрением на выраженную недостаточность питания, другие состояния, сопровождающиеся нарушением энергетического обмена, а также хрупкость костей (СР 2; КР среднее) и
- клинический мониторинг гиперреактивности для лиц, получавших экзогенные гонадотропины по поводу бесплодия.
Таким образом, в диагностике и дифференциальной диагностике ФГА наиболее значимая роль принадлежит лабораторным методам обследования (сильные рекомендации), что подтверждено доказательными данными высокого уровня.
Обзор подготовила Виктория Лисица
По материалам: C. M. Gordon, K. E. Ackerman, S. L. Berga, J. R. Kaplan et al. Functional Hypothalamic