27 вересня, 2018
Оптимизация лечения пациентов с артериальной гипертензией в сочетании с ишемической болезнью сердца
По материалам научно-практической конференции по семейной медицине «От науки к практике», 26-27 апреля, г. Днепр
 Согласно данным Всемирной организации здравоохранения (2013), около 45% смертей вследствие патологии сердца и около 51% летальных исходов в результате инсульта ассоциированы с артериальной гипертензией (АГ). Особенно часто встречается сочетание АГ и ишемической болезни сердца (ИБС).
Согласно данным Всемирной организации здравоохранения (2013), около 45% смертей вследствие патологии сердца и около 51% летальных исходов в результате инсульта ассоциированы с артериальной гипертензией (АГ). Особенно часто встречается сочетание АГ и ишемической болезни сердца (ИБС).
В связи с этим сегодня существует потребность в систематизации подходов к антигипертензивной терапии у пациентов с ИБС и лечения ИБС у пациентов с АГ. Этим вопросам посвятила свой доклад заведующая кафедрой педиатрии, семейной медицины и клинической лабораторной диагностики ФПО ГУ «Днепропетровская медицинская академия МЗ Украины», доктор медицинских наук Светлана Александровна Шейко.
– Основная цель лечения АГ состоит в снижении риска осложнений и фатальних событий от кардиоваскулярной патологии. В 2017 г. были опубликованы обновленные рекомендации Американской коллегии кардиологов и Американской ассоциации сердца (American College of Cardiology / American Heart Association, ACC/AHA) по АГ, в которых предложена новая классификация АГ (табл.).
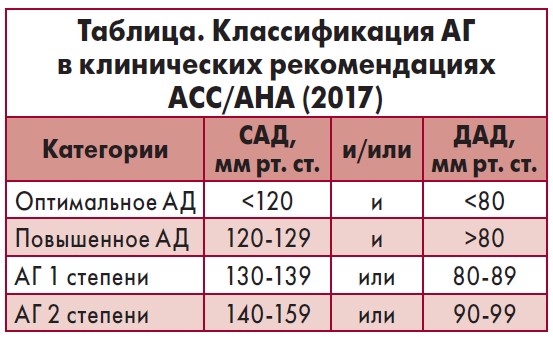 Таким образом, в новых американских рекомендациях уровень САД 130-139 мм рт. ст. (ранее считалось целевым АД) рассматривают как первую степень АГ, которая требует лечения, в то время, когда ранее указанный уровень рекомендовали как целевой. Одним из поводов для пересмотра послужила публикация результатов американского исследования SPRINT (2015), в котором снижение АД ниже рекомендованных уровней ассоциировалось со значительным снижением риска развития сердечно-сосудистых осложнений.
Таким образом, в новых американских рекомендациях уровень САД 130-139 мм рт. ст. (ранее считалось целевым АД) рассматривают как первую степень АГ, которая требует лечения, в то время, когда ранее указанный уровень рекомендовали как целевой. Одним из поводов для пересмотра послужила публикация результатов американского исследования SPRINT (2015), в котором снижение АД ниже рекомендованных уровней ассоциировалось со значительным снижением риска развития сердечно-сосудистых осложнений.
В группе интенсивного контроля АД, где среднее САД составило 121,5 мм рт. ст., общая смертность была на 27% ниже, чем в группе стандартного контроля (среднее САД 134,6 мм рт. ст.).
Результаты исследования SPRINT и других аналогичных работ уже сегодня становятся основой для новых подходов к контролю АГ.
Для лечения АГ на сегодняшний день существует пять равноценных групп антигипертензивных препаратов:
диуретики, β-адреноблокаторы (ББ), антагонисты кальциевых каналов (АКК), ингибиторы ангиотензинпревращающего фермента, блокаторы рецепторов ангиотензина.
В качестве препаратов второй линии могут быть назначены антагонисты минералокортикоидных рецепторов, агонисты имидазолиновых рецепторов, препараты центрального действия (клонидин, метилдопа), прямые ингибиторы ренина (алискирен), прямые (гидралазин) и периферические вазодилататоры.
В рекомендациях ESC/ESH 2013 г. у лиц с низким или средним риском сердечно-сосудистых событий, а также относительно невыским уровнем АД может быть назначена монотерапия. При значительном повышении АД, высоком или очень высоком кардиоваскулярном риске комбинированную антигипертензивную терапию следует назначать уже на старте лечения.
Препаратами выбора для лечения АГ у больных с ИБС являются ББ, позволяющие эффективно контролировать АД, снижать потребность миокарда в кислороде и улучшать прогноз у данного контингента больных. В большинстве случаев предпочтение отдается комбинированной антигипертензивной терапии, при этом из рациональных комбинаций у больных с сочетанием АГ и ИБС можно назначать комбинацию ББ и дигидропиридинового АКК, потенцирующая антигипертензивный и антиишемический эффекты.
Именно такую фиксированную комбинацию представляет собой препарат Алотендин, который содержит бисопролол (5 или 10 мг) и амлодипин (5 или 10 мг). Обе молекулы в комбинации имеют обширную доказательную базу эффективности и безопасности.
Бисопролол – селективный ББ, эффективность которого была подтверждена в исследованиях CIBIS II, CIBIS III, BISOMET, BIMS. Амлодипин – эталонный на сегодняшний день АКК, который продемонстрировал влияние на прогноз у пациентов с кардиоваскулярной патологией в исследованиях ALLHAT, VALUE, CAPE, TOMHS, PREVENT, CAMELOT.
В фиксированной комбинации препарата Алотендин амлодипин и бисопролол дополняют действия друг друга, что обеспечивает синергичный гипотензивный эффект. Бисопролол снижает тонус симпатической нервной системы и ренин-ангиотензин-альдостероновой системы, амлодипин имеет прямое вазодилатирующее влияние на гладкие мышцы сосудов. Эти механизмы способствуют снижению общего периферического сопротивления сосудов, обеспечивают взаимодополняющее снижение АД и риска кардиоваскулярных осложнений.
В исследованиях показано, что фиксированная комбинация бисопролола и амлодипина была достоверно более эффективной в отношении влияния на переносимость физических нагрузок, чем амлодипин и бисопролол по отдельности в монотерапии у пациентов с ИБС. Как бисопролол, так и амлодипин относятся к первой линии препаратов для лечения АГ, поэтому их комбинация оптимальна для лечения коморбидных пациентов, имеющих АГ и ИБС.
На клинической базе нашей кафедры мы провели собственное исследование, целью которого стало изучение клинической эффективности комбинированного препарата Алотендин у пациентов с АГ в сочетании с ИБС при стабильной стенокардии напряжения.
В исследование включили 78 пациентов с эссенциальной АГ II стадии в сочетании с ИБС, стенокардией напряжения II-III функционального класса в возрасте 52-78 лет (средний возраст составил 69,3±4,1 лет).
Пациенты были разделены на три группы – основную и две контрольные. Пациенты основной группы (n=26) получали терапию препаратом Алотендин 5 мг / 5 мг, в контрольной группе № 1 (n=26) – бисопролол 5 мг/сут, в контрольной группе № 2 (n=26) – амлодипин 5 мг/сут.
В рамках исследования всем пациентам проводили общеклиническое обследование, электрокардиографию (ЭКГ) и суточный мониторинг ЭКГ (с обязательной оценкой маркеров ишемии – амплитуды и продолжительности депрессии сегмента ST), суточный мониторинг АД, эхокардиографию, лабораторные исследования.
Критериями исключения служили атриовентрикулярная блокада 2-3 степени, синоатриальная блокада, брадикардия, гемодинамически значимый митральный или аортальный стеноз, гиперчувствительность к препарату по данным анамнеза, выраженная печеночная и почечная недостаточность по данным лабораторных тестов, психические paccтройства, острые инфекционные заболевания, а также острые формы ИБС (инфаркт миокарда, нестабильная стенокардия).
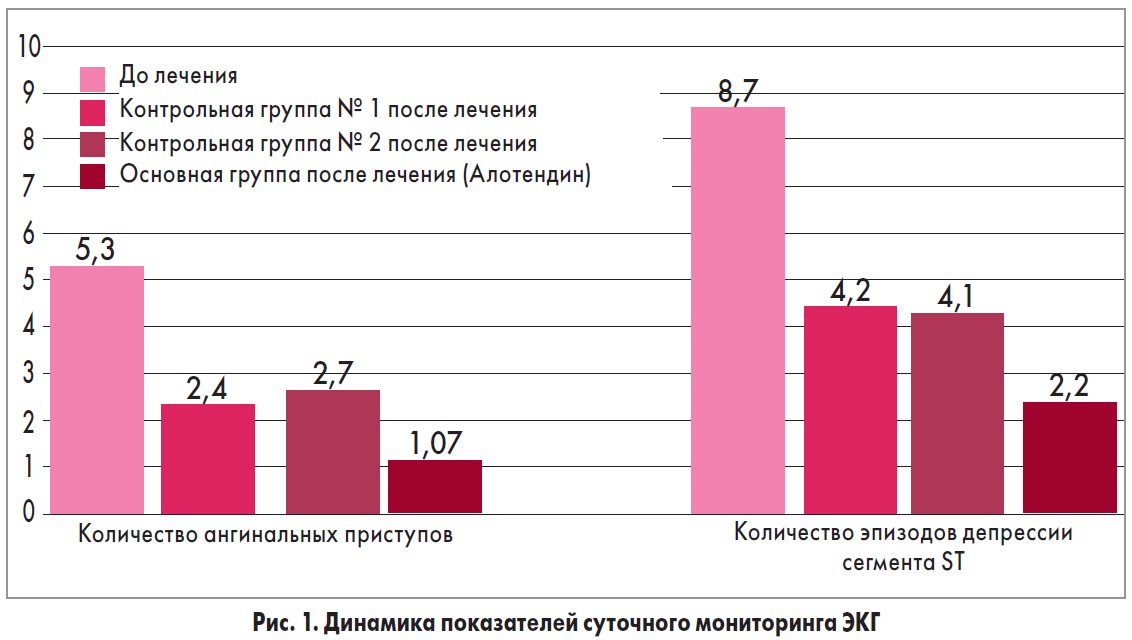
В результате проведенной терапии у всех пациентов сократилось количество ангинальных приступов (рис. 1). До лечения среднее количество приступов загрудинной боли составляло 5,3 р/сут. После лечения у пациентов контрольной группы № 1 этот показатель составил 2,4; контрольной группы № 2 – 2,7; основной группы – 1,07.
Отличия между группами были статистически достоверны. Количество эпизодов депрессии сегмента ST, по данным мониторирования ЭКГ, также различалось. До терапии этот показатель составлял в среднем 8,7 р/сут. После проведенного лечения количество эпизодов ишемии в контрольной группе № 1 снизилось до 4,2; в контрольной группе № 2 – до 4,1; в основной группе – до 2,2.
Положительная динамика на фоне проводимой терапии отразилась и на суммарной суточной продолжительности ишемических эпизодов, которая до лечения составляла в среднем 320,5 с/сут. Так, после лечения бисопрололом этот показатель снизился до 139,2, амлодипином – до 144,1, фиксированной комбинацией Алотендин – до 101,2.
После проведенного лечения у всех пациентов достоверно снизились уровни САД и ДАД. Достижение целевых цифр АД было зарегистрировано во всех группах, однако наиболее высоким этот показатель был в группе Алотендина. Целевого уровня САД достигли 64,1% пациентов, принимавших бисопролол, 62,3% – амлодипин, 68,7% – Алотендин. Целевого ДАД достигли 94% лиц, принимавших амлодипин, 95% – бисопролол и Алотендин.
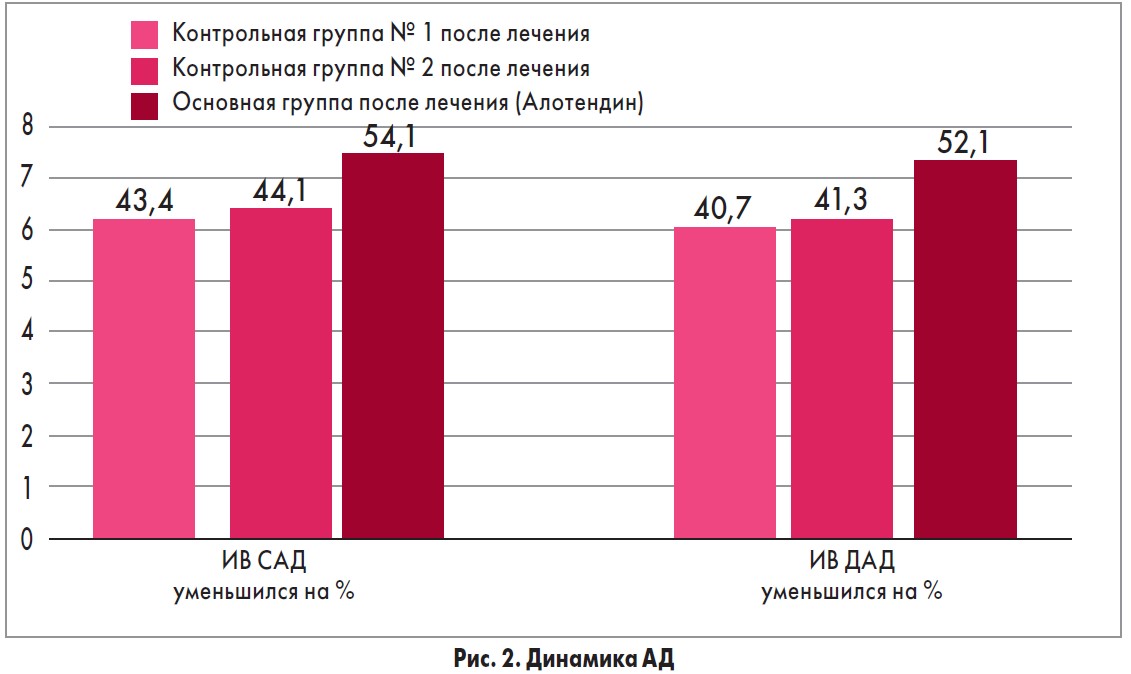
По данным суточного мониторинга АД среднесуточное САД снижалось на 25,4% у пациентов, принимавших бисопролол, 24,3% – амлодипин; на 35,4% – Алотендин. Индекс времени (ИВ) САД и ДАД снижался во всех исследуемых группах: в группе бисопролола (на 43,4 и 40,7%), амлодипина (на 44,1 и 41,3%) и Алотендина (на 54,1 и 52,1% соответственно) (рис. 2).
Результаты проведенного нами исследования указывают на то, что применение препарата Алотендин у пациентов с АГ и ИБС с высоким кардиоваскулярным риском обладает существенным антиишемическим эффектом в сочетании с выраженным антигипертензивным действием.
Нормализация показателей суточного мониторирования АД у пациентов с высоким риском кардиоваскулярных осложнений является значимым положительным результатом, что отражается на отдаленном прогнозе заболевания и на вероятности развития осложнений. Фиксированная комбинация бисопролола и амлодипина (Алотендин) обеспечивает высокую приверженность к лечению и благодаря нескольким вариациям дозировок дает возможность подбора индивидуального лечения каждому пациенту.
Подготовила Мария Марчук
СПРАВКА «ЗУ»
Согласно рекомендациям Рабочей группы по лечению АГ Европейского общества гипертензии (European Society of Hypertension, ESH) и Европейского общества кардиологов (European Society of Cardiology, ESC) 2018 года, артериальное давление (АД) классифицируется на оптимальное (120/80 мм рт. ст.), нормальное (120-129/80-84 мм рт. ст.), высокое нормальное (130-139/85-89 мм рт. ст.).
При значениях АД выше 140/90 мм рт. ст. имеет место АГ (1 стадия – 140-159/90-99 мм рт. ст., 2 стадия – 160-179/100-109 мм рт. ст., 3 стадия – >180/110 мм рт. ст.). У пациентов с очень высоким риском развития сердечно-сосудистых событий рекомендуется начинать медикаментозную терапию даже при высоком нормальном АД.
В соответствии с новыми рекомендациями пациентам моложе 65 лет целесообразно снижать уровень систолического АД (САД) до 130 мм рт. ст. и ниже (при хорошей переносимости, но не ниже 120 мм рт. ст.), диастолического АД (ДАД) – до 70-80 мм рт. ст. Пациентам старше 65 лет САД следует снижать до 130-140 мм рт. ст., ДАД – до 70-80 мм рт. ст.
СПРАВКА «ЗУ»
В новых рекомендациях ESH и ESC (2018) монотерапия может быть рекомендована только пациентам с АГ 1 степени с низким риском сердечно-сосудистых событий, лицам старше 80 лет или очень ослабленным больным. Во всех других случаях
целесообразно сразу рекомендовать фиксированную комбинацию двух антигипертензивных препаратов.
Медична газета «Здоров’я України 21 сторіччя» № 15-16 (436-437), серпень 2018 р.