3 жовтня, 2018
Хронічна хвороба нирок і гіперурикемія: можливості уратзнижувальної терапії
Хронічна хвороба нирок (ХХН) є ключовим фактором несприятливого прогнозу багатьох неінфекційних патологій, зокрема кардіоваскулярних захворювань і цукрового діабету. Небезпека ХХН пояснюється не лише прогресуванням хвороби нирок до термінальної стадії, а й ускладненнями внаслідок ниркової недостатності та підвищеного ризику судинних подій.
Захворюваність і смертність, зумовлені ХХН, можна попередити шляхом раннього виявлення та призначення ефективної терапії, спрямованої на сповільнення подальшого погіршення ниркової дисфункції та профілактику її ускладнень. Останніми роками все більше уваги привертає підвищений рівень сечової кислоти (СК) в крові (гіперурикемія) як фактор ризику розвитку та прогресування ХХН.
Сечова кислота – це слабка органічна кислота, яка у фізіологічних умовах представлена переважно у вигляді натрієвої солі. У вищих приматів СК є кінцевим продуктом метаболізму зайвих пуринових нуклеотидів. На відміну від інших ссавців у людини відсутній фермент уриказа, що перетворює СК на алантоїн. Корисні ефекти СК, якот здатність зв’язувати шкідливі вільні радикали, може мати еволюційні переваги.
З іншого боку, підвищені рівні СК можуть призводити до кристалізації уратів і до розвитку асоційованих ускладнень, зокрема сечокам’яної хвороби та подагри. Також з’являється все більше доказів того, що гіперурикемія негативно впливає на стан кардіоваскулярної системи та нирок незалежно від утворення кристалів [1].
Взаємозв’язок між гіперурикемією та ХХН
У пацієнтів з ХХН зазвичай спостерігається підвищення рівнів СК в крові. На користь того, що гіперурикемія є причиною, а не наслідком ХХН, свідчить такий факт: після поправки на вік, стать, артеріальний тиск, діабет та швидкість клубочкової фільтрації (ШКФ) сироватковий рівень СК >7,2 мг/дл асоціюється з потовщенням стінок і гіалінозом ниркових артерій [1].
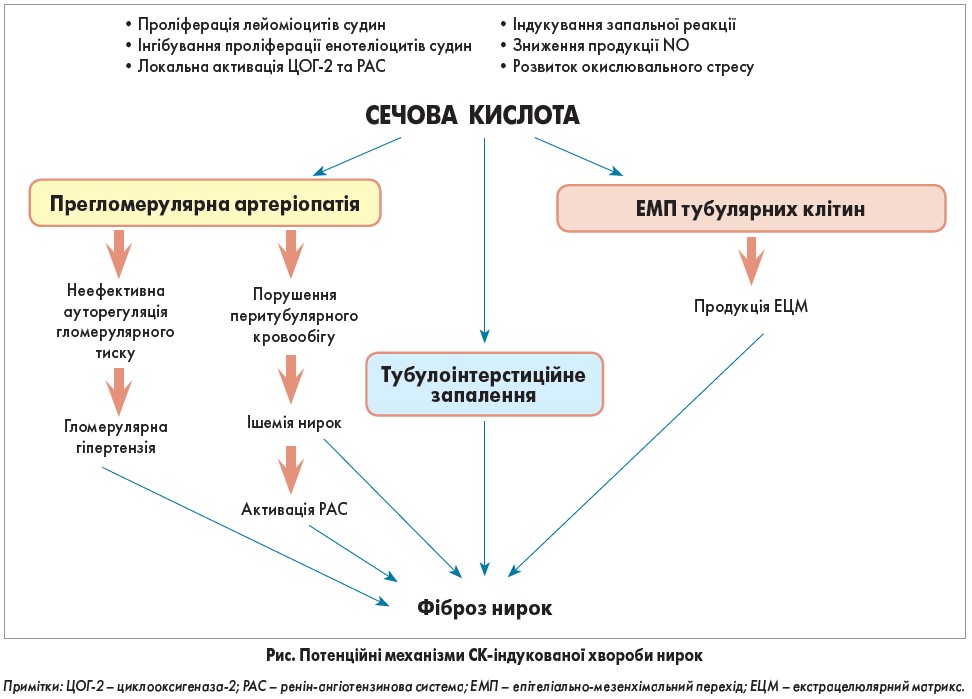 У доклінічних дослідженнях було встановлено, що гіперурикемія спричиняє ушкодження нирок шляхом множинних кристалнезалежних механізмів, які включають вазоконстрикцію ниркових артерій унаслідок ендотеліальної дисфункції, запалення й активації ренінангіотензинової системи (рис.). Гіперурикемія також супроводжується артеріолопатією, тубулоінтерстиційним фіброзом і запаленням паренхіми нирок.
У доклінічних дослідженнях було встановлено, що гіперурикемія спричиняє ушкодження нирок шляхом множинних кристалнезалежних механізмів, які включають вазоконстрикцію ниркових артерій унаслідок ендотеліальної дисфункції, запалення й активації ренінангіотензинової системи (рис.). Гіперурикемія також супроводжується артеріолопатією, тубулоінтерстиційним фіброзом і запаленням паренхіми нирок.
Дані більшості епідеміологічних дослідження вказують на те, що СК є важливим незалежним фактором розвитку і прогресування ХХН як у хворих на діабет, так і в пацієнтів без діабету. Негативний вплив гіперурикемії на нирки є більш вираженим у країнах західного світу порівняно зі східними державами, ймовірно, через особливості харчування [1].
Крім ХХН, гіперурикемія також може призводити до гострого ушкодження нирок (ГУН). У популяційному дослідженні за участю понад 11 тис. пацієнтів сироваткова концентрація СК >5,0 мг/дл незалежно асоціювалася з ризиком госпіталізації з приводу ГУН. З кожним підвищенням рівня СК на 1 мг/дл понад 5 мг/дл ризик ГУН збільшувався на 16% [1].
Ефекти зниження рівнів СК
Гіперурикемія є важливим фактором ризику прогресування ниркової дисфункції, артеріальної гіпертензії, метаболічного синдрому і цукрового діабету, тому зниження рівнів СК є раціональною профілактичною і терапевтичною стратегією. Найбільш застосовуваними уратзнижувальними препаратами сьогодні є алопуринол і фебуксостат.
У серії невеликих досліджень вивчали вплив інгібітора ксантиноксидази алопуринолу на ниркову функцію. Метааналіз цих досліджень надав неоднозначні результати. У пацієнтів з ХХН та в осіб без ХХН на момент включення СКзнижувальна терапія не впливала на ШКФ порівняно з контролем у 5 дослідженнях (n=346), але в 3 дослідженнях (n=130) попереджувала підвищення сироваткового рівня креатиніну.
В іншому метааналізі 19 рандомізованих досліджень за участю пацієнтів із ХХН 35 стадії лікування алопуринолом асоціювалося зі зниженням рівнів СК і артеріального тиску, а також з вищою ШКФ порівняно з контролем. Утім, в обох метааналізах мала місце значна гетерогенність досліджень стосовно дизайну, тривалості спостереження і препаратів порівняння [1].
Фебуксостат – сучасний непуриновий селективний інгібітор ксантиноксидази. Препарат схвалений для лікування хронічної гіперурикемії у пацієнтів із захворюваннями, що супроводжуються відкладанням уратних кристалів, зокрема за наявності в анамнезі тофусів та/або подагричного артриту. Метааналіз 15 рандомізованих контрольованих досліджень (загалом 7245 пацієнтів) показав, що серед 5 уратзнижувальних препаратів (алопуринол, бензбромарон, фебуксостат, пеглогліказа та пробенецид) найкращі профілі ефективності та безпеки має фебуксостат [2].
Фебуксотат метаболізується переважно в печінці шляхом глюкуронування, і лише 16% прийнятої дози ексретується в незміненому вигляді нирками. Завдяки цьому ШКФ практично не впливає не фармакокінетику препарату, що дозволяє безпечно застосовувати його в пацієнтів з низькою ШКФ.
У проспективному подвійному сліпому рандомізованому плацебоконтрольованому дослідженні FEATHER вивчали здатність фебуксостату сповільнювати прогресування ХХН [3]. Дорослих пацієнтів (n=467) з ХХН 3 стадії (ШКФ 3060 мл/хв/1,73 м2) та безсимптомною гіперурикемією (СК 7,110,0 мг/дл) розподілили 1:1 для прийому фебуксостату або плацебо протягом 108 тиж. Первинною кінцевою точкою були річні зміни ШКФ. Крім того, визначали зміни ШКФ та сироваткових рівнів СК після 24, 48, 72 та 108 тиж лікування.
Уже після 4 тиж лікування сироваткові концентрації СК в групі фебуксостату зменшилися до 6,0 мг/дл з подальшим зниженням до 4,2 мг/дл після 12 тиж і збереженням цього рівня до завершення спостереження. Концентрації СК знизилися до ≤6,0 мг/мл принаймні один раз протягом дослідження в 96,8% пацієнтів групи фебуксостату та у 18,5% хворих групи плацебо.
Середньорічна динаміка ШКФ становила +0,23±4,48 мл/хв/1,73 м2 у групі фебуксостату та 0,47±4,48 мл/хв/1,73 м2 у групі плацебо. Аналіз підгруп показав, що перевага фебуксостату щодо підтримання ШКФ найбільше проявлялася у пацієнтів без протеїнурії (різниця 1,79; р=0,005) та у хворих із сироватковою концентрацією креатиніну, нижчою за середню (різниця 1,76; р=0,009). Частота подагричного артриту була значно нижчою в групі фебуксостату порівняно з відповідним показником у групі плацебо (0,91 vs 5,86%; р=0,007). Додатковим корисним ефектом фебуксостату стало зниження систолічного і діастолічного артеріального тиску відповідно на 1,2 та 3,3 мм рт. ст. порівняно з плацебо.
Загальна частота небажаних подій у дослідженні FEATHER була низькою і зіставною в обох групах лікування. Абсолютна кількість таких подій, як зниження ШКФ, прояви гіперчутливості (наприклад, висип), печінкова дисфункція, кардіоваскулярні розлади (зокрема, інфаркт міокарда) та інсульт, була нижчою в групі фебуксостату. Варто зауважити, що протягом всіх 108 тиж лікування не спостерігали жодних небажаних подій, специфічних для фебуксостату.
Нещодавно у Мюнхені (Німеччина) на конгресі Європейського товариства кардіології (ESC) були представлені результати дослідження FREED, у якому вивчалася здатність фебуксостату попереджувати ниркові та судинні події [4]. Пацієнтів (n=1070) з гіперурикемією (СК >79 мг/дл) і наявними факторами цереброваскулярного, кардіоваскулярного або ниркового ризику (наприклад, діабет, артеріальна гіпертензія, ниркова дисфункція і т. ін.) рандомізували 1:1 для прийому фебуксостату або традиційної терапії на додаток до модифікації способу життя. Початкова доза фебуксостату становила 10 мг/добу; за умови переносимості її можна було підвищувати до 40 мг/добу. У групі традиційної терапії для зниження рівнів СК застосовували алопуринол 100 мг. Загальна тривалість лікування дорівнювала 36 міс.
Первинна кінцева точка, яка складалася з усіх випадків церебральних, кардіоваскулярних, ниркових подій та смерті з будьяких причин, була відзначена у 23% пацієнтів групи фебуксостату порівняно з 29% в групі без фебуксостату, що відповідає статистично значимому зниженню ризику на 25%.
Хронічна хвороба нирок вважається глобальною проблемою охорони здоров’я, що потребує нових ефективних стратегій ведення. З огляду на продемонстрований взаємозв’язок між гіперурикемією та ХХН перспективним напрямом профілактики та лікування хвороби нирок у пацієнтів з підвищеними сироватковими рівнями СК є уратзнижувальна терапія. Найсучасніші дані, отримані у дослідженнях FEATHER та FREED, свідчать, що застосування з цією метою фебуксостату може не лише сповільнювати зниження ниркової функції, а й забезпечувати захисний ефект щодо розвитку позаниркових судинних ускладнень.
Література
1. Mende C. Management of Chronic Kidney Disease: The Relationship Between Serum Uric Acid and Development of Nephropathy. Adv Ther. 2015; 32: 11771191.
2. Li S., Yang H., Guo Y. et al. Comparative efficacy and safety of uratelowering therapy for the treatment of hyperuricemia: a systematic review and network metaanalysis. Sci Rep. 2016; 6: 33082.
3. Kimura K., Hosoya T., Uchida S. et al. Febuxostat Therapy for Patients With Stage 3 CKD and Asymptomatic Hyperuricemia: A Randomized Trial. Am J Kidney Dis. 2018 Aug 31. pii: S02726386(18)308345 [Epub ahead of print].
4. Kojima S. et al. Hot Line Session 4. Presented at: European Society of Cardiology Congress; Aug. 2529, 2018; Munich.
Підготував Олексій Терещенко
Медична газета «Здоров’я України 21 сторіччя» № 17 (438), вересень 2018 р.


