8 жовтня, 2018
Артеріальна гіпертензія: діагностика, немедикаментозні заходи
Імплементація національного фінського клінічного протоколу у практику і викладання сімейної медицини на додипломному рівні
У статті проаналізовані актуальні аспекти доцільності впровадження в практику викладання дисципліни «загальна практика – сімейна медицина» на етапі додипломної освіти загальних положень європейських клінічних протоколів первинної медичної допомоги (Фінляндія) щодо артеріальної гіпертензії (АГ), алгоритмів клініко-лабораторної та інструментальної діагностики, немедикаментозних заходів ведення хворого на АГ.
АГ, за визначенням ВООЗ, являє собою синдром постійно підвищеного систолічного та/або діастолічного артеріального тиску (АТ) [1, 3]. АГ становить серйозну медико-соціальну проблему внаслідок високого рівня смертності, інвалідизації, а також у зв’язку з високим рівнем захворюваності. У 2015 р. АГ складала 122 на 100 тис. населення у Тернопільській області; 112 на 100 тис. – у Києві. Загалом в Україні налічується 9,7 млн хворих на АГ (не враховуючи Крим та анексовані території Донецької та Луганської областей). Внаслідок високої медико-соціальної значущості АГ у практиці лікаря первинної медичної допомоги (ПМД) викладання цієї теми у межах програми додипломної освіти становить надважливу проблему [2, 4].
Викладання триває упродовж 6 років на різних кафедрах, починаючи з теоретичних засад на молодших курсах і практичних аспектів, які відпрацьовуються упродовж освоєння клінічних дисциплін. Однак значущість формування чіткого структурованого знання цієї нозології та її клініко-діагностично-лікувальних аспектів на рівні ПМД важко переоцінити. Саме на етапі ПМД має відбуватися раннє виявлення АГ, проведення диференціальної діагностики, оцінка лабораторно-інструментальних параметрів, формуватися план ведення хворого із визначенням маршруту у різних клінічних ситуаціях, визначатися і контролюватися програма лікування і профілактики [1, 2].
Відповідно до рекомендацій МОЗ України все більш активно у клінічній практиці використовуються європейські та інші (американські, канадські та ін.) клінічні протоколи, що розроблені у передових цивілізованих країнах світу на основі доказових стандартів, які існують у медичній науці і практиці останніми роками. Це повинно стосуватись і процесу викладання дисципліни «загальна практика – сімейна медицина». На кафедрі первинної медико-санітарної допомоги та загальної практики – сімейної медицини Тернопільского медичного університету ім. І. Я. Горбачевського планується використовувати фінські клінічні протоколи для ПМД, які є у переліку рекомендованих МОЗ.
Протоколи Фінляндії є чіткими, структурованими, зрозумілими для менталітету лікарів України [5-8, 9]. Важливим є той факт, що запит на використання саме цих протоколів надійшов від лікарів-практиків центра ПМД м. Тернополя, який є клінічною базою кафедри.
Важливим етапом засвоєння плану ведення хворого на АГ на етапі ПМД є виклад основних положень стосовно АГ, необхідних до реалізації у практику: визначити фактори ризику, супутні захворювання та обчислити загальний ризик серцево-судинних захворювань з метою його зменшення; мотивувати пацієнта змінити спосіб життя, що може знизити АТ і зменшити інші фактори ризику; виключити вторинну гіпертонію; лікування препаратом рекомендується, якщо, незважаючи на спосіб життя, рівень систолічного АТ ≥140 мм рт. ст. або діастолічний рівень АТ ≥90 мм рт. ст., виміряний під час огляду лікаря, а рівень домашніх вимірів або денний рівень амбулаторного моніторингу АТ ≥135/85 мм рт. ст.; метою лікування є зменшення систолічного АТ нижче 140 мм рт. ст. і діастолічного тиску до рівня нижче 90 мм рт. ст. (домашні виміри <135/85 мм рт. ст.). Для людей віком від 80 років цільовий рівень АТ становить <150/90 мм рт. ст. (домашні виміри <140/85 мм рт. ст.). Межі зменшення АТ нижчі, якщо пацієнт має діабет або ниркову хворобу.
За фінським протоколом [9] чітко засвоюються загальні дефініції щодо АТ: підвищення АТ провокує серцево-судинну захворюваність і збільшує смертність безвідносно до рівня значущості; порогове значення для діагностики гіпертензії вважається 140/90 мм рт. ст., що відповідає домашньому вимірюванню 135/85 мм рт. ст.; оптимальний АТ нижче 120/80 мм рт. ст. (домашнє вимірювання <120/75 мм рт. ст.); нормальний АТ нижче 130/85 мм рт. ст. (домашнє вимірювання <125/80 мм рт. ст.); задовільний (високий нормальний) діапазон АТ становить 130-139/85-89 мм рт. ст. (домашнє вимірювання 125-134/80-84 мм рт. ст.); ізольована систолічна гіпертензія означає систолічний АТ ≥140 мм рт. ст., а діастолічний АТ <90 мм рт. ст.
Протокол вимагає дотримуватися такого алгоритму вимірювання АТ: тиск можна виміряти або за допомогою ртутного сфигмоманометра або перевіреного автоматичного пристрою; вимірювання проводиться на правій або лівій руках пацієнта у сидячому положенні; у разі виникнення діагностованої гіпертонії АТ вимірюється з обох рук для виявлення можливих відмінностей; якщо різниця в показаннях є значною (понад 10 мм рт. ст.), рука з вищими показниками повинна бути використана для майбутнього моніторингу АТ; домашній та амбулаторний 24-годинний моніторинг АТ здійснюється з використанням недомінуючої руки; пропонуються правила вибору правильної манжети. Для виявлення ортостатичної гіпотонії також вимірюється АТ, особливо у літніх пацієнтів і діабетиків, причому відразу, як пацієнт встав, лежачи і знову через 2 хвилини після стояння.
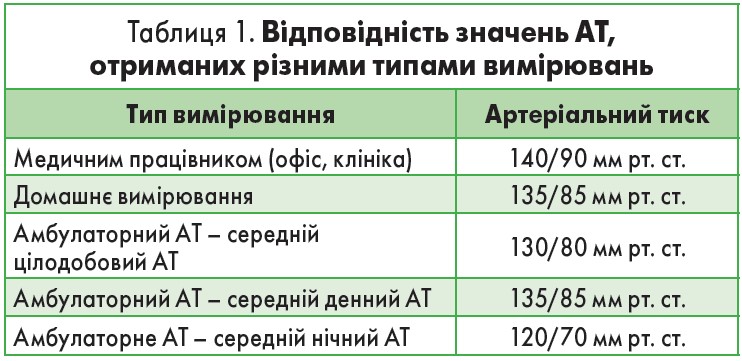 Важливим етапом протоколу є встановлення рівня АТ пацієнта. Діагноз гіпертензії ґрунтується на вимірах АТ, проведених у лікаря (середнє значення – 4 подвійні вимірювання, проведені в різні дні) та вдома (середні подвійні вимірювання, проведені вранці та вечорами від 4 до 7 діб) або за рівнями АТ за допомогою амбулаторного 24-годинного моніторингу. Д
Важливим етапом протоколу є встановлення рівня АТ пацієнта. Діагноз гіпертензії ґрунтується на вимірах АТ, проведених у лікаря (середнє значення – 4 подвійні вимірювання, проведені в різні дні) та вдома (середні подвійні вимірювання, проведені вранці та вечорами від 4 до 7 діб) або за рівнями АТ за допомогою амбулаторного 24-годинного моніторингу. Д
ля визначення відповідності значень АТ, отриманих різними типами вимірювань, рекомендовано користуватися табл. 1. Графік подальшого спостереження за новим пацієнтом визначається на основі встановленого рівня АТ. Вимірювання вдома проводиться в сидячому положенні за допомогою автоматичного пристрою на плечі; два заміри виконуються як вранці, так і ввечері упродовж 4-7 днів. Рівень домашнього АТ визначається шляхом обчислення середнього значення ранкових і вечірніх показників. Дані, отримані упродовж перших 4 днів, достатні для оцінки необхідності терапії.
24-годинний амбулаторний моніторинг АТ може бути показаний для дослідження ефективності лікування препаратами (щонайменше 3 препаратами, що використовуються), гіпотензивних епізодів під час лікування, пароксизмального збільшення або зниження АТ, нічного АТ або значної розбіжності між вимірами у себе вдома і в клініці.
Для гіпертензії притаманне явище підвищення АТ у пацієнта, коли вимірюється лікарем або медсестрою в клініці (офісі), а домашні показники АТ або денні амбулаторні показники АТ перебувають у межах норми. Синдром білого халата може бути предиктором розвитку стійкої гіпертонії та вимагає регулярного спостереження для оцінки потреби в лікуванні препаратами. Рішення щодо лікування грунтуються як на домашніх АТ, так і на амбулаторних вимірюваннях АТ та на факторах ризику пацієнта.
При псевдогіпертензії АТ підвищений і погано реагує на ліки, але пошкодження органа-мішені не відбувається. Хворі, як правило, є літніми людьми. Псевдогіпертензія викликана кальцинацією плечової артерії. Вимірювання АТ за вихідними значеннями зовнішньої манжети часто помилково перевищують реальний внутрішньоартеріальний тиск. У такому разі звернення до спеціаліста, який підтверджує діагноз, часто буває виправданим.
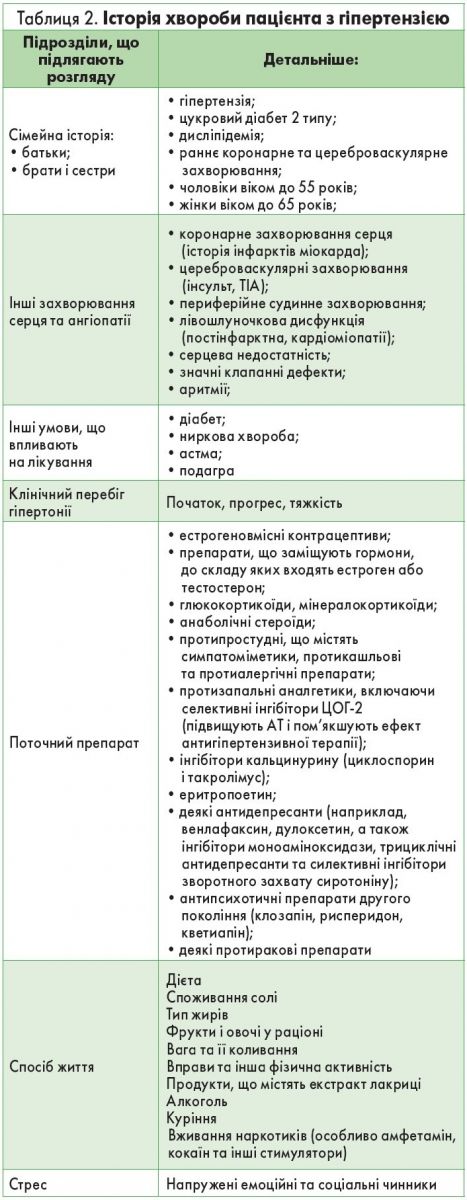 Клінічний протокол, за яким працюють фінські медики на етапі ПМД, рекомендує такі початкові дослідження. Пацієнтові з високим АТ треба пройти базові обстеження, а також оцінку факторів ризику серцево-судинних захворювань, загального серцево-судинного ризику та пошкодження органів-мішеней. Результати оцінки разом із рівнем АТ використовуються для планування лікування.
Клінічний протокол, за яким працюють фінські медики на етапі ПМД, рекомендує такі початкові дослідження. Пацієнтові з високим АТ треба пройти базові обстеження, а також оцінку факторів ризику серцево-судинних захворювань, загального серцево-судинного ризику та пошкодження органів-мішеней. Результати оцінки разом із рівнем АТ використовуються для планування лікування.
Заповнюється уніфікована історія хвороби пацієнта з гіпертонією (табл. 2).
Фізичне обстеження складається з аускультації серця і легенів, артерій сонної артерії, черевної артерії, ниркової артерії, стегнової артерії); пальпації артерій (радіальна, черевна, стегнова, тильна стопи та задньогомілкова) і живота (печінка та нирки), визначення наявності набряків на ногах; визначення ваги, зросту, індексу маси тіла (ІМТ), об’єму талії; дослідження очного дна, якщо діастолічний АТ перевищує 120 мм рт. ст. (найбільш показово – фото очного дна).
Лабораторні та інструментальні дослідження містять у собі визначення таких параметрів: креатинін плазми та розрахункова швидкість клубочкової фільтрації (ШКФ); калій (гіпокаліємія – первинний гіперальдостеронізм) і натрій; загальний аналіз крові з кількістю тромбоцитів, глюкози в крові натще, загальний рівень холестерину в плазмі крові, HDL-холестерин, холестерин ЛПНП та тригліцериди; біохімічний аналіз сечі (білок, гемоглобін) та співвідношення сечі альбумін/креатинін; мікроальбумінурія є ранньою ознакою ураження нирок; мікроальбумінурія: співвідношення альбуміну/креатиніну в сечі 3-30 мг/ммоль або альбумін за 24 години збору сечі 30-300 мг/24 год; протеїнурія (макроальбумінурія): співвідношення сечі альбумін/креатинін >30 мг/ммоль або 24-годинна сеча – альбумін >300 мг/24 год; аналізи сечі часто не виявляють мікроальбумінурії; вони дають позитивний результат (+), коли концентрація альбуміну становить 200-300 мг/л.; визначення у плазмі NT-proBNP (при підозрі на серцеву недостатність).
Також до цього алгоритму додають такі дослідження: електрокардіографічна (ЕКГ) діагностика для виявлення гіпертрофії лівого шлуночка (ГЛШ); рентген грудної клітки (при підозрі на серцеву недостатність); ехокардіографія у разі потреби (якщо ЕКГ тяжко інтерпретувати, або непридатна для оцінки ГЛШ, або серцева недостатність невідомого походження, невстановлений клапанний дефект, фібриляція передсердь, раніше не досліджувана чи інша значима аритмія); ультрасонографія нирок, якщо показана (якщо ШКФ <30 мл/хв або у пацієнта є протеїнурія (у сечі альбумін >300 мг/24 год); при підозрі на вторинну гіпертензію проводять дослідження за протоколами етіологічного захворювання та місцевими протоколами; також можна проконсультуватися з вузьким фахівцем, якщо це необхідно; тиреотропний гормон і вільний Т4 (захворювання щитоподібної залози); плазмовий ренін та альдостерон (вранці після 30-хвилинного відпочинку у ліжку) при гіпокаліємії; короткий тест з 1,5 мг дексаметазону (синдром Кушинга); 24-годинна сеча; метанефрин і норметанефрин плазми (феохромоцитома); іонізований кальцій плазми (гіперпаратиреоз).
У протоколі чітко визначені показання для направлення до спеціаліста: гіпертонічні невідкладні стани – лікуються за стандартами невідкладної допомоги; підозра на вторинну гіпертензію; молодий пацієнт (до 30 років); систолічний АТ більше 220 мм рт. cт. або діастолічний АТ більше 120 мм рт. cт.; АГ з раптовим початком або швидким прогресуванням; лікувальні потреби не задовольняються навіть потрійною або 4-компонентною медикаментозною терапією; ознаки або симптоми, що вказують на вторинні причини гіпертонічної хвороби; істотні пошкодження органів-мішеней (ГЛШ, альбумінурія, інструментальні висновки); порушення нирок; гіпокаліємія без діуретиків; сильна підозра на псевдогіпертензію; труднощі при підборі терапії; гіпертензія під час вагітності.
Наступні підрозділи протоколу присвячені алгоритмам ведення хворих на АГ, які мають достатній рівень доказовості (РД).
Чітко відпрацьовані складові немедикаментозного лікування: підвищений АТ може бути зменшений за рахунок обмеження споживання солі (РД А) – рекомендація полягає в тому, щоб зменшити споживання солі в їжі до рівня нижче 5 г на добу (Na <2000 мг/добу), підвищує ефективність інгібіторів ангіотензинперетворюючого ферменту, блокаторів рецепторів ангіотензину, бета-блокаторів та діуретиків; збільшення споживання овочів, фруктів, ягід та цільнозернових продуктів; адекватне споживання калію: жінки >3100 мг/добу та чоловіки >3500 мг/добу; достатній щоденний прийом кальцію (РД А) з молочних продуктів (без жиру або з низьким вмістом жиру); якщо необхідно, суплементація кальцію; збільшення споживання харчових волокон і магнію може знизити АТ; зниження ваги (РД B) – втрата всього лише 5-10% від базової ваги знижує АТ з надмірною вагою (ІМТ 25-29,9 кг/м2) та ожирінням (ІМТ ≥30 кг/м2) пацієнтів; помірне вживання алкоголю (РД A) – тижневе споживання повинно бути менше 100 г (менше 9 стандартних одиниць) для жінок та менше 160 г (менше 14 стандартних одиниць) для чоловіків, надмірне вживання алкоголю підвищує ризик інсульту та може послабити ефективність антигіпертензивного лікування; регулярні фізичні вправи (РД A) – спортивна ходьба або інші аеробні вправи із середньою інтенсивністю (частота серцевих скорочень 65-75% від максимальної частоти серцевих скорочень) упродовж 30 хв принаймні п’ять разів на тиждень; уникнення продуктів, що містять лакрицю.
Також вказані немедикаментозні заходи, які зменшують загальний ризик розвитку серцево-судинних захворювань: переваги, отримані при коригуванні кількості та якості споживаних жирів, головним чином впливають на серцево-судинні чинники ризику, крім гіпертензії; необхідно вибирати знежирені харчові продукти або продукти з невеликою кількістю насичених жирів; рекомендовано помірну кількість маргарину та рослинних олій; риба щонайменше двічі на тиждень (здорові риб’ячі жири); ріпакова олія та маргарин, що виготовляється з неї, споживання яких збільшує отримання омега‑3-поліненасичених жирних кислот; припинення куріння.
Висновки
Імплементація європейських протоколів для первинної медичної допомоги (Фінляндія) в клінічну практику і викладання сімейної медицини на додипломному рівні дозволить наблизити лікарські підходи до діагностики і ведення хворих на АГ до світових стандартів, відпрацювати чіткі алгоритми тактики сімейного лікаря для ефективної курації пацієнтів з підвищеним АТ.
Список літератури знаходиться в редакції.
Медична газета «Здоров’я України 21 сторіччя» № 17 (438), вересень 2018 р.


