16 січня, 2019
Роль β-блокаторов в терапии сердечно-сосудистых заболеваний
В конце сентября в Киеве состоялся ХІХ Национальный конгресс кардиологов, который традиционно собрал специалистов в области кардиологии со всей Украины. В этом году основное внимание было уделено персонифицированному подходу к лечению пациентов с сердечно-сосудистыми заболеваниями (ССЗ) на основе доказательной медицины и вне ее рамок, вопросам профилактической кардиологии и реформам в данной области.
В ходе конгресса ученые смогли ознакомиться с новейшими достижениями науки, прослушав лекции отечественных и зарубежных (Германия, Испания, Великобритания, Словакия, Польша, Беларусь, Литва) специалистов. Кроме того, делегатам мероприятия были представлены разборы клинических случаев, конкурс молодых ученых, стендовые доклады, лекционные курсы «Кардиология для семейных врачей» и «Базисные основы аритмологии».
Большое внимание было уделено актуальным вопросам фармакотерапии ССЗ. В частности, в докладе доктора медицинских наук, профессора Ларисы Николаевны Яковлевой (кафедра кардиологии и функциональной диагностики Харьковской медицинской академии последипломного образования) были рассмотрены определение симпатического овердрайва и роль β-адреноблокаторов (БАБ) в современных научных рекомендациях.
Активация симпатической нервной системы (СНС) участвует в реализации нескольких гомеостатических функций, в т. ч. в балансе энергии и контроле артериального давления (АД), готовя организм к интенсивной физической активности. В условиях нормы такая реакция является кратковременной, но возможно и длительное ее продолжение, при котором чрезмерная активность СНС перестает быть защитной. Хроническая симпатическая активация (так называемый симпатический овердрайв) вовлекается в патогенез развития метаболического синдрома и формирование других факторов риска ССЗ. Симпатический овердрайв поддерживают рефлекторные механизмы (нарушение артериальной барорецепции), метаболические факторы (инсулинорезистентность), гуморальные факторы (ангиотензин ІІ, лептин). Симпатический овердрайв и опосредованное им повышение частоты сердечных сокращений (ЧСС) тесно связаны с формированием таких традиционных факторов кардиоваскулярного риска, как артериальная гипертензия (АГ), инсулинорезистентность, ожирение. В конечном итоге длительная избыточная активность СНС ведет к коронарным событиям, развитию сердечной недостаточности, внезапной смерти.
Во французском исследовании было показано, что увеличение ЧСС сопровождается возрастанием риска летальных исходов у мужчин моложе 55 лет. Такая тенденция наблюдалась при отдельном анализе общей и сердечно-сосудистой смертности, а также смертности от коронарных причин. Еще в одном исследовании участники были разделены по квинтилям ЧСС. Ученые установили, что в верхнем квинтиле (>75 уд./мин) риск внезапной смерти в 3,8 раза превышал аналогичный показатель для нижнего квинтиля (<60 уд./мин). В обновленных рекомендациях Европейского общества кардиологов / Европейского общества гипертензии (2018) среди факторов риска АГ, помимо классических, установлено и возрастание ЧСС свыше 80 уд./мин. В настоящее время доказано, что такой показатель является маркером неблагоприятного прогноза.
Согласно тем же новым рекомендациям, БАБ продолжают входить в пятерку классов антигипертензивных препаратов, являющихся лидерами в лечении АГ. БАБ рекомендовано использовать в сочетании с другими классами первой линии (ингибиторы ангиотензинпревращающего фермента (ИАПФ), блокаторы рецепторов ангиотензина ІІ (БРА), блокаторы кальциевых каналов (БКК), диуретики) в особых клинических ситуациях (стенокардия, перенесенный инфаркт миокарда, хроническая сердечная недостаточность, необходимость в контроле сердечного ритма). В случае если АГ не контролируется комбинацией из 3 препаратов (ИАПФ/БРА + БКК + тиазидный / тиазидоподобный диуретик), лечение должно быть усилено добавлением спиронолактона или, если есть непереносимость, другого диуретика, БАБ или α-адреноблокатора. Назначение БАБ также следует рассмотреть при любом шаге лечения, учитывая специфические показания (см. выше). При лечении АГ в сочетании с ишемической болезнью сердца (ИБС) БАБ рекомендованы к включению и в двух-, и в трехкомпонентную комбинацию.
Британское исследование PATHWAY‑2 продемонстрировало преимущество спиронолактона над бисопрололом в контроле систолического АД. Однако при анализе отдельных групп участников с различным уровнем ренина было установлено, что спиронолактон более эффективен при низкой концентрации ренина, в то время как при нормальном и повышенном его уровне достоверные отличия между спиронолактоном и бисопрололом отсутствуют. К сожалению, невозможно включить рутинное определение ренина в клиническую практику. Тем не менее выбор антигипертензивного препарата можно обосновать показателями электролитов: высокий уровень натрия и низкий уровень калия свидетельствуют о потенциальном значительном эффекте спиронолактона, в то время как при высоких показателях калия рекомендуют выбрать бисопролол.
Наше время можно назвать эпохой реваскуляризации. Показаниями к данному вмешательству у пациентов со стабильной стенокардией или бессимптомной ишемией являются стеноз ствола левой коронарной артерии (КА) >50%, проксимальный стеноз левой КА >50%, двух- и трехсосудистое поражение со стенозом >50% и нарушенной функцией левого желудочка (<35%), большая площадь ишемии, обнаруженная при функциональном тестировании (>10% левого желудочка) или низком инвазивном фракционном резерве кровотока, единственная оставшаяся КА со стенозом >50%, гемодинамически значимый стеноз КА в сочетании с лимитирующей стенокардией или ее эквивалентами с недостаточным ответом на оптимальную медикаментозную терапию (European Society of Cardiology, 2018). При стабильной ИБС для улучшения прогноза показаны антитромбоцитарные препараты, а для улучшения качества жизни – БАБ. Медикаменты этой группы значительно снижают количество эпизодов ишемии, что было подтверждено в исследовании TIBBS (1995), в котором бисопролол (Конкор®, «Мерк КГаА», Германия) продемонстрировал явное преимущество над нифедипином в контроле стенокардии. На фоне Конкора у 52,5% пациентов удавалось полностью ликвидировать эпизоды ишемии. Следует отметить, что не изучено влияние всех БАБ на пациентов с ИБС. Эталонным препаратом, включенным в соответствующие испытания, является именно бисопролол (Конкор®). Конкор® не только уменьшает количество клинически выраженных ишемических эпизодов, но и эффективно предупреждает бессимптомную ишемию. Важно, что Конкор снижает количество утренних (8:00-8:59) эпизодов ишемии (на 68%), поскольку именно в это время наблюдается пик развития симпатического овердрайва. Кроме того, назначение БАБ пациентам с ИБС ассоциируется с благоприятным прогнозом. При наличии фибрилляции предсердий БАБ также вводятся в стандартные схемы лечения в составе двойных и тройных комбинаций.
Хроническая сердечная недостаточность (ХСН) с низкой фракцией выброса является еще одной кардиологической патологией, распространенной в европейской популяции (у 1-2% всего взрослого населения). После 55 лет относительный риск развития ХСН в течение оставшейся жизни составляет 33% у мужчин и 28% у женщин. Причинами летальных исходов у больных с ХСН становятся прогрессирование ХСН или внезапная сердечная смерть. Подсчитано, что 50% пациентов с ХСН умирают в течение 5 лет после постановки диагноза, а в течение первого года умирает 17% госпитализированных и 7% амбулаторных пациентов с этим заболеванием. Установлено, что все БАБ снижают риск развития неблагоприятных событий, в т. ч. смерти, у пациентов с ИБС. Расхождение результатов, полученных в разных исследованиях, можно объяснить отличиями в популяциях участников, методах статистической обработки, конечных точках. В классическом исследовании CIBIS II на протяжении 1,3 года наблюдали за 2647 пациентами с ХСН III-IV функционального класса по NYHA и фракцией выброса левого желудочка <35%. Было зафиксировано, что Конкор® на 44% снижает риск развития внезапной сердечной смерти, на 34% – общую смертность, на 36% – частоту госпитализаций, связанных с СН, на 20% – частоту госпитализаций по всем причинам. В том же исследовании было установлено, что нужно стремиться к достижению максимально переносимой терапевтической дозы БАБ, но и малая доза (1,25-3,75 мг/сут) обеспечивает весомое преимущество в прогнозе (Simon T. et al., 2003).
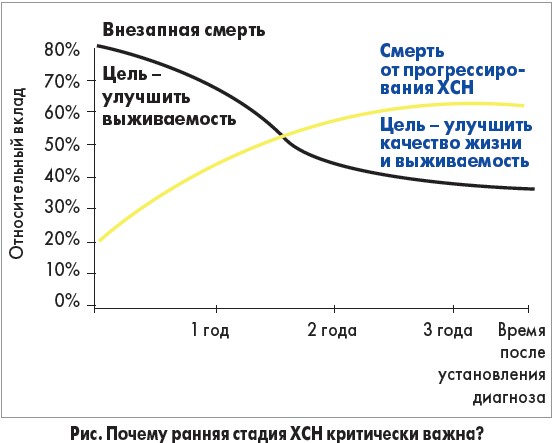 Важно отметить, что сценарий развития болезни у пациентов с ХСН во многом зависит от начального лечения (в течение первого года после постановки диагноза). Высокая активность СНС и ренин-ангиотензиновой системы наиболее часто приводит к внезапной смерти именно в этот временной промежуток. Через 2-3 года риск внезапной сердечной смерти снижается, однако повышается вероятность смерти, связанной с прогрессированием СН (рис.).
Важно отметить, что сценарий развития болезни у пациентов с ХСН во многом зависит от начального лечения (в течение первого года после постановки диагноза). Высокая активность СНС и ренин-ангиотензиновой системы наиболее часто приводит к внезапной смерти именно в этот временной промежуток. Через 2-3 года риск внезапной сердечной смерти снижается, однако повышается вероятность смерти, связанной с прогрессированием СН (рис.).
Согласно рекомендациям Европейского общества кардиологов по лечению острой и ХСН, БАБ в сочетании с ИАПФ применяются у симптомных пациентов со сниженной фракцией выброса с целью уменьшения количества повторных госпитализаций и смертности. Дизайн исследования CIBIS III позволил ответить на вопрос, в какой из этих групп лучше начинать лечение. В ходе исследования сравнивалась стартовая терапия ИАПФ (эналаприл) с дальнейшим добавлением БАБ (Конкор®) и стартовая терапия Конкором с дальнейшим добавлением эналаприла. В случае начала лечения Конкором уже через полгода прослеживалось снижение риска смерти на 28% по сравнению с терапией, стартовавшей с эналаприла. Это преимущество сохранялось и при дальнейшем исследовании, а выраженность его даже возрастала: через 1 год наблюдения в группе больных, начавших лечение с Конкора, риск смерти был меньше на 46% (Krum H. et al., 2011). Объяснить это явление можно именно контролем симпатического овердрайва с помощью БАБ.
Современные исследования показали, что назначение ИАПФ часто сопровождается увеличением уровня креатинина. Испытание SOLVD установило, что вероятность снижения функции почек при лечении ИАПФ выше в условиях приема диуретиков (примерно в 2 раза) и в старших возрастных группах, а ниже – при более высокой фракции выброса левого желудочка и на фоне приема БАБ. Наиболее высоким риск развития острой почечной недостаточности был в случае приема ИАПФ, диуретика и нестероидных противовоспалительных средств. Таким образом, при хронических заболеваниях почек и высоком риске развития внезапной сердечной смерти оправдан старт лечения с БАБ. Исследование CIBIS II показало преимущество бисопролола над плацебо даже в условиях клиренса креатинина <30 мл/мин/1,73 м2 в различных возрастных группах, в т. ч. старше 71 года, при сахарном диабете. Что касается последнего, в исследованиях 2013 г. было доказано, что современные БАБ являются нейтральными по отношению к липидному и углеводному обмену, не ухудшают состояние альбуминурии и могут быть назначены больным с сахарным диабетом 2 типа и ХСН при наличии показаний.
Рекомендации Европейского общества кардиологов по профилактике внезапной кардиальной смерти и лечению жизнеугрожающих аритмий перечисляют более 20 предикторов развития внезапной сердечной смерти, среди которых увеличение ЧСС в покое, снижение вариабельности сердечного ритма (стандартное отклонение интервалов RR менее 40-50 мс), удлинение и увеличение дисперсии интервала QT более 85-100 мс. Предикторами внезапной сердечной смерти, связанными с клиническими проявлениями ИБС, выступают острый коронарный синдром и ИМ; площадь ишемии >10%, наличие гибернации миокарда; фракция выброса левого желудочка <40% и III-IV функциональный класс по NYHA; синкопальные состояния в анамнезе; наличия желудочковых нарушений ритма. Некоторые из этих явлений представляют собой непосредственные или опосредованные следствия симпатического овердрайва.
Теория внезапной сердечной смерти П. Кумеля, предложенная еще в прошлом веке, предусматривает наличие у пациента трех основополагающих факторов: уязвимого миокарда, подвергшегося нарушениям (структурная модификация кардиомиоцитов) вследствие расстройств возбудимости и/или проводимости; влияния модуляторов (изменения тонуса вегетативной нервной системы) и триггеров (например, экстрасистол). БАБ способны воздействовать на все звенья этой системы, эффективно предупреждая внезапную сердечную смерть.
Кроме того, БАБ – это группа антиаритмиков, которая эффективна при удлиненном интервале QT. Важно, что только липофильные БАБ (Конкор®) повышают порог фибрилляции желудочков, поскольку проникают в структуры головного мозга. Вследствие центрального влияния БАБ для запуска феномена re-entry нужна экстрасистола гораздо большей силы, т. е. большинство экстрасистол не достигают этого порога. Дополнительными механизмами антиаритмического действия БАБ являются замедление частоты синусового ритма, уменьшение спонтанной импульсации эктопических водителей ритма, замедление проведения и увеличение рефрактерного периода атриовентрикулярного узла, предотвращение индуцируемой катехоламинами гипокалиемии. Согласно рекомендациям Европейского общества кардиологов по профилактике внезапной кардиальной смерти и лечению жизнеугрожающих аритмий, БАБ относятся к препаратам первой линии лечения желудочковых аритмий.
Таким образом, БАБ продолжают занимать важную позицию в лечении АГ, ИБС и нарушений ритма сердца. Бисопролол (Конкор®) – это классический, отлично изученный БАБ, представленный во многих исследованиях (TIBBS, CIBIS I, II, III). Дополнительным преимуществом бисопролола является его амфифильность, потенцирующая антиаритмическое действие данного класса медикаментов.
Подготовила Лариса Стрильчук
UA-CONC-PUB‑112018-009


