12 лютого, 2019
Антикоагулянтная терапия при неклапанной ФП: взгляд сквозь призму коморбидных состояний
По материалам XIX Национального конгресса кардиологов Украины (26-28 сентября 2018 года, г. Киев)
В рамках круглого стола на совместном заседании Ассоциации аритмологов Украины и представителей Европейской ассоциации сердечного ритма (EHRA) специалисты обсуждали проблему профилактики тромбоэмболических осложнений (ТЭО) у пациентов с фибрилляцией предсердий (ФП).
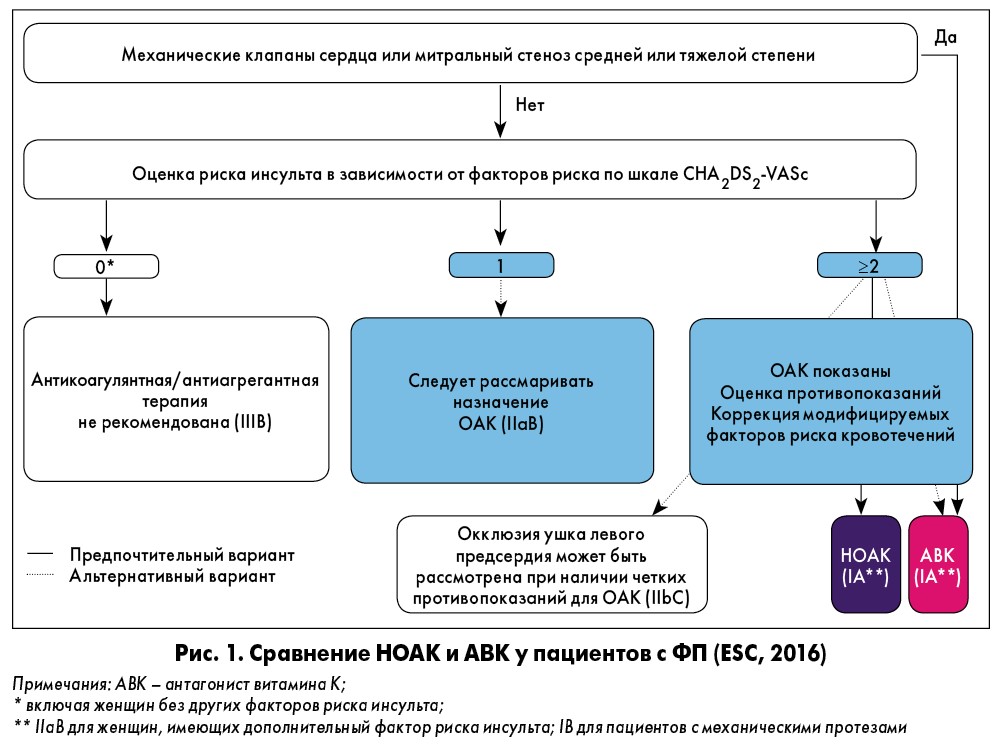
Данным, полученным в ходе рандомизированных клинических исследований (РКИ) и в реальной клинической практике, посвятил доклад заведующий кафедрой внутренней медицины 3 Днепропетровской медицинской академии МЗ Украины, доктор медицинских наук, профессор А.А. Ханюков. Лектор напомнил, что согласно клиническим рекомендациям Европейского общества кардиологов (ESC, 2016), для пациентов с неклапанной ФП при отсутствии противопоказаний и с оценкой по индексу риска CHA2DS2-VASc ≥2 более предпочтительным выбором являются новые оральные антикоагулянты (НОАК), независимые от витамина К (рис. 1). Клиническая польза при назначении НОАК выше, чем при применении варфарина (Ruff et al., 2014):
- на 19% ниже относительный риск (ОР) возникновения инсульта и системных болей;
- на 52% – риск внутричерепных кровотечений;
- на 14% – вероятность развития больших кровотечений;
- на 10% – риск смерти.
Однако при выборе конкретного НОАК следует учитывать, что дизайн посвященных им РКИ значительно различался, поэтому прямое сравнение результатов некорректно. Так, в исследовании ROCKET AF (n=7111), посвященном изучению ривароксабана (Ксарелто), у 87% больных наблюдалась высокая вероятность инсульта – более 3 баллов по шкале для оценки риска тромбоэмболических осложнений при ФП (CHADS2), тогда как в испытаниях других НОАК средний показатель составил 2,1 балла. При этом прием ривароксабана, по данным M.R. Patel et al. (2011), в сравнении с варфарином снижал ОР инсульта / системной эмболии на 21%, внутричерепных кровоизлияний – на 33%, кровотечений из жизненно важных органов – на 31%, фатальных кровотечений – на 50% (рис. 2).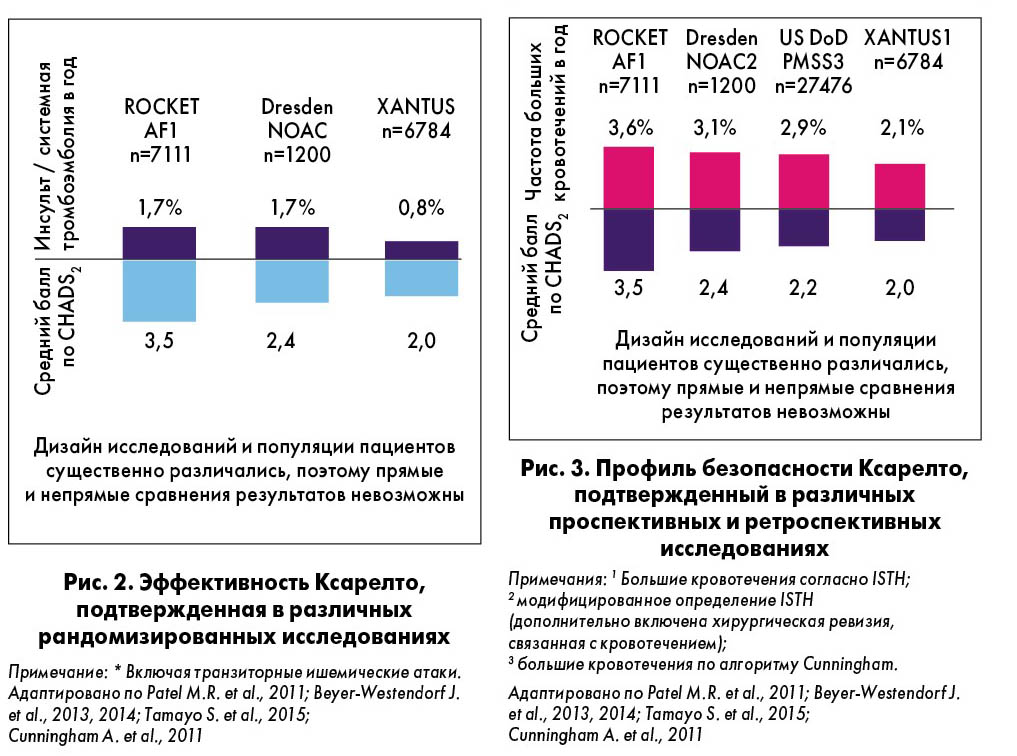
Алексей Александрович акцентировал внимание на том, что жесткость протоколов РКИ затрудняет экстраполяцию их результатов на реальную клиническую практику, оценить которую помогают регистры, наблюдательные исследования и т. д. Так, эффективность ривароксабана в профилактике инсульта / системной эмболии была подтверждена согласно проспективному регистру Dresden NOAC (n=1200), проспективному наблюдательному исследованию XANTUS (n=6784), ретроспективной базе данных US DoD PMSS (n=27476), что показано на рисунке 3. При сравнении побочных эффектов НОАК, зарегистрированных в базе данных FDA FEARS, ривароксабан, в отличие от дабигатрана, ассоциируется со снижением риска смерти в сравнении с варфарином.
В соответствии с AHA Statistical Yearbook (2008), наиболее частой (52%) причиной смерти пациентов с ФП является ишемическая болезнь сердца (ИБС). Кроме того, по данным исследования REGARDS, ФП ассоциируется с почти двукратным повышением риска инфаркта миокарда (ИМ). В связи с этим важно отметить результаты метаанализа 28 РКИ с привлечением более 138 тыс. пациентов, согласно которым ривароксабан снижает ОР ИМ и острого коронарного синдрома (ОКС) на 22% в сравнении с контролем, тогда как апиксабан – на 6%, а дабигатран повышает на 30% (Mak K.H., 2012). Уменьшение вероятности развития ИМ у пациентов с ФП после чрескожных коронарных вмешательств при приеме ривароксабана в сравнении со стандартной терапией также показано в исследовании Pioneer AF-PCI (Gibson C.M. et al., 2016). Более того, по данным J.W. Eikelboom et al. (2017), преимущества ривароксабана перед сравнительным лечением в отношении сердечно-сосудистых рисков были также доказаны в РКИ COMPASS у пациентов с атеросклерозом (таблица).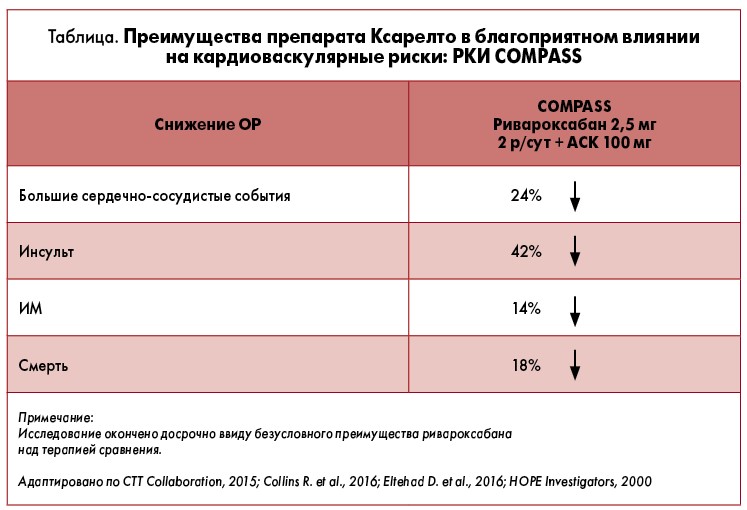
Профессор А.А. Ханюков отметил, что среди НОАК только для ривароксабана успешно завершены РКИ III фазы по вторичной профилактике после ОКС на фоне синусового ритма: препарат в дозе 2,5 мг дважды в день достоверно снижал смертность и частоту сердечно-сосудистых событий и не повышал риск фатальных кровотечений (Mega J. et al., 2014). В то же время, по данным метаанализа исследований ривароксабана по всем показаниям (дозы 2,5; 5; 10 и 20 мг), он не только уменьшал риск возникновения ишемического инсульта, но и продемонстрировал оптимальный кардиоваскулярный профиль: снижал риск развития сердечно-сосудистых событий на 22%, ИМ – на 19% и риск смерти в связи с кардиоваскулярными осложнениями – на 16% (Mak K.-H., BMJ Open, 2012; Chatterjee et al., 2013). В заключение Алексей Александрович добавил, что ривароксабан подходит для профилактики ишемического инсульта у пациентов с неклапанной ФП, показывая важные преимущества по данным реальной клинической практики в сравнении с варфарином, поскольку имеет подтвержденный профиль эффективности и безопасности и снижает ОР смертности на 29%.
О данных РКИ и реальной клинической практики, которые следует учитывать при назначении антикоагулянтной терапии пациентам с ФП и нарушением функцией почек, рассказал заведующий отделом атеросклероза и ИБС Национального института терапии им. Л.Т. Малой НАМН Украины, доктор медицинских наук С.А. Серик.
Сергей Андреевич напомнил слушателям о таком важном факторе риска ФП, как хроническая болезнь почек (ХБП). Данное заболевание является независимым фактором развития ФП. Распространенность ФП при ХБП составляет 15-20%, тогда как в целом в популяции – не более 13% (Kirchhof et al., 2016; Mills et al., 2015). Согласно исследованию CRIC, распространенность ФП при ХБП оценивается в 18% и увеличивается с возрастом. У каждого третьего пациента с ФП скорость клубочковой фильтрации (СКФ) <60 мл/мин/1,73 м2 (Kooiman J. et al., 2011). Также доказано, что наличие ХБП у лиц с ФП повышает риск кровотечений в 2,24 раза, инсульта и других ТЭО – в 1,49 раза (Olesen J.B. et al., 2012).
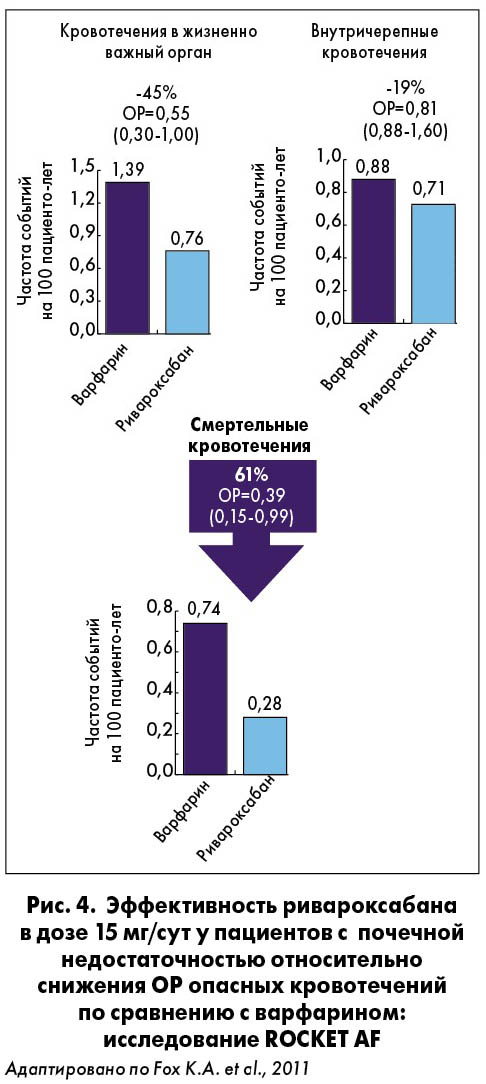
Применение антикоагулянтной терапии при ХБП существенно улучшает прогноз у лиц с ФП. Согласно данным метаанализа испытаний реальной клинической практики (11 когортных иссследований, более чем 48 тыс. пациентов), использование антикоагулянтов снижало риск инсульта и смерти. При назначении антитромботической терапии пациентам с ФП и ХБП следует принимать во внимание результаты метаанализа ключевых исследований НОАК: у лиц с СКФ 30-50 мл/мин прием НОАК снижал ОР инсульта / системной эмболии на 21%, а больших кровотечений – на 20% в сравнении с варфарином (Del-Carpio Munoz F. et al., 2016). При этом среди НОАК только для ривароксабана у пациентов с ФП и умеренной почечной недостаточностью изучали специальную дозировку 15 мг/сут. Такая доза данного препарата в сравнении с варфарином у больных с ФП и почечной недостаточностью ассоциировалась со снижением ОР ТЭО и, в то же время, опасных кровотечений, как показано в РКИ ROCKET AF (рис. 4).
В отличие от других НОАК, подбирая дозу ривароксабана, достаточно учитывать только клиренс креатинина:
- при значениях ≥50 мл/мин рекомендован прием 20 мг/сут;
- при 15-49 мл/мин – 15 мг/сут;
- при <15 мл/мин – препарат противопоказан.
 Однако часто назначение полной или редуцированной дозы препарата остается на усмотрение врача. В данной ситуации стоит отметить, что использование неоправданно низких доз ведет к уменьшению эффективности (увеличению риска инсульта) без дополнительного снижения вероятности развития кровотечений.
Однако часто назначение полной или редуцированной дозы препарата остается на усмотрение врача. В данной ситуации стоит отметить, что использование неоправданно низких доз ведет к уменьшению эффективности (увеличению риска инсульта) без дополнительного снижения вероятности развития кровотечений.
Лектор также указал на наличие обратной связи: ФП повышает риск развития ХБП и протеинурии в 1,8 и 2,16 раза соответственно (Watanabe H. et al., 2009). Ухудшение функции почек при ФП связано со снижением сердечного выброса, сосудистым ремоделированием, активацией профибротических механизмов и накоплением асимметричного диметиларгинина (ингибитора NO-синтазы). Кроме того, оно может наблюдаться при приеме антагонистов витамина К (АВК) вследствие повторных субклинических гломерулярных кровоизлияний и ускорения кальцификации тканей и сосудов. По мере нарушения функции почек у лиц с ФП повышается риск инсульта, кровотечений и общей смертности (Hijazi Z. et al., 2016).
Докладчик отметил, что в РКИ ROCKET AF был проведен субанализ у пациентов с ухудшением фильтрационной функции почек. Согласно полученным результатам, показано более медленное уменьшение клиренса креатинина в группе ривароксабана в сравнении с АВК. Кроме того, ривароксабан в этой когорте эффективнее, чем АВК, снижал риск инсульта / системной эмболии (для других НОАК не доказано) при отсутствии различий по частоте клинически значимых кровотечений.
Далее докладчик остановился на данных реальной клинической практики. По результатам ретроспективного анализа влияния НОАК на функцию почек (более 9700 пациентов с ФП), терапия ассоциировалась со следующими позитивными эффектами: снижением риска ухудшения фильтрационной функции почек на 23%, удвоения уровня сывороточного креатинина – на 38%, развития острой почечной недостаточности – на 32%. Ривароксабан продемонстрировал преимущество относительно трех позиций: более значимое уменьшение риска снижения СКФ на 27%, развития острого почечного повреждения и удвоения концентрации креатинина – на 51%. Таким образом, анализ данных реальной клинической практики показал, что ривароксабан имеет наиболее благоприятный профиль безопасности и положительное влияние на почечные исходы в сравнении с варфарином (Yao X. et al. 2017).
В заключение Сергей Андреевич Серик указал на необходимость постоянного мониторинга функции почек при приеме НОАК и порекомендовал при этом использовать формулу Кокрофта – Голта.
Подготовила Татьяна Ткаченко
Тематичний номер «Кардіологія, Ревматологія, Кардіохірургія» № 5 (60) листопад 2018 р.


