19 лютого, 2019
Сучасні підходи до лікування артеріальної гіпертензії: роль комбінованої терапії
Артеріальна гіпертензія (АГ) – це найважливіший модифікований чинник ризику кардіо- і цереброваскулярних захворювань, хронічної хвороби нирок (ХХН) та спричиненої ними смертності (Ezzati M. et al., 2002). З кожним роком поширеність АГ у світі зростає, сягаючи 40% у Європі, що перевищує відповідні показники в США і Канаді (Jelakovic B. et al., 2007).
Незважаючи на широкий вибір антигіпертензивних препаратів (АГП), лише 60% пацієнтів отримують адекватну терапію, а відсоток досягнення цільових рівнів артеріального тиску (АТ) у різних країнах складає 2050% (Jelakovi B. et al., 2007; Gupta A. et al., 2010). За підрахунками Американської асоціації серця до 2030 року річні витрати на лікування гіпертензивних серцево-судинних ускладнень (ССУ) зросте до 200 млрд доларів США (Epstein B. et al., 2013).
Покращення контролю АТ суттєво знижує захворюваність і смертність від кардіо- і цереброваскулярних захворювань (Ettehad D. et al., 2016). Нещодавно проведені метааналізи рандомізованих контрольованих досліджень, які загалом включали кількасот тисяч пацієнтів, продемонстрували, що зниження АТ на 10/5 мм рт. ст. зменшує ризик ССУ та коронарних подій на 20%, інсульту – на 35%, серцевої недостатності – на 40%, загальної смертності – на 10-15%. Ризик знижується незалежно від віку, статі та етнічності, початкового рівня АТ, ступеню ризику, наявності цукрового діабету чи ХХН, (Thomopoulos C. et al., 2014; Brunstrom M., Carlberg B., 2018).
Для досягнення цільових рівнів АТ приблизно половина хворих на есенціальну АГ потребує комбінованої терапії, причому щонайменше 25% пацієнтів – поєднання трьох АГП (Van Zwieten P. et al., 2011; Epstein B. et al., 2013). Здебільшого необхідність комбінованої терапії підтверджують клінічні випробування AASK, INVEST, ALLHAT, HOT (Appel L. et al., 2010; Mancia G., 2007; Chrysant S., 2003; Hansson L, Zanchetti A., 1997; Klahr S. et al., 1994).
З огляду на це у рекомендаціях Європейського товариства гіпертензії (ESH) та Європейського товариства кардіологів (ESC) 2018 року початкова комбінована терапія, що складається з 2 АГП в одній таблетці, показана всім пацієнтам, за винятком ослаблених осіб віком від 80 років та осіб з АГ 1 ступеня і низьким ризиком, за умови, що систолічний АТ <150 мм рт. ст. (Williams B. et al., 2018). Зауважимо, що сучасна оцінка ризику також дещо змінена (табл.).
До попередніх факторів ризику додано куріння в анамнезі, гіперурикемію, обтяжену спадковість по АГ, раннє настання менопаузи, малорухомий спосіб життя, психосоціальні та соціоекономічні фактори та частоту серцевих скорочень у спокої понад 80 уд./хв. Наявність трьох і більше факторів ризику без гіпертензивного пошкодження органів та ускладнень дозволяє встановити середній ризик при рівні АТ 140-150/90-99 мм рт. ст. та високий ризик при вищих показниках АТ (Williams B. et al., 2018). Показники позаофісного АТ слід використовувати для підтвердження діагнозу АГ, визначення її типу, виявлення епізодів гіпотензії і прогнозування кардіоваскулярного ризику. Саме добове моніторування АТ є методом, який дозволяє оцінити важливі прогностичні показники, як-от варіабельність АТ в денний час доби, ступінь зниження АТ в нічні години, наявність ранішніх піків АТ. При обстеженні пацієнтів потрібно враховувати, що деякі фактори серцево-судинного ризику є безсимптомними. До таких факторів відносяться: пульсовий тиск ≥60 мм рт. ст., мікроальбумінурія (30-300 мг/24 год); швидкість розповсюдження пульсової хвилі >10 м/с; гіпертрофія лівого шлуночка (ГЛШ); хронічне захворювання нирок (ХЗН) середньої тяжкості зі ШКФ >30-59 мл/хв/1,73 м2 або тяжке ХЗН зі ШКФ <30 мл/хв/1,73 м2, кісточково-плечовий індекс <0,9, пізня стадія ретинопатії.
Лікування пацієнтів з м’якою АГ є найважливішою передумовою максимального зниження ССУ. По-перше, це найбільша група серед гіпертоніків. Однак вже на цій стадії починається пошкодження органів-мішеней ремоделювання серця, зниження ударного об’єму та збільшення частоти серцевих скорочень. Тому втручання на цьому етапі максимально захищає органи-мішені. По-друге, більшість пацієнтів з м’якою АГ почувається добре і часто не має жодних скарг, тому зазвичай їх важко переконати у необхідності лікування (Julius S., 2010; Francula-Zaninovic S., 2018). Рекомендації поточного року радять призначення АГП цій категорії навіть за відсутності ознак пошкодження органів-мішеней та при низькому/середньому ризику, якщо АТ не нормалізується внаслідок модифікації способу життя (рівень доказів І). Теперішня стратегія комбінованої терапії неускладненої АГ продемонстрована на рисунку 1 (Williams B. et al., 2018).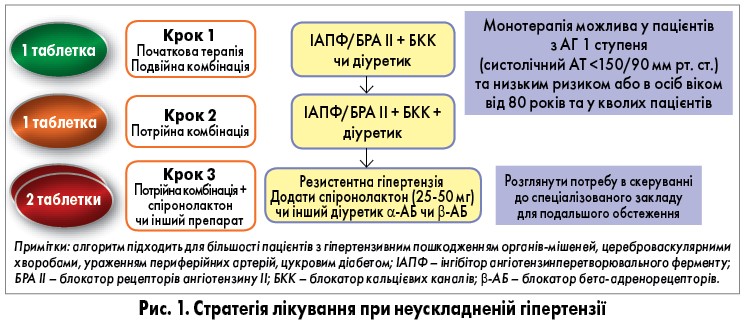
При резистентній АГ до подвійної комбінації потрібно додавати низькі дози спіронолактону. Пацієнтам, котрі його не переносять, призначають один з таких АГП: еплеренон, амілорид, більші дози тіазидного чи тіазидоподібного діуретика, петлевий діуретик, а також бісопролол чи доксазозин (рівень доказів І). До того ж визначено більш жорсткі рівні цільового АТ. Для початкової терапії є досягнення АТ <140/90 мм рт. ст. у всіх пацієнтів. При високому рівні толерантності переходять до наступного етапу, метою якого є АТ ≤130/80 мм рт. ст., насамперед в осіб віком <65 років (рівень доказів І). У сучасних рекомендаціях сформульовано також чіткі алгоритми черговості призначення АГП, схвалюється застосування комбінацій для покращення швидкості, ефективності та передбачуваності контролю АТ.
Якщо АГ поєднується з ураженням коронарних судин, комбінаціями вибору на першому етапі є «ІАПФ чи БРА ІІ + β-АБ чи БКК» або «БКК + діуретик чи β-АБ» або «β-АБ + діуретик»; на другому етапі використовують потрійну комбінацію вказаних препаратів; крок 3 не відрізняється від тактики при неускладненій АГ.
При супутній ХХН початкова комбінована терапія може включати «ІАПФ/БРА ІІ + БКК» або «ІАПФ/БРА ІІ + діуретик»; якщо швидкість клубочкової фільтрації <30 мл/хв/1,72 м2, використовують петлевий діуретик; на другому етапі показана комбінація «ІАПФ/БРА ІІ + БКК + діуретик»; при резистентній АГ тактика як на рисунку 1, але при додаванні спіронолактону є ризик гіперкаліємії.
При супутній серцевій недостатності зі зниженою фракцією викиду лівого шлуночка потрійна комбінація «ІАПФ/БРА ІІ + діуретик (або петлевий діуретик) + β-АБ» призначається вже на етапі початкової терапії; крок 2 передбачає додавання спіронолактону.
Початкова комбінована терапія при супутній фібриляції передсердь: «ІАПФ/БРА ІІ + β-АБ / недигідропіридиновий БКК» або «β-АБ + БКК»; на другому етапі – «ІАПФ/БРА ІІ + β-АБ + БКК/діуретик» (Williams B. et al., 2018).
Переваги комбінованої терапії та вибір препаратів
Існує два способи комбінованої терапії: 1) поєднане використання окремих АГП різних класів, що дозволяє титрувати дози кожного з них, особливо на початку лікування; 2) призначення фіксованих комбінації АГП, що особливо важливо у пацієнтів похилого віку та в осіб, змушених приймати багато ліків через супутні хвороби. Спрощений режим прийому та нижча вартість фіксованої комбінації порівняно з вартістю окремих компонентів суттєво підвищує прихильність до лікування (Epstein B. et al., 2013). На жаль, навіть у розвинутих країнах світу лише 50% пацієнтів прихильні до тривалої терапії. На це впливає багато чинників: вік, стать, проблеми з пам’яттю, рівень освіти пацієнта, недовіра чи недостатня співпраця з лікарем, а також кратність вживання та кількість призначених ліків. Підвищити комплаєнс можна завдяки кращій інформованості пацієнта, але найбільше (+24%) – за допомогою зменшення кількості та кратності прийому АГП (Clyne W. et al., 2012).
За останніми європейськими настановами комбінована терапія передбачає поєднання АГП з різним, але синергічним механізмом дії, що забезпечує адитивний гіпотензивний ефект у порівнянні з індивідуальним ефектом кожного з компонентів. Це дозволяє швидше досягнути цільового АТ, не застосовуючи максимальних доз АГП, захистити органи-мішені, знизити ризик ССУ і смертність. Застосування менших доз АГП покращує переносимість, зменшуючи ймовірність токсичних чи побічних ефектів. Згідно з рисунком 1, першим кроком у лікуванні таких пацієнтів є призначення подвійної комбінаціі ІАПФ/БРА II у комбінації з БКК/діуретиком.
Чому саме ІАПФ є однією з основних складових терапії АГ і який з цих препаратів обрати для застосування в складі комбінованої терапії? На сьогодні доведена вазо-, нефро-, кардіопротекторна та антиатеросклеротична дія ІАПФ, їхня здатність зменшувати ризик ускладнень і смертність (ADVANCE, ASCOT, EUROPA, PREAMI, PEPCHF, PROGRESS, HOPE). Як свідчать результати дослідження EUROPA, через рік після прийому периндоприлу спостерігалися нормалізація відношення брадикінін/ангіотензин II, зменшення запалення та апоптозу ендотеліальних клітин. Периндоприл має високу ліпофільність та спорідненість з тканинним АПФ, що обумовлює сильний і тривалий (24 год) антигіпертензивний ефект та виражені органопротекторні властивості. Відношення пікової та мінімальної плазмової концентрації препарату складає 75-100%, що гарантує цілодобовий контроль АТ. Отже, периндоприл має виражений і тривалий антигіпертензивний ефект, антитромботичну і протизапальну дію, покращує функцію ендотелію та сповільнює прогресування атеросклерозу (Ferrari R, Fox K., 2008).
Як при неускладненій АГ, так і здебільшого при супутніх станах пріоритетною є комбінація інгібіторів ренін-ангіотензин-альдостеронової системи з БКК та діуретиками. Такий вибір аргументується не лише патогенетично обґрунтованою антигіпертензивною дією, а й плейотропністю та доведеною здатністю знижувати смертність і ризик ускладнень.
Який же препарат з діуретичною дією доцільно включити у подвійну терапію АГ? Найчастіше призначають тіазиди, які мають судинорозширювальну дію та поліпшують фільтрацію і секрецію електролітів у нирках. Особливої уваги вартий тіазидоподібний діуретик індапамід. Окрім вказаних ефектів, він пригнічує потік кальцію у клітинах судинної стінки, що зменшує периферійний судинний опір та викликає вазодилатацію, а отже, і більш ефективне зниження АТ (Bagatin J. et al., 2007). Іншою суттєвою перевагою індапаміду є метаболічна нейтральність, тобто відсутність негативного впливу при порушеннях вуглеводного і ліпідного обміну, які також є модифікованими чинниками ризику і часто поєднуються з АГ. Індапамід забезпечує цілодобовий контроль АТ, має сприятливий профіль безпеки, доведену (NATIVE, HYVET) кардіопротекторну дію та здатність знижувати загальну смертність (Akram J. et al., 2007; Beckett N. et al., 2008). Початкова терапія комбінацією «індапамід + периндоприл» знижує ризик кардіо- і цереброваскулярних ускладнень порівняно з монотерапією (Corrao G., 2011). Результати дослідження PROGRESS свідчать, що ця комбінація знижує систолічний АТ та зменшує ризик повторного інсульту на 28% (р<0,001) у пацієнтів з перенесеним інсультом чи транзиторною ішемічною атакою (Williams B. et al, 2008).
В клінічних дослідженнях було також доведено, що периндоприл та індапамід сприяють редукції ГЛШ (Asmar R. et al., 2007). Такі результати мають важливе значення, адже ГЛШ розглядається не лише в якості компенсаторної реакції, спрямованої на зменшення навантаження на одиницю маси міокарда при АГ, а й як одним з найважливіших незалежних факторів кардіоваскулярного ризику. Негативний вплив ГЛШ обумовлений зменшенням коронарного резерву, порушенням функції ендотелію та діастолічної функції ЛШ, розвитком шлуночкових аритмій і тромбоемболічних ускладнень. Наявність ГЛШ асоціюється зі збільшенням загальної і кардіоваскулярної смертності, частоти інфаркту міокарда та необхідності проведення операцій реваскуляризації. Саме тому редукція ГЛШ як незалежного предиктора кардіоваскулярних подій на фоні призначення комбінації периндоприлу та індапаміду є цінною складовою медикаментозної терапії.
Стосовно вибору представника групи БКК для комбінації з ІАПФ важливими є результати дослідження ASCOT. У цій науковій роботі було доведено, що комбінація периндоприлу та амлодипіну у хворих на АГ з високим ризиком сприяла зниженню ймовірності ССУ на 16% (р<0,001) порівняно з комбінацією «атенолол + бендрофлуметіазид» (Dahlоf B. et al., 2005). Механізм дії БКК полягає у зменшенні потоку кальцію всередину клітини, що викликає вазодилатацію периферійних та коронарних артерій і артеріол. З усіх БКК найчастіше застосовують амлодипін через тривалий антигіпертензивний ефект та мало виражені негативні інотропні та дромотропні ефекти, антиатеросклеротичні і антиоксидантні властивості (Ferrari R., 2008).
У разі недостатньої ефективності подвійної терапії пацієнта слід переключити на потрійну комбінацію антигіпертензивних препаратів. Однією з найефективніших потрійних комбінацій вважається поєднання периндоприлу з амлодипіном та індапамідом. Її складові мають різні, але комплементарні механізми дії, що забезпечує контроль АТ упродовж 24 годин. У клінічному дослідженні за участю пацієнтів високого та дуже високого ризику, які не досягли контролю АТ на фоні попередньої терапії, призначення потрійної фіксованої комбінації амлодипіну, периндоприлу й індапаміду дозволило досягти цільових рівнів АТ (рис. 2). Крім того, таке поєднання чудово переноситься пацієнтами: амлодипін зменшує прояви кашлю, спричиненого ІАПФ, а периндоприл зменшує набряк, який може викликати БКК; індапамід – метаболічно нейтральний діуретик, що має додаткові органопротекторні ефекти (церебро-, нефро- та кардіопротекція).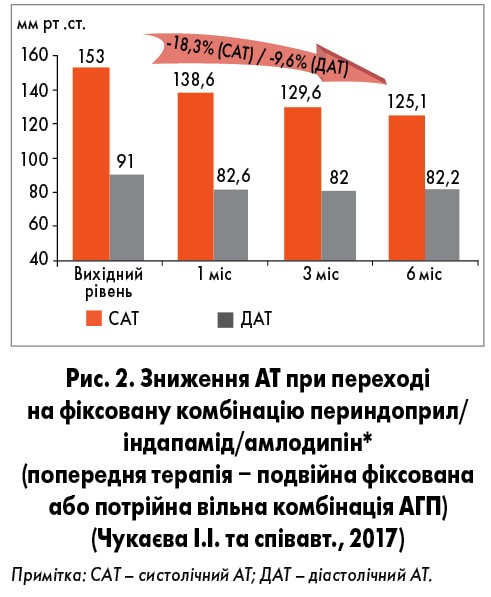
Висока ефективність та безпечність цієї фіксованої потрійної комбінації була також доведена результатами проспективного дослідження PETRA, яке включало 11 209 пацієнтів з АГ, котрі почали застосовувати комбінований препарат раз на добу через неефективність попередньої подвійної терапії. Дози компонентів для даної комбінації підбирали за показниками АТ на підставі офісного вимірювання, домашнього самоконтролю і добового моніторування. Через 3 місяці засвідчено досягнення цільових рівнів АТ у 73% пацієнтів, покращення показників глюкози і ліпідів крові та низьку частоту (0,5%) небажаних ефектів. Крім того, у пациентів, що отримували фіксовану комбінацію, було виявлено покращення метаболічних показників: зниження рівня загального холестерину (8,6%), холестерину ліпопротеїнів низької щільності (11,4%), тригліциридів (12,1%) та глюкози натще (6,6%) (Аbrahаm G., Dеzsi C., 2017).
У дослідженні PAINT за участю більше 6 тис. пацієнтів було також показано, що терапія потрійною комбінацією препаратів периндоприл/індапамід/амлодипін забезпечує контроль АТ протягом 24 год. Важливо також, що всі три компоненти фіксованої комбінації – периндоприл, індапамід і амлодипін – мають сприятливий метаболічний профіль, і їх одночасне застосування не призводило до погіршення метаболічних параметрів, більш того – спостерігалося їхнє достовірне поліпшення. Так, наприклад, через 4 місяці терапії в дослідженні PAINT не було відзначено погіршення показників ліпідного та вуглеводного обміну (Pall D. et al., 2014). Аналогічні результати при застосуванні фіксованої комбінації периндоприл/індапамід/амлодипін було отримано у дослідженні PIANIST (Toth K., 2014).
В Україні зареєстрована вказана потрійна комбінація АГП, що відповідає рекомендаціям з ведення хворих на АГ ESC/ESH 2018 року. Це препарат Ко-Амлесса (виробник КРКА, д. д., Ново Место, Словенія), що показаний усім пацієнтам з високим ступенем АГ, а також тим, хто не досяг цільових рівнів АТ підчас кроку 1.
Ко-Амлесса має широкий спектр дозувань, що включає такі 4 комбінації периндоприл/індапамід/амлодипін, мг: 4/1,25/5; 4/1,25/10; 8/2,5/5 та 8/2,5/10. Це дозволяє лікарям легко підібрати необхідну дозу та коригувати її під час терапії, гнучко змінювати дозування залежно від клінічної ситуації. Зручна блістерна упаковка дає можливість пацієнтам легко здійснювати візуальний контроль дотримання режиму прийому препарату, що мінімізує кількість пропусків та покращує комплаєнс. Важливо, що доступна ціна Ко-Амлесси надає можливість здійснювати тривалу антигіпертензивну терапію препаратом європейської якості і у такий спосіб максимізувати позитивний вплив на прогноз.
Отже, комбінована терапія є основою сучасного лікування АГ, а застосування фіксованих комбінацій суттєво підвищує прихильність до лікування через спрощений режим прийому, кращу переносимість та доступну вартість. Пренеса, Ко-Пренеса, Амлесса, Ко-Амлесса випускаються в широкому виборі дозування активних компонентів, що дозволяє швидко досягнути цільових рівнів АТ. При цьому терапія добре переноситься, що значно покращує прихильність пацієнтів до лікування.
* Комбинація периндоприл/індапамід/амлодипін в Україні зареєстрована під торговою назвою Ко-Амлесса (компанія КРКА). – Прим. ред.
Підготувала Ольга Королюк
Медична газета «Здоров’я України 21 сторіччя» № 22 (443), листопад 2018 р.


