22 лютого, 2019
Менеджмент гипергликемии при сахарном диабете 2 типа: консенсусный отчет ADA/EASD – 2018
Последний консенсусный отчет Американской диабетической ассоциации (ADA) и Европейской ассоциации по изучению диабета (EASD) представляет собой обновленную версию 2015 года. В новой версии отчета по управлению гипергликемией у взрослых фокус направлен не на достижение индивидуальных целевых уровней гликемии, а на способ их достижения с учетом факторов и предпочтений пациента, а также все возрастающего выбора видов и методов сахароснижающей терапии.
Фундаментальными аспектами менеджмента при сахарном диабете (СД) 2 типа остаются модификация образа жизни, медикаментозная терапия, психологическая поддержка и обучение пациента навыкам самоконтроля и самоуправления заболеванием. Сегодня в управлении гипергликемией появляется все больше возможностей, однако сам процесс принятия решений, как для провайдеров медицинских услуг, так и для пациентов, могут усложнять возрастающее количество методов сахароснижающей терапии и постоянно появляющиеся новые данные о преимуществах и рисках каждого из этих методов. Консенсусный отчет ADA/EASD – 2018 содержит данные, основанные на большом количестве новых доказательств высокого качества, необходимые для успешной клинической практики. Ниже приведены общие положения из разделов, касающихся средств и методов сахароснижающей терапии.
Принципы гипогликемической терапии
В предыдущих отчетах первичными факторами при выборе сахароснижающего препарата (ССП) были его эффективность и безопасность. Второстепенными факторами считались предпочтения пациента, его сопутствующие заболевания и необходимость их фармакотерапии, а также побочные эффекты и стоимость препаратов. В новом отчете рекомендуется учитывать в первую очередь кардиоваскулярные риски, изменение веса, метаболические расстройства, риск развития гипогликемии, стоимость лечения и ряд других связанных с пациентом факторов, влияющих на выбор метода сахароснижающей терапии.
Рекомендация
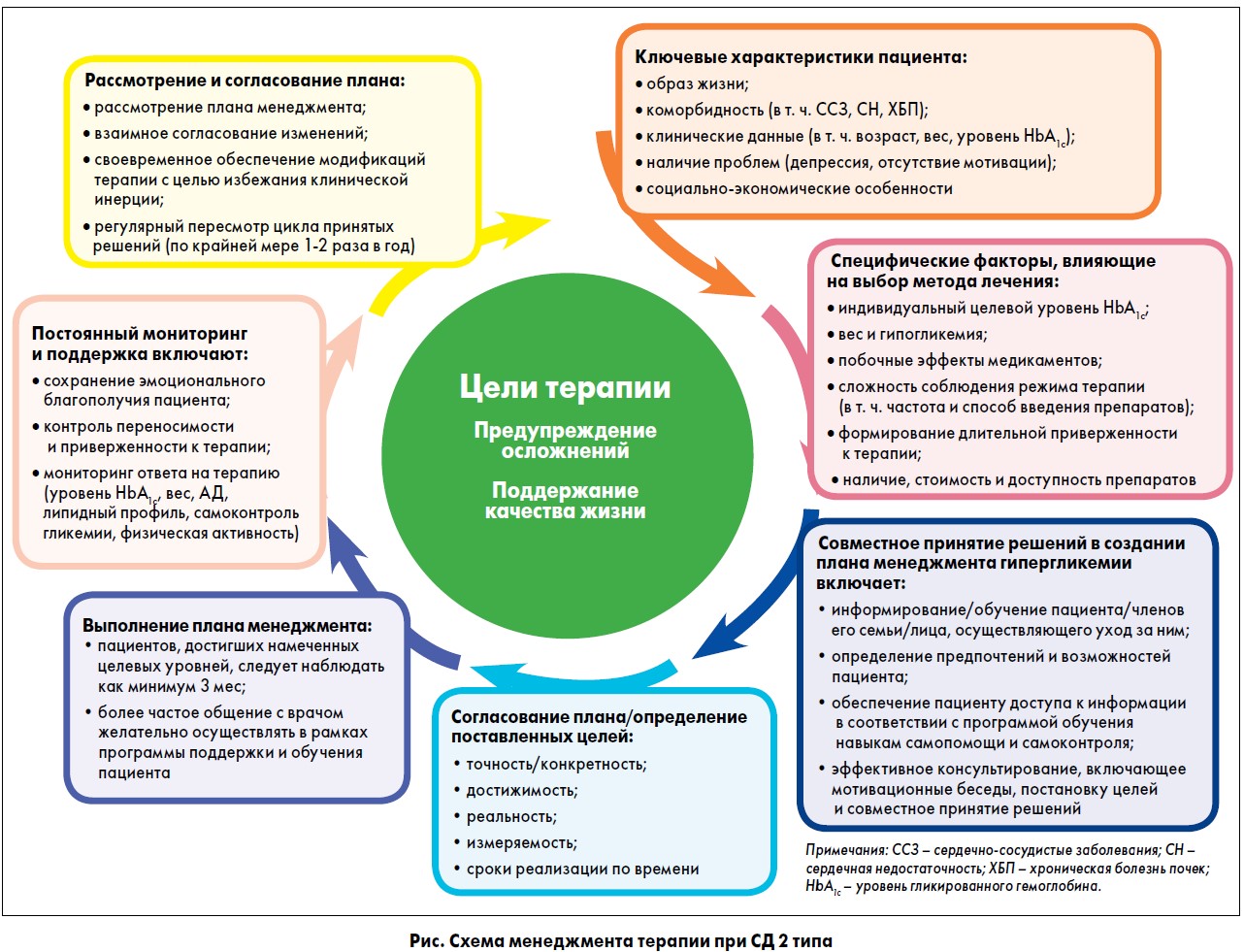
Менеджмент СД 2 типа должен быть пациент-ориентированным на каждом этапе оказания медицинских услуг.
Цели сахароснижающей терапии должны быть индивидуализированы. Необходимо учитывать как клинические характеристики (включая коморбидную патологию), так и многие другие факторы: предпочтения пациента, вес, риск гипогликемии, эффективность, доступность и стоимость терапии, метод введения препаратов (пероральный, парентеральный). Рекомендуется периодическая оценка режима гипогликемической терапии и ее коррекция с учетом данных пациента и схемы лечения.
Принципы пациент-ориентированного подхода в цикле принятия решений в менеджменте СД 2 типа отображены на рисунке.
Мониторинг гликемии
Эффективность управления гликемией в первую очередь оценивается путем определения уровня гликированного гемоглобина HbA1c. Для большинства пациентов с микрососудистыми осложнениями и ожидаемой продолжительностью жизни 10 лет целевым следует считать уровень HbA1c≤7%. При определении индивидуальных уровней HbA1c следует учитывать их вариабельность (особенно при пороговых значениях, требующих коррекции терапии) и отклонения от средних значений истинной гликемии пациента в определенных этнических группах, а также при состояниях, связанных с патологией эритроцитов (анемия, почечная болезнь в терминальной стадии, особенно при терапии эритропоэтином, гемоглобинопатия).
Регулярный самоконтроль гликемии наиболее значим для пациентов, принимающих инсулин. У людей с СД 2 типа, не находящихся на инсулинотерапии, постоянный самоконтроль гликемии имеет ограниченную клиническую пользу ввиду необходимости наличия дополнительных навыков и стоимости тестов. Тем не менее мониторинг гликемии (особенно в сочетании с психологической поддержкой и обучением) в некоторых случаях может оказывать мотивирующее влияние на пациентов в контексте необходимости модификации терапии и образа жизни.
Оценка сердечно-сосудистого статуса
Основная причина смерти пациентов с СД 2 типа – атеросклеротические сердечно-сосудистые заболевания (ССЗ). СД сам по себе является независимым фактором риска ССЗ, а большинство больных имеют и дополнительные факторы: гипертония, дислипидемия, ожирение, хроническая болезнь почек (ХБП), физическая инертность, курение.
Для определения терапевтического подхода первым шагом консенсус ADA/EASD – 2018 предлагает оценку сердечно-сосудистого статуса в контексте комплексного управления рисками развития ССЗ, предотвращения или замедления прогрессирования осложнений СД 2 типа и поддержания качества жизни пациентов. Преимущества контроля модифицируемых факторов риска атеросклеротических ССЗ продемонстрированы в многочисленных исследованиях. Терапевтические подходы к пациентам с сердечной недостаточностью (СН) и атеросклеротическими ССЗ представлены в рекомендациях отдельными алгоритмами.
Пациентам с СД 2 типа с установленным атеросклеротическим поражением сердца и сосудов в качестве дополнительной терапии назначают препарат с доказанной эффективностью относительно снижения кардиоваскулярного риска и смертности от ССЗ.
Рекомендации
Пациентам с установленными атеросклеротическими ССЗ в качестве составной части менеджмента гипергликемии рекомендованы ингибиторы натрий-зависимого котранспортера глюкозы‑2 (НЗКГ‑2) или агонисты рецепторов глюкагоноподобного пептида‑1 (АР ГПП‑1) с доказанной эффективностью относительно снижения кардиоваскулярного риска.
Для пациентов с СД 2 типа и установленными атеросклеротическими ССЗ, осложненными СН (или с повышенным риском развития СН), рекомендовано добавление ингибитора НЗКГ‑2.
Для пациентов с СД 2 типа и установленной ХБП (с ССЗ или без) необходимо рассмотреть добавление ингибитора НЗКГ‑2 с доказанной эффективностью снижения кардиоваскулярного риска. В качестве альтернативы рекомендованы АР ГПП‑1 с доказанной эффективностью снижения кардиоваскулярного риска.
Таким образом, по сравнению с отчетом 2015 года, выбор препаратов, снижающих уровень глюкозы, сфокусирован на наличии ССЗ у пациента с СД, а рекомендации по применению ингибиторов НЗКГ‑2 и АР ГПП‑1 основаны на новых доказательствах того, что препараты этих групп улучшают сердечно-сосудистые исходы (в том числе снижают число госпитализаций по поводу СН), а также прогрессирование ХБП у пациентов с установленными кардиоваскулярными и почечными заболеваниями.
Всем пациентам с установленными атеросклеротическими ССЗ и/или ХБП, даже при достижении целевых уровней гликемии и АД после добавления ингибиторов НЗКГ‑2 или АР ГПП‑1, необходимо продолжать прием статинов, антитромботических и других препаратов, назначенных для лечения коморбидной патологии.
Гипогликемическая терапия для пациентов без ССЗ
Для пациентов без атеросклеротической сердечно-сосудистой патологии и СН консенсус предлагает сосредоточиться на их индивидуальных потребностях и предпочтениях. Общий подход к выбору препарата, добавляемого к метформину, должен основываться на предпочтениях пациента и важных клинических характеристиках, включающих наличие других сопутствующих заболеваний и риска специфических побочных эффектов (особенно гипогликемии и набора веса), а также безопасности, переносимости и стоимости препарата. Подробные рекомендации содержатся в соответствующих разделах консенсусного отчета.
Монотерапия
Краеугольными камнями сахароснижающей терапии по-прежнему считаются модификация образа жизни и метформин. И хотя консенсусная группа дискутировала о роли метформина в качестве препарата первой линии фармакотерапии, в конечном итоге было решено оставить данную рекомендацию в силе ввиду доказанной безопасности и эффективности этого препарата, а также ввиду его низкой стоимости для пациентов.
Рекомендация
Для большинства пациентов с СД 2 типа исходным препаратом для снижения гликемии является метформин.
Эта рекомендация основана на обширном клиническом опыте применения препарата, а также на доказанных преимуществах относительно низкого риска развития гипогликемии и увеличения веса по сравнению с инсулином или производными СМ. В случае необходимости комбинированной терапии, при нормальной переносимости и отсутствии противопоказаний, применение метформина необходимо продолжать и в комбинации с другими препаратами, включая инсулин.
Комбинированная терапия
СД 2 типа у большинства пациентов является прогрессирующим заболеванием, что в целом объясняется устойчивым снижением секреторной способности β-клеток. Поэтому достижение целевых уровней гликемии монотерапией обычно ограничивается несколькими годами. Поскольку абсолютная эффективность большинства пероральных ССП редко превышает снижение уровня HbA1c более чем на 1% от целевого, для пациентов с отклонением уровня HbA1c≥1,5% от индивидуального целевого уровня комбинированную терапию можно рассматривать в качестве первоначальной. В таких случаях улучшить комплайенс пациентов к лечению могут комбинированные препараты с фиксированной дозой активного вещества. При этом, наряду с потенциальными преимуществами комбинированных препаратов, необходимо учитывать их возможные нежелательные эффекты, высокую стоимость и меньшую возможность коррекции дозы.
Рекомендация
Поэтапное введение дополнительного ССП более предпочтительно, чем первоначальная комбинированная терапия.
 Выбор препарата, добавляемого к метформину, должен быть основан на предпочтениях и клинических характеристиках пациента. Наиболее важными клиническими характеристиками являются: наличие установленных атеросклеротическх ССЗ, СН, ХБП, увеличение веса, риск развития гипогликемии и других специфических побочных эффектов, стоимость препаратов.
Выбор препарата, добавляемого к метформину, должен быть основан на предпочтениях и клинических характеристиках пациента. Наиболее важными клиническими характеристиками являются: наличие установленных атеросклеротическх ССЗ, СН, ХБП, увеличение веса, риск развития гипогликемии и других специфических побочных эффектов, стоимость препаратов.
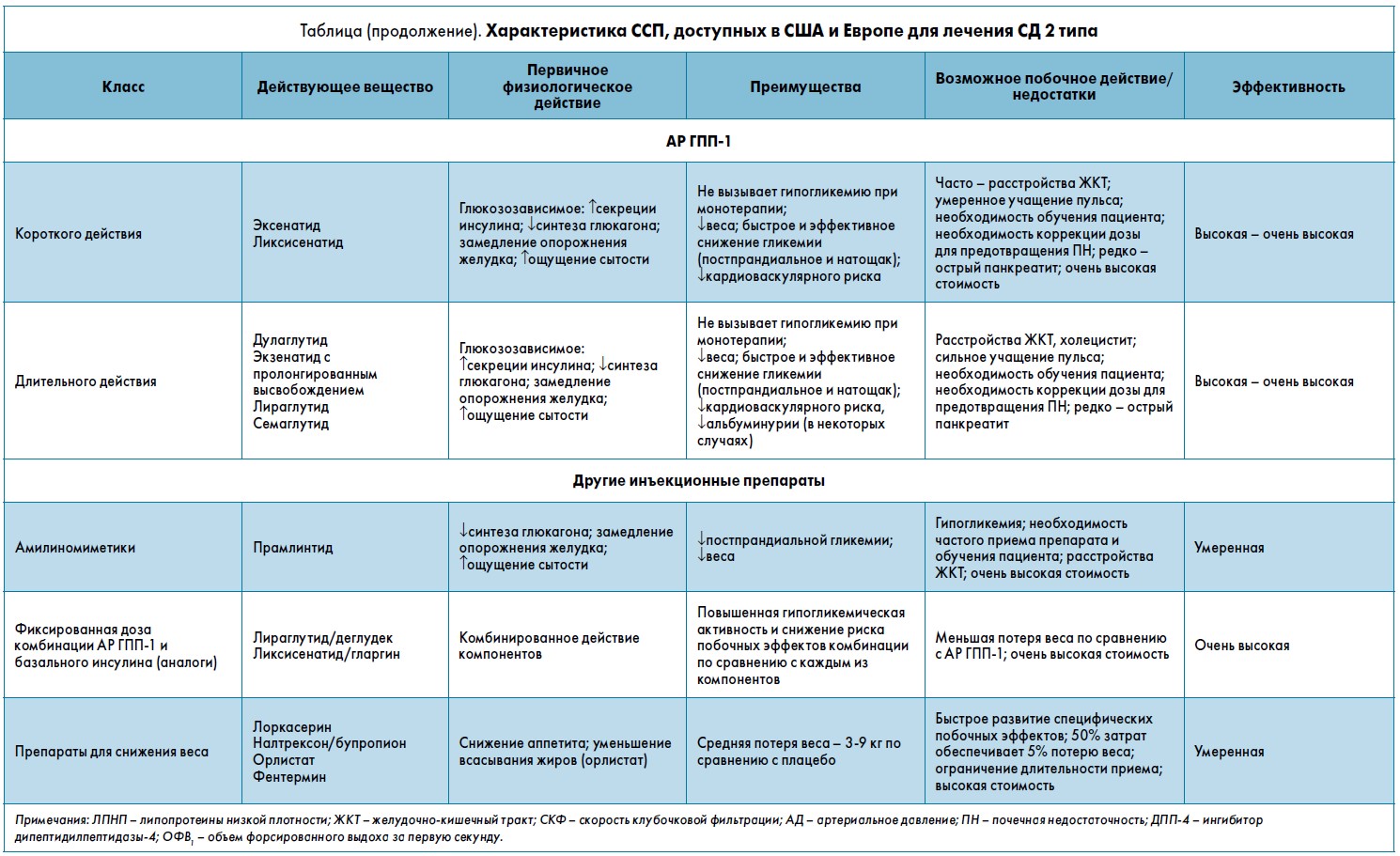
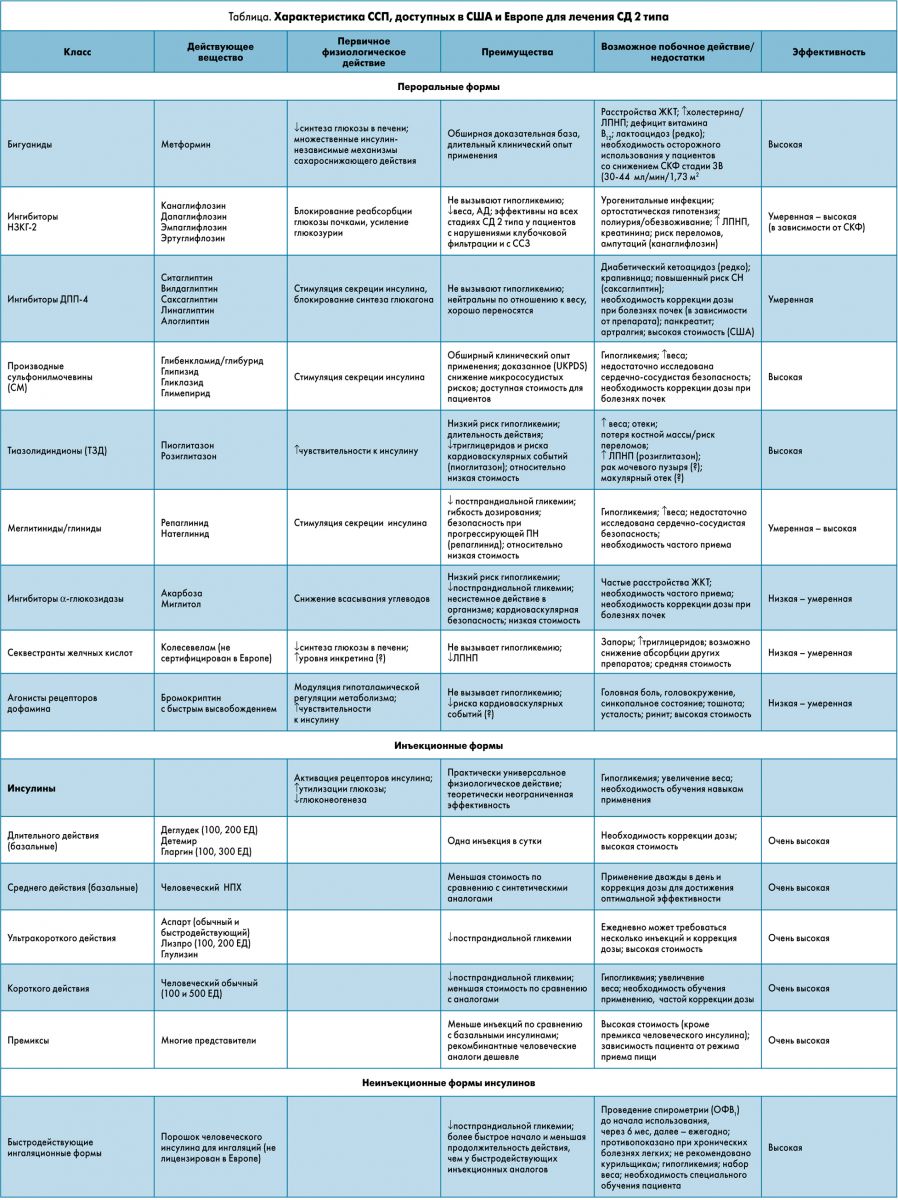
Характеристики ССП, доступных пациентам с СД 2 типа в США и Европе, представлены в таблице.
Пероральные ССН: метформин. Метформин доступен в виде лекарственных форм с немедленным высвобождением (прием 2 раза в день), а также в виде пролонгированных форм для приема 1 раз в сутки. Все лекарственные формы имеют одинаковую эффективность. Максимальная суточная доза метформина составляет 2550 мг в США и 3000 мг в ЕС, хотя дозы более 2000 мг обычно хуже переносятся и менее эффективны. Гастроинтестинальные симптомы имеют обратимый дозозависимый эффект. Также следует учитывать почечную функцию у пациентов: метформин не назначают при СКФ≤30 мл/ мин/1,73 м2, а при СКФ 45 мл/ мин/1,73 м2 следует рассмотреть уменьшение дозы.
Сообщалось о редких случаях лактоацидоза, развивавшегося, как правило, у пациентов с тяжелым СД 2 типа или с острой почечной недостаточностью. У пациентов с анемией и нейропатией рекомендуется периодический мониторинг витамина В12 в сыворотке крови с соответствующей медикаментозной коррекцией в случае его дефицита. Метформин остается препаратом первой линии ввиду своей высокой эффективности в достижении целевых уровней HbA1c, хорошего профиля безопасности и доступной стоимости для пациентов с СД 2 типа.
Ингибиторы НЗКГ‑2. Применение препаратов этой группы способствует уменьшению веса и снижению артериального давления и при монотерапии или в комбинации с метформином не повышает риск гипогликемии. Эмпаглифлозин и канаглифлозин улучшают сердечно-сосудистую и почечную функцию у пациентов с высоким кардиоваскулярным риском и/или установленными атеросклеротическими ССЗ.
Ингибиторы НЗКГ‑2 ассоциируются с повышенным риском повреждения почек, обезвоживания и ортостатической гипотензии, поэтому следует с осторожностью использовать их в комбинации с диуретиками и/или ингибиторами ангиотензинпревращающего фермента (иАПФ), блокаторами рецепторов ангиотензина II. Применение канаглифлозина ассоциируется также с риском переломов и ампутаций, хотя пока не ясно, характерно ли это для всего класса препаратов. Случаи кетоацидоза при использовании ингибиторов НЗКГ‑2 отмечались редко и не были подтверждены в исследованиях с большим количеством участников.
Ингибиторы ДПП‑4. Препараты этой группы проявляют умеренную эффективность в снижении уровня глюкозы крови, хорошо переносятся, нейтральны по отношению к весу и минимальный риск гипогликемии при использовании в качестве монотерапии. Однако при добавлении препаратов СМ риск гипогликемии возрастает на 50% по сравнению с терапией только препаратами СМ.
Для каждого ингибитора ДПП‑4 рекомендованную дозу следует корректировать в зависимости от сохранности почечной функции пациента. Исключением является линаглиптин, который минимально подвергается почечной экскреции.
Тиазолидиндионы. ТЗД (пиоглитазон и розиглитазон) эффективно снижают уровень гликемии, повышая чувствительность рецепторов к инсулину. При назначении этих препаратов следует учитывать особенности, связанные с задержкой жидкости, увеличением веса и риском развития застойной СН у пациентов с ССЗ. Снижение дозы ТЗД не вызывает отеков и увеличения веса, однако данное предположение нуждается в дополнительных исследованиях.
Препараты СМ. Снижают гликемию путем специфической стимуляции секреции инсулина β-клетками. Преимуществами данной группы препаратов являются высокая эффективность и доступность для пациентов. Недостатками считаются необходимость титрования дозы у пациентов с СД 2 типа и ХБП, риск гипогликемии и увеличения веса, а также недостаточность данных по сердечно-сосудистой безопасности, хотя результаты последних систематических обзоров применения препаратов СМ не показали увеличения смертности от всех причин по сравнению с другими методами сахароснижающей терапии. Для снижения риска гипогликемии необходимо проводить обучение пациентов (особенно пожилых или с ХБП), а также титровать или использовать более низкие дозы препаратов. В силу своей эффективности по отношению к гликемии и безопасности препараты СМ представляются разумным выбором, особенно в ситуациях, когда стоимость имеет решающее значение.
Инъекционные ССП: агонисты рецепторов ГПП‑1. Препараты данной группы доступны в инъекциях для подкожного введения. Структуры молекул представителей группы влияют на продолжительность действия, а форма и дозировка препаратов – на эффективность снижения гликемии, веса, а также на развитие побочных эффектов. Если пациенту требуется инъекционный препарат, в зависимости от клинической ситуации, АР ГПП‑1 могут быть предпочтительнее инсулина.
Инсулинотерапия
Основным преимуществом инсулинотерапии является дозозависимое снижение гликемии в широких пределах до почти любого целевого уровня. Недостатки (помимо гипогликемии) включают увеличение веса, потребность в инъекциях и частом титровании дозы, постоянный мониторинг гликемии. Также эффективность применения инсулина сильно зависит от его надлежащего использования, что требует обучения пациентов специальным навыкам, коррекции дозы в зависимости от диеты, веса и физической активности. Сроки и способ введения инсулина (включая дозу) оказывают большее влияние на возможное развитие неблагоприятных эффектов, чем структурные различия его аналогов. В случае необходимости применения инсулина предпочтительнее его базальные аналоги. В соответствующих разделах консенсусного отчета содержатся подробные алгоритмы интенсификации терапии с применением инсулина.
Основные характеристики ССП других классов приведены в таблице. Метглиниды, ингибиторы α-глюкозидазы, колесевелам, бромкриптин с быстрым высвобождением, прамлинтид в США обычно не используются, а некоторые из этих препаратов не лицензированы в Европе. Новых данных об этих препаратах в последние годы не появилось.
Соответствующие разделы отчета включают в себя новую информацию о хронической болезни почек, немедикаментозных методах управления гипергликемией, рекомендации по модификации образа жизни и снижению веса, метаболической хирургии, а также по обучению пациентов. Подробно рассмотрена стоимость медикаментов с обоснованием и подтверждением необходимости назначения препаратов СМ, ТЗД или тех инсулинов, которые пациент может себе позволить.
Материалы консенсусного отчета ADA/EASD – 2018 по управлению гипергликемией у взрослых
представлены на ресурсе
https://doi.org/10.2337/dci18-0033.
Подготовила Наталия Позднякова
Тематичний номер «Діабетологія, Тиреоїдологія, Метаболічні розлади» № 4 (44) грудень 2018 р.